Боль в ягодичной мышце
Содержание статьи
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Боль в ягодичной мышце чаще всего ощущается именно в m. gluteus maximus (большой мышце), но также может локализоваться и в m. piriformis – грушевидной мышце и других структурных составляющих ягодицы. Причины болевого симптома разнообразны и могут быть как самостоятельными сигналами повреждения мышцы, так и отраженными болями при заболевании внутренних органов, позвоночного столба и сосудистой системы.
То, что мы подразумеваем под ягодицей – это одна из ягодичных мышц, gluteus maximus или большая ягодичная мышца. Ее функции разнообразны – она отвечает за разгибание бедра при подъеме вверх, за вращение колена, частично за прямохождение, особенно активно функционирует мышца при беге, прыжках, приседаниях.
[1], [2]
Причины боли в ягодичной мышце
Наиболее распространенные причины боли в ягодичной мышце касаются патологий позвоночного столбе в пояснично-крестцовом отделе. Такие заболевания составляют около 75% причин, провоцирующих болевой симптом в области ягодиц, причем характер боли очень напоминает люмбалгию и ревматические патологии, что значительно затрудняет точную диагностику.
Основные причины боли в ягодичной мышце:
- Остеохондроз пояснично-крестцовой зоны, радикулопатия, межпозвоночная грыжа.
- Остеоартроз тазобедренного сустава.
- Заболевания суставов крестцово-подвздошной зоны (остеомиелит бедренной или подвздошной кости).
- Травмы позвоночника, крестца, копчика ( растяжение мышц, гематома, перелом).
- Компрессия седалищного нерва со стороны грушевидной мышцы (синдром грушевидной мышцы).
- Люмбаго, когда возникает гипертонус мышц поясничной зоны, а также бедер и ягодиц.
- Патологии органов малого таза у женщин – аднексит.
- Заболевания прямой кишки – проктит, парапроктит, геморрой, периректальный абсцесс.
- Миалгия как первичный синдром, связанный с инфекционными заболеваниями, переохлаждением.
- Миозит – воспалительный процесс в мышечной ткани ягодиц.
- Полимиозит.
- Различные виды артритов подвздошного сочленения, включая псориатический артрит.
- Поясничный стеноз.
- Окклюзия подвздошной артерий или аорты.
- Опухоли забрюшинной области.
- Синдром хронического сдавления ягодичных мышц.
- Злокачественные процессы – лимфосаркома, миеломная патология, метастазы подвздошной кости.
- Туберкулез кости.
Причины боли в ягодичной мышце также могут быть вторичными признаками таких заболеваний:
- Переломы шейки бедра.
- Паховая грыжа.
- Бурсит (вертельный).
- Ложная перемежающаяся хромота.
- Тендинит сухожилия, относящегося к средней ягодичной мышце.
[3], [4], [5], [6]
Симптомы боли в ягодичной мышце
Ощущения, симптомы боли в ягодичной мышце очень отличаются в описаниях пациентов и могут быть такими:
- Боль в ягодице возникла спонтанно, отдает в спину, затем в ногу, усиливается, когда встаешь со стула, при ходьбе.
- Боль в ягодичной мышце не дает наступить на ногу, она онемела.
- Боль ощущается в середине ягодицы, она растекается по всей ноге вниз, сопровождается прострелом в пояснице.
- Боль в ягодице не стихает уже неделю, усиливается при подъеме по лестнице.
- Боль в ягодичной мышце постоянная, не стихает в положении лежа, ощущения тянущей, спазмирующей боли. Боль может уменьшаться от прогревания ягодицы.
Очевидно, что клинические проявления, симптомы боли в ягодичной мышце зависят от первопричины, времени возникновения, сопутствующих заболеваний. Приводим несколько вариантов описания симптоматики при следующих, наиболее распространенных патологиях:
- Самая типичная причина болевого симптома в ягодицах – дегенеративное поражение позвоночника, остеохондроз. При таких патологиях боль распространяется по поверхности ягодицы и иррадиирует по задней зоне бедра. Симптом усиливается при неловких движениях, физической нагрузке и может стихать в покое, в положении лежа, при массаже и прогревании.
- Стеноз, закупорка аорты или подвздошной артерии. Боль отличается интенсивностью в течение первых 30 минут, таким образом ее можно считать приступообразной. Болевое ощущение постепенно стихает самостоятельно, без применения какого-либо лечения, но часто рецидивирует в ночное время. Кроме боли в ягодичной мышце стеноз сопровождается слабостью, болями в ноге, покалыванием и онемением стопы, нередко частичной хромотой.
- Синдром грушевидной мышцы. Клиническая картина характерны тянущими, тупыми болями, часто сопровождающиеся жжением в мышцах ягодицы, в крестце и тазобедренной области. Боль стихает в горизонтальном положении, активизируется в движении, особенно при длительной ходьбе. Симптомы боли в ягодичной мышце могут носить иррадиирующий характер, отдают в область колена, в пальцы ног, нарушают нормальную походку.
- Люмбалгия характерна сильной, пульсирующей, простреливающей болью в спине, ягодицах, бедрах, часто симптом иррадиирует в ногу.
- Гнойно-воспалительный процесс в костной ткани бедра – остеомиелит. Симптоматика отличается резкими, острыми болями, нарушены все движения, боль не стихает даже в покое, сопровождается повышением температуры, головокружением, тошнотой. Острая гематогенная форма остеомиелита может спровоцировать коматозное состояние.
Диагностика боли в ягодичной мышце
Диагностика боли в ягодичной мышце, прежде всего, должна быть дифференциальной, то есть ее первоочередная задача – исключение серьезных, угрожающих жизни патологий.
Общий, стандартный алгоритм обследования больных с болевыми ощущениями в области ягодиц, бедер после сбора анамнеза:
Метод обследования | Задача обследования |
Визуальный осмотр |
|
Рентгенография |
|
Компьютерная томография | КТ выполняет аналогичные рентгену задачи, но с более подробным визуальным результатом (поперечные и трехмерные срезы позвоночника) |
МРТ – магнитно-резонансная томография | Позволяет выявить нарушения в мягких тканях, окружающих позвоночник, суставы |
Изотопная контрастная сцинтиграфия | Выявляет метастазы, абсцессы, остеомиелит, несращение позвоночных дужек |
ОАК, анализ мочи | Для исключения или подтверждения воспалительного процесса, ревматизма |
ЭНМГ — электронейромиография | Определяет тонус мышц, нарушение иннервации при компрессионном синдроме |
УЗИ тазобедренного сустава, пункция | Назначается строго по показаниям на опухолевый процесс |
Этапы, которые предусматривает стандартная диагностика боли в ягодичной мышце, проводятся в такой последовательности:
- Беседа с пациентом.
- Осмотр.
- Пальпация мышечной ткани, мануальная диагностика.
- Определение объема активных и пассивных движений.
- Биомеханические тесты, мышечное тестирование, физикальные пробы (проба Тренделенбурга, проба Томаса, роба Патрика и другие).
- Метод стабилометрии – определение соотношения тонических и клонических рефлекторных сокращений мышц.
- Осмотр близлежащих к ягодицам зон.
- Рентген.
- Электромиография.
Остальные методы обследования могут быть назначены по результатам предыдущих действий.
[7], [8], [9]
Лечение боли в ягодичной мышце
Чаще всего лечение боли в ягодичной мышце – это коррекция первичного заболевания, сформировавшего мышечно-тонический синдром. Если источник болевого импульса блокируется, рефлекторная тоническая боль стихает, регрессирует. Если боль в ягодичной мышце является самостоятельным симптомом и одновременно источником болевого ощущения, лечение проводится с помощью местных и общих воздействий:
- Покой и иммобилизация позвоночника.
- Лечебное растяжение.
- Массаж пораженной мышцы.
- Согревающие компрессы.
- Согревающие физиотерапевтические процедуры.
- Мануальная терапия.
- Местное применение препаратов НПВП – нестероидных противовоспалительных препаратов.
- Назначение миелорелаксантов в таблетированной форме.
- Возможно назначение постизометрической релаксации (ПИР).
- Коррекция избыточного веса тела.
- Лечебная физкультура.
Если болевой симптом вызван серьезной патологией позвоночника, корешковым синдромом, могут быть назначены новокаиновые блокады.
Обобщая, можно сказать, что лечение боли в ягодичной мышце зависит от этиологии и патогенетических механизмов основного провоцирующего симптом заболевания. Терапевтическая тактика должна быть обусловлена не только интенсивностью боли и скоростью развития процесса, но и направлена на купирование болевых ощущений и нейтрализацию их рецидивов. К сожалению, мышечные боли в ягодичной, тазовой, поясничной области часто лечатся симптоматически, без учета серьезных последствий и осложнений, в том числе возможности хронизации болевого синдрома. Наиболее прогрессивные терапевтические комплексы назначаются после тщательного обследования и исключения угрожающих патологий, лечение включает в себя множество медикаментозных методов (основа – противовоспалительные нестероидные препараты, глюкокортикоиды, вазоактивные и антиоксидантные средства), а также немедикаментозных способов, включая так называемые народные методы. Лидерами в немедикаментозной терапии считаются массажи, мануальная постизометрическая релаксация (растяжение мышцы) и физиопроцедуры.
Хирургическое лечение боли в ягодичной мышце практически не применяется, редко такие меры нужны при безрезультатном длительном лечении пожилых пациентов в поражением тазобедренных суставов.
Профилактика боли в ягодичной мышце
Профилактические меры, препятствующие развитию болевого симптома в ягодицах, аналогичны действиям по предупреждению заболеваний позвоночника и окружающих его мягких тканей. В целом, можно отметить, что советы касаются общеизвестных истин – здорового образа жизни, двигательной активности, которые знакомы практически всем, но мало кто их придерживается.
Профилактика боли в ягодичной мышце, рекомендации:
- Регулярные занятия фитнесом, спортом. Систематически выполняемые упражнения позволяют укрепить мышечную ткань в целом, мышцы ягодиц в частности.
- При сохранении статических поз, обусловленных рабочим процессом (работа в офисе, сидя за столом), необходимо делать разминки каждые 20-30 минут. Перемена позы, ходьба, наклоны помогают восстановить кровоток, обеспечить питание мышечных тканей, снизить риск венозного застоя.
- При имеющихся заболеваниях позвоночника необходимо комплексно лечить основную патологию и минимизировать нагрузку на пояснично-крестцовую зону.
- Не следует подвергать тазовую область ягодицы переохлаждению. Это прежде всего касается представительниц прекрасного пола, пренебрегающих показаниями синоптиков и предпочитающих короткие юбки, и прочие модные новинки, несоответствующие погодным условиям.
- При первых болевых ощущениях не следует самостоятельно лечить ягодицы, поясницу. Более целесообразным будет обращение к врачу, выявление истинной причины боли и применение конкретных методов лечения. Самолечение может перевести острые боли в форму хронического, вялотекущего и плохо поддающегося терапии заболевания.
Боль в ягодичной мышце – это не заболевание, а симптом, указывающий на множество различных патологий, состояний. Некоторые из них лечатся довольно быстро и просто, другие требуют более длительной терапии, но в любом случае, только врач может определить степень тяжести повреждения мышцы столь важной для человека зоны тела. Именно поэтому основной совет по профилактике мышечных болей в ягодице таков: своевременный врачебный осмотр, диагностика является залогом успешного лечения и возвращения нормальной двигательной активности.
Источник
Как избавиться от боли в ягодице
556 просмотров
9 октября 2018
Добрый вечер. После подьема по крутому склону появилась жгкчая боль вверху и посредине в левой ягодице. Очень больно вставаь из положения лежа. Ощущение что в пояснице находится острый предмет и немеет левая голень. В спокойном состоянии боли нет. Курс мовалиса не помог.
На сервисе СпросиВрача доступна консультация невролога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Невролог, Терапевт
Доброй ночи, Светлана.
Какие обследования проводились? Впервые такое? Сколько Вам лет?
Невролог, Терапевт
Терапевт
Здравствуйте!Это ишиас. Сделайте МРТ пояс-кр отд позв,ревмопробы,общ анализ крви и мочи. Сейчас проделайте декскетопрофен по 1 амп вм 5 дн, можно прокапать l-лизина эсцинат( очень хорошо снимает отек тканей нерва, что и вызывает боль и нарушение движения) 1 р в день по 1 амп на 100 физраствора 1-3 дня всего. Местно диклофенак и димексид в гелях 1 к 1 ..После уколов целебрекс по 100мг 2 р в день пить 5-6 дней под прикрытием эзомепразола 20 мг 1 р на ночь полмесяца. При отсутствии противопоказаний можно проколоть вит В1 по 1 амп вм 1 р в день 2нед.
ЛОР
Исключите остеохондроз пояснично-крестцового отдела позвоночника,выполните МРТ.
Гематолог, Терапевт
Попробуйте ксефокам, пояс, Вольтареновый пластырь. Посетите невролога, МРТ на предмет грыж
Педиатр
Здравствуйте это воспаление нерва седалищного
Вам местно НПВС, диклофенак внутрь, сирдалурд
Терапевт, Нефролог
Защемление и воспаление седалищного нерва. Мидокалм 2,0 в/м 10 дней, Мильгамма 2,0 в/и 10 дней, пластырь Версатис 10 дней и Габопентин 300 мг *2р/сут ( увеличивать до исчезновения болей до 6 таб/сут,затем постепенно снижать дозу).
Уролог, Венеролог, Сексолог, Андролог
Коллеги правы, у Вас есть ущемление веточек седалищного нерва и все рекомендации хороши. Но все это даст временный эффект. Только подключив сначала упражнения лечебной физкультуры, а в последующем более интенсивныезанятия каким либо спортом и на всю оставшуюся жизнь, Вы получите ремиссию этого заболевания.
Ортопед, Травматолог
Если не помог Мовалис, не помогут и другие НПВС, которые здесь рекомендуют коллеги.
Упаси Вас Бог от Габапентина — это не в Вашем возрасте и не с такими болями.
Онемение голени свидетельствует о корешковом синдроме где-то на уровне Л1-2-3. МРТ или КТ, конечно, было бы хорошо, но вряд ли в Учкекене это есть.
Реально и сразу помогла бы новокаиновая паравертебральная блокада с Дипроспаном в болевую точку рядом с позвоночником. 20 мл 0,5% р-ра новокаина+1 мл Дипроспана. Это врачебная манипуляция.
Не плохо было бы сходить к мануальному терапевту или остеопату — у Вас такие самоучки должны быть.
Весьма эффективна лечебная гимнастика. Скачайте из интернета любой комплекс для поясничного отдела позвоночника. 2р в день как следует растирайте поясницу и ягодицу гелем Диклофенака 5%.
Через неделю ЛФК боль должна ослабнуть, а через 2 — исчезнуть.
Врач УЗД, Терапевт
Здравствуйте. Исключите остеохондроз скорее всего на ишиас похоже. Начните нпвп, витамины. И физиолечение
Кардиолог, Терапевт, Невролог
Здравствуйте ю. Хорошо бы сделать мои поясничного и крестцового отделов позвоночника.
Невролог
Здравствуйте, Светлана.
Обратитесь на очный!! прием к неврологу, необходим физикальный осмотр, проведение проб с целью выявления ведущего симптома, определения зоны нарушения чувствительности и назначения комплексной терапии, а также дообследование: МРТ п/крестцового отдела (вероятноcть процесса на уровне L5-S1) и физиотерапевтическое лечение.
Только комплексный подход и индивидуальная!! схема лечения поможет справиться с имеющимися жалобами в кратчайшие сроки, тем более, что у вас уже был не позитивный опыт применения Мовалиса.
А это означает, что не стоит затягивать с посещением специалиста и идти по пути хронизации болей.
Надеюсь, мой ответ был вам полезен.
Терапевт
Здравствуйте! Корешковый синдром при остеохондрозе, по клинике скорее всего имеется грыжа с ущемлением. Лечение
этого заболевания длительное при стойком боевом синдроме нужнопройти МРТ, электронейромиографию нижних конечностей с консультацией нейрохирурга. Нужно продолжить приём препаратов. Можно принимать ксефокам в/в 5-7 дней, мидокалм 1, 0,в/м 10 дней, комбилипен 2, 0 в/м10 дней, аксомон 5 мг в/м 10 дней. Физио, ЛФК, наружно пластырь версатис
Хирург
Вам должны назначить полный курс,а не 1-2 лекарство,спазмолитики,диуретики тоже,и надо спать в жесткой кровати,лучше на полу,носить мягкий корсет
Терапевт
Светлана,лечитесь? Как ВЫ сегодня?
Оцените, насколько были полезны ответы врачей
Проголосовал 1 человек,
средняя оценка 5
Давление
11 апреля 2015
Ирина
Вопрос закрыт
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — задайте свой вопрос врачу онлайн.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Люмбоишалгия
Люмбоишалгия это термин обозначающий боль в пояснице с иррадиацией в ягодицу, в ногу, по задней поверхности ноги. Боль может сопровождаться онемением и покалыванием в зоне иннервации седалищного нерва. Термин люмбоишалгия (синоним пояснично-крестцовый радикулит) обозначает только болевой синдром и не является диагнозом.
Для люмбоишалгии характерны один или несколько симптомов:
- Постоянные боли только ягодице или бедре с одной стороны (реже в обеих ногах)
- Боль усиливается при сидении
- Жжение или покалывание, распространяющееся вниз по ноге
- Слабость, онемение или нарушение движений в ноге
- Постоянная боль на одной стороне
- Острая боль, которая может затруднять вставание или ходьбу
Болевой синдром при люмбаишалгии может быть различной интенсивности в зависимости от основного заболевания, которое привело к развитию люмбоишалгии. Симптоматика при люмбоишалгии обусловлена раздражением седалищного нерва.
Седалищный нерв является самым крупным нервом в туловище и состоит из отдельных нервных корешков, которые начинаются в поясничном отделе позвоночника (на уровне L3) и в совокупности образуют «седалищный нерв». Cедалищный нерв проходит от поясничного отдела позвоночника к ноге. Части седалищного нерва, затем разветвляются в каждой ноге и иннервируют определенные части ноги — ягодицы, бедра, икры, стопы, пальцы ног.
Симптомы люмбоишалгии (пояснично-крестцового радикулита) такие как боль, в ноге, онемение, покалывание, слабость могут различаться в зависимости от того, где произошла компрессия нерва.
Заболеваемость люмбоишалгией (пояснично-крестцовым радикулитом) увеличивается в среднем возрасте. Люмбоишалгия редко встречается в возрасте до 20 лет, наиболее вероятны такие болевые синдромы в возрасте40- 50 лет, а в старшей возрастной группе вероятность люмбоишалгии снижается.
Часто, конкретные события или травмы не вызывают воспаление седалищного нерва, но со временем повреждения приводят к развитию ишалгии. У подавляющего пациентов консервативное лечение может быть достаточно эффективно, и болевой синдром значительно уменьшается в течение нескольких недель, но у определенного количества пациентов болевой синдром может оказаться стойким.
Причины
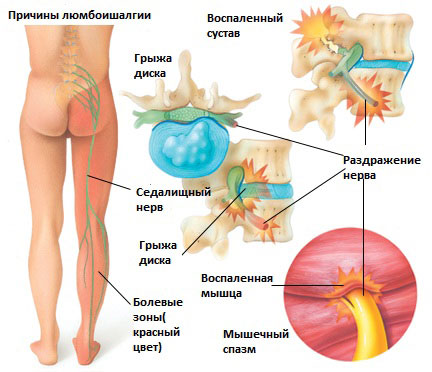
Существует 6 наиболее распространенных причин люмбоишалгии:
Грыжа межпозвоночного диска в поясничном отделе позвоночника.
Грыжа межпозвоночного диска возникает, когда мягкое внутреннее ядро диска (пульпозное ядро) выпячивается через фиброзное внешнее кольцо что приводит к воздействию на близлежащие нервные корешки.
Остеохондроз
Дегенеративные изменения в межпозвонковых дисках это естественный инволюционный процесс, который происходит по мере старения организма. Дегенеративные изменения в дисках могут приводить к раздражению корешков и развитию болевого синдрома.
Спондилолистез
Это состояние возникает при повреждении дужек позвонка (спондилолиз) в результате чего происходит сползание одного позвонка по отношению к другому. Смещение позвонка вызывает повреждение и смещение межпозвонкового диска, что вкупе может приводить к раздражению нервных корешков и раздражению седалищного нерва.
Стеноз позвоночного канала поясничного отдела позвоночника
Это состояние обычно вызывает воспаление седалищного нерва вследствие сужения спинномозгового канала. Стеноз позвоночного канала в поясничном отделе, чаще всего, связан с естественными инволюционными изменениями в позвоночнике и встречается у пациентов старше 60 лет. Состояние обычно возникает в результате сочетания одного или более из следующих факторов: увеличение фасеточных суставов за счет костных разрастаний, разрастание мягких тканей (связочный аппарат), и выпячивания диска (грыжи диска).
Синдром грушевидной мышцы
Раздражение седалищного нерва может происходить в области прохождения в ягодице под грушевидной мышцей. При наличии спазма грушевидной мышцы или других изменений в этой мышце возможно воздействие на седалищный нерв с развитием болевого синдрома. И хотя это синдром является самостоятельным заболеванием, болевые проявления в ноге могут быть схожими с люмбоишалгией.
Дисфункция крестцово-подвздошного сустава
Раздражение крестцово-подвздошного сустава также может вызвать раздражение L5 корешка, который выходит в верхней части крестцово-подвздошного сустава и при наличии проблем в этом суставе может возникать воспаление седалищного нерва и появление болей. Боль в ноге может быть аналогичной таковой, какая бывает при люмбоишалгии (пояснично-крестцовом радикулите).
Другие причины люмбоишалгии
Ряд других состояний и заболеваний могут вызвать воспаление седалищного нерва, в том числе:
- Беременность. Изменения в организме, которые происходят в организме во время беременности, в том числе вес, смещение центра тяжести и гормональные изменения, могут вызвать воспаление седалищного нерва во время беременности.
- Наличие рубцовой ткани. Если рубцовая ткань сдавливает нервные корешки, это может вызвать раздражение седалищного нерва
- Растяжение мышц. В некоторых случаях воспаление, связанное с растяжением мышц может оказать давление на нервные корешки и вызывать воспаление седалищного нерва.
- Опухоли позвоночника. Опухоль в позвоночнике ( чаще всего метастатического генеза) может оказывать компрессионное воздействие на седалищный нерв.
- Инфекции. Инфекции достаточно редко возникают в позвоночнике, но также могут быть причиной воздействия на корешки с развитием воспаления седалищного нерва.
Симптомы
Как правило, при люмбоишалгии симптоматика бывает на одной стороне, и боль начинается от поясницы и проходит вниз по задней поверхности бедра вниз к стопе.
- Боль в пояснице обычно менее интенсивная, чем в ноге.
- Боль, как правило, с одной стороны поясницы с иррадиацией в ягодицу или бедра по ходу седалищного нерва — по задней поверхности бедра голени и стопы.
- Боль уменьшается при положении пациента лежа и при ходьбе и усиливается в положении стоя или сидя.
- Боль носит острый жгучий характер.
- Некоторые пациенты могут описывать ощущение покалывания, онемения или слабости в ноге.
- Слабость или онемение при перемещении ноги.
- Сильная или стреляющая боль в ноге, которая может приводить к затруднениям при стоянии или ходьбе.
- В зависимости от локализации воздействия на седалищный нерв боли могут быть и в стопе и пальцах стопы.
Симптомы при люмбоишалгии зависят от того, где произошла компрессия корешка.
Например:
- L4 корешок — симптомы обычно будут проявляться на бедре. Пациенты могут чувствовать слабость при выпрямлении ноги и, возможно, снижение коленного рефлекса.
- L5 корешок – симптомы могут проявляться в большом пальце стопы и лодыжке. Пациенты могут чувствовать боль или онемение в верхней части стопы ( между большим и вторым пальцем стопы).
- S1 корешок – симптомы могут проявляться на внешней части стопы с иррадиацией в пальцы стопы и мизинец. Пациенты могут испытывать слабость при подъеме стопы или попытке встать на цыпочки .Может быть также снижение рефлексов на лодыжке.
При компрессии нескольких корешков возможно комбинация симптомов.
Существует ряд симптомов, которые заслуживают особого внимания, так как требуют экстренной медицинской помощи, иногда вплоть до хирургического вмешательства. Эти симптомы следующие:
- Симптомы, которые продолжают прогрессировать, а не уменьшаться, что может свидетельствовать о возможном повреждение нервов, особенно при наличии прогрессировании неврологической симптоматики (например, появление слабости в ноге).
- Симптомы люмбоишалгии есть в обеих ногах и есть признаки нарушения функции кишечника или мочевого пузыря, что может быть признаком синдрома конского хвоста. При синдроме конского хвоста показано экстренное хирургическое вмешательство.
При наличии таких симптомов необходимо срочно обратиться за медицинской помощью
Лечение
В большинстве случаев консервативное лечение люмбоишалгии достаточно эффективно. Диапазон лечебных методов люмбоишалгии широкий и направлен на уменьшение компрессии нервных корешков и уменьшение болевых проявлений. Наиболее эффективно применение комплексного похода к лечению люмбоишалгии и применение комбинации различных методик лечения (физиотерапия, массаж, мануальная терапия, медикаментозное лечение, иглотерапия и ЛФК).
Медикаментозное лечение. Применение противовоспалительных препаратов (ибупрофен, напроксен, вольтарен), ингибиторов ЦОГ-2 (целебрекс) может уменьшить воспаление, что приводит к уменьшению болевого синдрома.
Эпидуральные инъекции. При наличии сильной боли может быть проведена эпидуральная инъекция стероидов. Введение стероидов эпидурально отличается от перорального приема стероидов тем, что препараты вводятся непосредственно в болезненную область вокруг седалищного нерва, что позволяет быстро уменьшить воспаление и снять болевой синдром. Эффект от такой процедуры, как правило, временный, но помогает снять выраженный болевой синдром достаточно быстро.
Мануальная терапия
Современные мягкие техники мануальной терапии позволяют восстановить мобильность двигательных сегментов позвоночника, снять мышечные блоки, улучшить подвижность фасеточных суставов и подчас позволяют значительно уменьшить компрессию нервных волокон.
Иглорефлексотерапия также помогает уменьшить болевые проявления и позволяет восстановить проводимость по нервным волокнам.
Массаж
Лечебные методы массажа позволяют улучшить микроциркуляцию, снять мышечный спазм, а также увеличивают выработку организмом эндорфинов.
Физиотерапия. Существующие современные методики физиотерапии ( криотерапия лазеротерапия ультразвук электрофорез) позволяют уменьшить воспаление улучшить кровообращение и таким образом снижение болевых проявлений.
ЛФК. Физические упражнения, которые необходимо подключать после уменьшения болевых проявлений, позволяют восстановить мышечный корсет и нормализовать биомеханику позвоночника, улучшить кровообращение в двигательных сегментах. Физические упражнения включают как механотерапию (занятия на тренажерах), так и гимнастику, что позволяет развивать как мышцы, так и укреплять связочной аппарат. Упражнения при люмбоишалгии необходимо подбирать с врачом (инструктором) ЛФК, так как самостоятельные занятия нередко приводят к рецидиву симптоматики.
Хирургическое лечение
Показаниями к оперативному лечению являются следующие факторы:
- Сильная боль в ноге, которая держится в течение более 4 — 6 недель.
- Отсутствие эффекта от консервативного лечения и сохранение или усиление неврологической симптоматики.
- Болевой синдром значительно нарушает качество жизни пациента, способность пациента участвовать в повседневной деятельности
Срочная операция, как правило, необходимо, только если есть прогрессирующая неврологическая симптоматика (нарастающая слабость в ногах или внезапное нарушение функции кишечника или мочевого пузыря).
Источник