Боль в области поясницы
Содержание статьи
Боль в пояснице возникает достаточно часто. Пациенты говорят «у меня болит поясница», «защемило поясницу», «прострел в поясницу». Если боль неострая, могут сказать «ломит поясницу», «тянет поясницу», «ноет поясница». Иногда боль описывают как жжение в пояснице.
Поясницей называется нижняя часть спины — от того места, где кончаются ребра, до копчика. Возможно, отдельное слово для обозначения поясницы потребовалось как раз для того, чтобы указать место, в котором болит. Ведь если болит спина, то в большинстве случаев болит именно поясница.
Какой может быть боль в пояснице

Чаще всего боль в пояснице возникает внезапно, резко и носит острый характер. В таком случае говорят о люмбаго (устаревшее народное название — прострел). Боль описывается как резкая, «стреляющая». Движения сковываются, иногда даже невозможно разогнуть спину. При любом движении боль усиливается.
Приступ боли может длиться пару минут, а может продолжаться более значительное время (до нескольких суток). Может быть так, что приступ пройдет, и боль больше о себе не напомнит, но часто боль возвращается и человек привыкает, что поясница у него может болеть.
Боль в пояснице может быть не только острой (резкой), она может носить тянущий характер и быть хронической. Несильные, но постоянные болевые ощущения в пояснице, порою обостряющиеся, например, при физической нагрузке, инфекционном заболевании, переохлаждении и т.п., называются люмбалгией. Иногда непосредственно боли нет, но в пояснице сохраняется скованность, больной испытывает дискомфорт.
Причины боли в пояснице
Боли в пояснице могут вызываться различными причинами, однако статистика тут следующая:
- в 90% случаев боль вызвана проблемами с позвоночником и мышцами спины;
- в 6 % причина боли — это заболевания почек;
- 4% — заболевания других внутренних органов (мочеполовой системы, кишечника).
На долю позвоночника приходится большинство всех случаев боли в пояснице, и это не случайно. У человека центр тяжести тела располагается как раз на уровне поясницы, и при ходьбе вся нагрузка практически полностью ложится на поясничный отдел позвоночника (у животных, передвигающихся на четырех лапах, такой проблемы нет). А когда человек садится, позвонки поясницы и крестца испытывают такую же силу давления, с какой на водолаза давит 170-метровый слой воды. Естественно, что эта область является особо уязвимой.
Заболевания опорно-двигательного аппарата, вызывающие боль в пояснице:
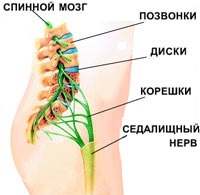
- защемление седалищного нерва. Нервные корешки, отходящие от спинного мозга, сдавливаются соседними позвонками. При этом возникает резкая, стреляющая боль. Как правило, защемление корешков становится возможным вследствие дегенеративных изменений в позвоночнике (остеохондрозе): межпозвоночные диски, отделяющие позвонки друг от друга разрушаются, зазор между позвонками сужается и резкое движение (наклон, поворот) может привести к защемлению нервного ответвления;
- ишиас (пояснично-крестцовый радикулит). Защемленные нервные корешки могут воспалиться. Воспаление нервных корешков называется радикулитом (от лат. radicula — «корешок»); для обозначения воспаления седалищного нерва иногда используется специальное название — ишиас. При поражении седалищного нерва может наблюдаться люмбоишалгия — боль в пояснице, распространяющаяся также в ягодицу и ногу по ходу седалищного нерва;
- грыжа межпозвоночного диска — выпячивание фрагмента межпозвоночного диска в позвоночный канал. Возникает в результате травмы или дегенеративных изменений позвоночника (остеохондроза);
- миозит поясничных мышц. Миозит — это воспаление скелетных мышц. Причиной миозита поясничных мышц может быть переохлаждение или резкое напряжение.
Также боль в пояснице может быть вызвана такими заболеваниями как рассеянный склероз, дегенеративный сакроилеит, остеопороз.
Профилактика боли в пояснице
Возникновение боли в пояснице часто спровоцировано небрежным отношением к собственному здоровью. Боль может быть вызвана:
- длительным пребыванием в одном и том же положении (например, при сидячей работе);
- неправильной осанкой;
- низкой подвижностью;
- чрезмерными физическими нагрузками.
Все эти факторы способствуют развитию заболеваний, проявляющихся болью в пояснице. Риск появления боли можно снизить, если соблюдать следующие советы врачей:
- следите за осанкой;
- избегайте неудобных поз при работе сидя. Желательно, чтобы колени были несколько выше тазобедренных суставов. Для этого используйте низкий стул или подставку под ноги. Проложите маленькую подушку между поясницей и спинкой сидения;
- при сидячей работе необходимо время от времени вставать, чтобы подвигаться. Делайте каждый час пятиминутные перерывы; как правильно поднимать тяжести
- спать желательно на ортопедическом матрасе (эластичном и достаточно жестком);
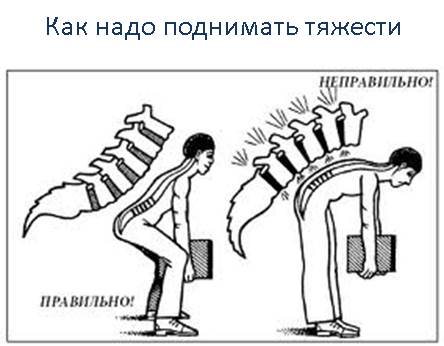
- поднимать тяжести надо за счет сгибания коленных суставов, а не спины. То есть необходимо присесть, согнув колени, а потом выпрямить их, сохраняя при этом ровную линию спины;
- перенося груз, его необходимо равномерно распределить между обеими руками, носить весь груз в одной руке (одну тяжелую сумку) нельзя;
- ежедневно следует делать комплекс упражнений, направленный на укрепление мышц живота и спины.
Боли в пояснице при заболеваниях почек
При болях в пояснице важно определить, что является их причиной — патологии опорно-двигательного аппарата или заболевание почек (а также других внутренних органов). Диагностику должен осуществлять врач. Однако есть признаки, позволяющие предположить, что боль может быть обусловлена проблемами почек или (и) других органов мочеполовой системы. При проявлении данных симптомов целесообразно сразу обращаться к врачу-урологу. Заболевание почек (или шире — мочеполовой системы) можно подозревать, если боль в пояснице сопровождается:
- общим ухудшением самочувствия (вялостью, сонливостью, слабостью, повышенной утомляемостью);
- отеканием век, лица. Отечность особенно выражена утром, после пробуждения и спадает к вечеру;
- повышением температуры тела, ознобом, потливостью;
- потерей аппетита, тошнотой, рвотой;
- учащенным или болезненным мочеиспусканием;
- изменением характеристик мочи (она может стать более концентрированного цвета или наоборот — бесцветной, содержать слизь или кровь);
- повышением артериального давления.
Также важным признаком того, что боль в пояснице вызвана проблемами внутренних органов, а не опорно-двигательного аппарата, является ее независимость от положения тела: от перемены положения тела и конечностей боль не усиливается и не уменьшается. Однако при длительном нахождении в положении стоя при патологии чек боль может усиливаться.
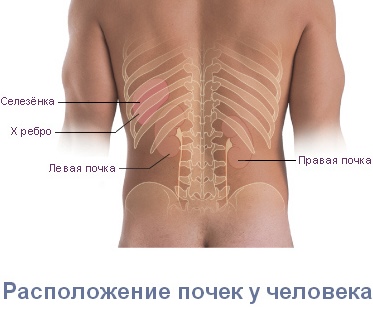
Имеет значение и локализация боли. При заболевании почек боль чаще всего наблюдается с одной стороны (поскольку обычно страдает только одна почка). Почечные боли могут не ограничиваться поясницей, а распространятся по ходу мочеточника, в пах, в наружные половые органы, на внутреннюю поверхность бедер.
Болит поясница: что делать?
Боль в пояснице — это симптом заболевания, которое требует лечения. Поэтому необходимо обратиться к врачу. Но в случае внезапного приступа острой боли («прострела», типичного при радикулите), прежде всего, требуется ослабить болевой синдром. Врачи советуют:
- используйте легкое тепло. Повяжите на поясницу шерстяной платок или шерстяной пояс;
- примите обезболивающее;
- необходимо принять позу, позволяющую расслабить мышцы спины. Рекомендуется лечь на спину, на твердую ровную поверхность (доску); ноги должны быть подняты и согнуты в коленях, для чего под них надо подложить свернутое одеяло или подушку. (На пол ложиться нежелательно, может продуть сквозняком).
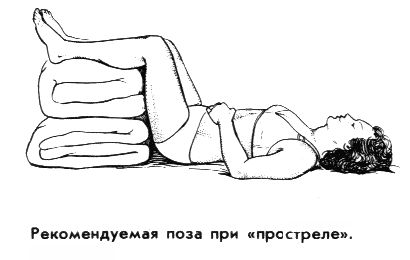
Предложенная поза — не догма. Больной должен чувствовать облегчение, поэтому возможны и другие позы; например, лежа на доске поставить на нее же согнутые в коленях ноги, зажав между ними подушку. Можно попробовать лечь на живот и вытянуть ноги, подложив валик под голеностопные суставы. Если остроту боли удалось снять, это не означает, что врач уже больше не нужен. Без должного лечения приступы будут повторяться, а ситуация в целом — ухудшаться.
К какому врачу обращаться с жалобой на боль в пояснице?
При боли в пояснице лучше всего обратиться к врачу-терапевту, поскольку прежде всего требуется определить, заболевание каких органов вызывает боль. В зависимости от результатов осмотра, может потребоваться консультация того или иного врача-специалиста. Могут быть назначены:
- консультация врача-невролога — для оценки состояния позвоночника, мышц спины и нервной системы;
- консультация врача-уролога — в случае подозрения на заболевание мочевыводящей системы;
- консультация врача-гинеколога — при подозрении или наличии хронических заболеваний органов женской половой системы;
- общий анализ крови и общий анализ мочи — чтобы подтвердить или исключить воспалительный характер заболевания;
- рентгенография позвоночника;
- УЗИ тазобедренных суставов;
- а также другие исследования.
Источник
Боль в пояснице: учимся распознавать
Боль в пояснице по данным статистики является одной из самых частых жалоб во всем мире, а также является, пожалуй, одной из самых главных жалоб для обращения к врачу неврологу. Данная статья же призвана раскрыть некоторые важные моменты, призванные помочь врачу разобраться с симптомом и выставить правильный диагноз, ведь причин болей в пояснице множество.
Всегда необходимо уточнять характер боли, её точную локализацию, а также моменты, которые провоцируют боль или приводят к её уменьшению. В неврологической практике наиболее частой причиной боли является проблема с позвоночником (в том числе остеохондроз поясничного отдела позвоночника, грыжа межпозвонкового диска и т. д.). В этом случае боли усиливаются при физической нагрузке, при работе в наклон, а также при длительном нахождении в положении сидя или стоя. Боли уменьшаются при отдыхе, а также могут уменьшаться на фоне приема НПВС. Иногда может отмечаться иррадиация в ногу, тогда речь идет о вертеброгенной люмбоишиалгии, если же иррадиации нет — синдромально выставляется диагноз вертеброгенная люмбалгия.
Появление иррадиации вкупе с онемением в виде полосы по ноге, слабостью в стопе или ноге, присоединением тазовых расстройств (недержание мочи, длительные запоры, снижение эректильной функции и т. д.) говорят косвенно о радикулопатии, а также служат признаком грыжи межпозвонкового диска. При этом объективно снижаются рефлексы, выпадает чувствительность по корешковому типу. В этом случае закономерно рекомендовать пациенту проведение МРТ или МСКТ поясничного отдела с дальнейшей консультацией нейрохирурга при необходимости.
Боль в пояснице может отмечаться также при проблемах с ЖКТ, в частности при панкреатите. В этом случае будет взаимосвязь с приемом пищи, боли будут иррадиирующего характера по типу опоясывающих болей.
Боль в пояснице может быть вызвана патологией почек, в частности мочекаменной болезнью. В этом случае боли резкие, купируются препаратами Но-шпа и т. д., нередко требуют экстренной медицинской помощи для снятия почечной колики.
Боль в пояснице может быть функционального характера — банальный симптом переутомления, например, при беременности, после долгих физических нагрузок и т. п. В этом случае показан отдых, а также, при беременности — бандаж при физической нагрузке и прогулках.
Боль внизу спины с легкой иррадиацией в пах, усиливающаяся при движениях, выраженная утром, а также в первый момент акта ходьбы является признаком патологии тазобедренного сустава. Данная патология служит поводом обратиться к врачу-ревматологу.
В конечном итоге хочется обратить внимание на то, что существует множество причин болей в пояснице. Лучше не заниматься самолечением и своевременно обращаться к врачу. Ведь подход к терапии различных патологических состояний кардинально разных и лечение «остеохондроза поясницы» может приводить подчас к негативным последствиям.
В целом же с целью профилактики болей в спине можно порекомендовать всего лишь несколько вещей, которые дают в своем сочетании поразительные результаты:
- Не переохлаждайте спину, не лежите долго на земле, а также не допускайте сквозняков.
- Грамотно подходите к переносу тяжестей, лучше перенести порой вещи за несколько раз, чем за раз — все. К вещам надо не наклоняться, а присаживаться, поднимая их именно за счет мышц ног, держа спину прямо.
- Контролируйте свой вес. Именно ожирение — наиболее частая косвенная причина болей в спине. Идеальный вес должен рассчитываться по индексу массы тела (вес, деленный на рост в метрах в квадрате), не допускайте повышения этого значения свыше 23 и падения ниже 17.
- Занимайтесь ЛФК, пример гимнастики для поясничного отдела можно посмотреть тут.
- Даже при имеющихся проблемах в позвоночнике не носите корсет постоянно (исключение — послеоперационный период и указания врача). Корсет, хоть и облегчает боли в пояснице, но приводит к гипотрофии мышц, укрепляющих позвоночник и, в конечном итоге, негативно сказывается на состоянии позвоночника. Корсет можно носить не более 4 часов в день.
Надеюсь, статья была полезной, а общие рекомендации — важными. Будьте здоровы!
Источник
Неврологические боли в спине
Неврологические боли в спине встречаются очень часто. У таких пациентов при проведении детального обследования не обнаруживается признаков дегенеративного дистрофического поражения хрящевых тканей межпозвоночных дисков и других видов патологических изменений тканей. Но тем не менее, они упорно предъявляют жалобы на постоянные боли в спине. При обследовании вегетативной нервной системы также могут полностью отсутствовать характерные признаки поражений.
Неврологические боли в спине могут быть локального или церебрального генеза. Они часто провоцируются патологическими изменениями в позвоночнике, но могут развиваться на фоне других видов воздействия на нервную систему. К какому врачу стоит обратиться при появлении постоянного болевого синдрома в спине? К неврологу или вертебрологу. Эти специалисты смогут разобраться в причинах появления неприятных ощущений, поставят точный диагноз и назначат соответствующее лечение.
В Москве при неврологических болях в спине можно записаться на бесплатный прием к неврологу или вертебрологу в нашей клинике мануальной терапии. Здесь работают опытные специалисты. Они смогут оказать эффективную и безопасную помощь каждому пациенту.
Позвоните по указанному на странице номеру телефона или заполните форму записи внизу страницы. Администратор согласует с вами удобное для визита к доктору время.
Причины неврологических болей кожного покрова спины
Неврологические боли кожного покрова спины подразделяются на виды в зависимости от причины, которая провоцирует их появление. Поражается нервное волокно сенсорного (чувствительного) типа.
Это может быть инфекция — чаще всего происходит поражение вирусом герпеса. В этом случае на начальной стадии появляются признаки опоясывающего лишая. Это кожные высыпания, пузырьки, наполненные прозрачной жидкостью. После вскрытия пузырьков и заживления эрозированных участков кожи могут длительное время сохраняться неврологические боли. Связано с тем, что вирус персистирует в нервном волокне, поражая его клетки. Это провоцирует достаточно сильные боли в спине. Они носят опоясывающий характер.
Помимо вирусной инфекции неврологические боли в спине могут быть вызваны следующими причинами:
- травмирование нервных окончаний за счет компрессионного воздействия со стороны отечных тканей, гематом или растущих опухолей;
- воспалительные процессы, которые провоцируют инфильтрацию мягких тканей лимфатической жидкостью, за счет этого оказывается давление на нервное волокно;
- химическое раздражение нервного волокна при изменении процессов биохимических реакций, метаболизма и т.д. (чаще всего возникает на фоне длительного стресса, развития сахарного диабета, при дефиците некоторых витаминов и минералов в рационе питания);
- защемление корешкового нерва или его ответвления при дегенеративных дистрофических изменениях в хрящевых тканях позвоночго столба.
Очень часто болевой синдром дебютирует после перенесенного психоэмоционального потрясения. Это не удивительно, поскольку в момент сильного эмоционального напряжения в головной мозг человека выделяются эндорфины. Они позволяют пережить стресс. Но уже на выходе из этого состояния с целью адаптации выделяются другие вещества. Это кортизол и другие стероиды. Они погружают человеческую психику в состояние депрессии, подавленности и апатии. Их воздействие на мышечную ткань крайне негативное. Они провоцируют резкий спазм мускулатуры, в том числе и сосудистой стенки. Поэтому после перенесенного стресса у большинства людей резко повышается уровень артериального давления. Весь мышечный каркас спины, воротниковой зоны и шеи напрягается и тем самым защемляется расположенные рядом нервные окончания. Появляется достаточно сильный болевой синдром. Он способен запустить цепную реакцию.
В зоне перенапряжения мышечного волокна начнется асептическая воспалительная реакция с целью устранения компрессии с нервных тканей. В результате этого развивается инфильтративный лимфатический отек и нервное волокно страдает еще больше.
После купирования синдрома мышечного гипертонуса начинается медленный процесс восстановления нервного волокна. Если в рационе питания пациента при этом процессе недостаточно витаминов группы В или магния, то процесс протекает медленно и с отклонениями. В результате чего на протяжение длительного времени сохраняются стойкие неврологические боли в спине. Снять их может только опытный специалист. К сожалению в домашних условиях при таком состоянии оказать себе помощь пациент не сможет. И это даже хорошо. Поскольку неврологическая боль в спине может быть признаком серьезного заболевания, при котором требуется немедленная врачебная помощь.
К таким потенциально опасным для жизни заболеваниям можно отнести:
- опухоли головного мозга — при оказании давления на некоторые участки серого вещества возникают серьезные болевые синдромы, в том числе и в области спины;
- стеноз спинномозгового канала (в том числе спровоцированный развитием межпозвоночной грыжи);
- нестабильность положения тел позвонков, при котором могут возникать летучие и нестабильные боли в разных участках спины;
- воспаление дуральных оболочек спинного мозга;
- развитие нарушения мозгового кровообращения (инсульт);
- полиомиелит, клещевой энцефалит, туберкулез спинного мозга и т.д.
Все эти заболевания лучше начинать лечить на ранней стадии. Поэтому, если у вас возникли неврологические боли в спине, не пытайтесь купировать их самостоятельно. Покажитесь специалисту. Это может быть первым шагом на пути к полному выздоровлению.
Сильное раздражение и даже воспаление нервного волокна может носит иммунологический характер. При ослаблении иммунитета или его насторожённости клетки иммунной системы могут начать атаковать здоровые ткани собственного организма. Это достаточно тяжелая форма патологии, которая требует помимо лечения у невролога еще и помощи ревматолога.
Многие неврологи не исключают психосоматической этиологии возникновения болей неуточненного генеза. Если в ходе проведенных клинических обследований патологического очага обнаружено не будет, то устанавливается диагноз идиопатической боли. Это говорит о том, что у человека развивается болевой синдром фантомного характера. Психосоматическая неврологическая боль в спине часто присутствует у чрезмерно ответственных людей, которые не способны отвлечься от выполнения своих обязанностей и отдохнуть. Расслабляющий общий массаж и рефлексотерапия обычно позволяют полностью избавить их от страданий после нескольких сеансов.
Следует исключать из своей жизни следующие факторы риска развития болей неврологического характера:
- нарушение сна, в том числе связанное с употреблением кофеина в течение дня, неправильной организацией спального места;
- длительное пребывание в статичном положении с перенапряжением мышц спины и воротниковой зоны;
- искривление позвончого столба и неправильную осанку, например, привычку сутулиться или наклонять туловище в ту или иную сторону;
- ведение малоподвижного образа жизни, при котором на мышечный каркас спины не оказывается достаточной физической нагрузки;
- неправильно составленный рацион питания;
- курение и употребление алкогольных напитков;
- употребление лекарственных препаратов без назначения врача;
- переохлаждение или перегревание тела.
Исключение всех возможных факторов риска сопутствует активной профилактике случаев возникновения неврологических болей в спине.
Симптомы неврологической боли в спине
Отличить самостоятельно неврологическую боль в спине от проявлений заболеваний позвоночго столба очень сложно. Схожими с неврологической болью в спине симптомами обладает целый ряд серьезных заболеваний:
- дегенеративное дистрофическое поражение хрящевых тканей межпозвоночных дисков (остеохондроз);
- межпозвоночная протрузия и грыжа диска;
- межреберная невралгия;
- сколиоз с деформацией позвончого столба;
- смещение межпозвоночных дисков и тел позвонков;
- разрушение межпозвоночных и реберно-позвоночных суставов (деформирующий остеоартроз).
- Отличительные симптомы неврологических болей в спине — это:
- внезапное начало приступа, не связанное с физическими нагрузками и травмами;
- летучий характер неприятных ощущений;
- отсутствие эффекта усиления боли при пальпации пораженного участка;
- нет ограничения подвижности;
- после кратковременного отдыха все неприятные ощущения проходят, но потом возникают вновь.
При появлении этих симптомов следует как можно быстрее обратиться к неврологу. Врач проведет полноценный осмотр, сопоставит полученные данные с собранным анамнезом и это позволит ему выявить причину болевого синдрома. После постановки точного диагноза будет назначено адекватное лечение.
Лечение неврологических болей в спине
Полноценное лечение неврологических болей в спине возможно только при эффективном воздействии на причину их возникновения. Если это вызвано разрушением межпозвоночного диска, то в ходе терапии восстанавливается высота межпозвоночного промежутка с помощью мануального вытяжения. Затем при помощи остеопатии, кинезиотерапии и других методов воздействия запускается процесс восстановления диффузного питания хрящевой ткани. В результате этого позвоночный столб полностью восстанавливается.
Лечение неврологической боли в спине, связанной с межреберной невралгией проводится с использованием физиотерапии, рефлексотерапии, массажа и других методов воздействия. Важно провести коррекцию рациона питания, исключить нарушение осанки.
Аналогичным образом проводится терапия и других состояний, которые способны спровоцировать неприятный болевой синдром в спине. Но всегда курс лечения разрабатывается индивидуально. Общих советов и рецептов в такой тонкой сфере как неврология быть не может. Поэтому, если вас беспокоят боли в спине, то рекомендуем вам обратиться на прием к вертебрологу или неврологу в нашей клинике мануальной терапии. Первый прием проводится бесплатно. В ходе консультации доктор поставит вам диагноз и расскажет о перспективах и возможностях применения мануальной терапии в вашем случае.
Как снять неврологическую боль в спине
Существует только один эффективный и безопасный способ того, как снять неврологическую боль в спине. Он связан с устранением фактора негативного влияния. Принимать обезболивающие таблетки при неврологических болях спины не только бесполезно, но и опасно. Из-за их действия врач может поставить неверный диагноз. Это затруднит последующее лечение и может спровоцировать целый ряд негативных последствий.
Обезболивающие при неврологических болях спины может назначать только врач невролог. Если он видит необходимость в купировании избыточного тонуса мышц спины, то будет рекомендовано использовать миорелаксанты. Если есть подозрение на иммунологический сбой, то вероятно использование кортикостероидов. При воспалительных процессах снять боль на некоторое время помогут нестероидные противовоспалительные препараты.
Самостоятельно принимать фармаколочгеиские препараты при боях в спине нельзя. Это может приводить к негативным последствиям. Проконсультируйтесь с врачом.
Консультация врача бесплатно. Не занимайтесь самолечением, позвоните и мы поможем +7 (495) 505-30-40
Источник