Боль в пояснице и воспаление почек – как отличить?
Содержание статьи
Как отличить, от чего болит поясница: из-за позвоночника, или виноваты почки? Этот вопрос волнует многих людей, у кого боли появились внезапно или впервые. Давайте разберемся, в чем сходство и различие, а также какие подходы к лечению применимы в обеих ситуациях.
И в том и в другом случае боль в пояснице может быть одинаковой, неотличимой для больного человека. Если в истории болезни уже было воспаление почек, либо остеохондроз, то люди склонны думать, что это очередное обострение той же болезни, хотя на самом деле в этот раз причина боли может измениться. Иногда бывает так, что после сильного переохлаждения воспаляются и почки, и мышцы спины, так что боли имеют двойной характер.
Признаки того, что боль вызвана проблемой в позвоночнике
- Боль появилась после физической нагрузки.
- Боль усиливается при наклоне, поворотах в стороны.
- Боль такая сильная, что хочется застыть в одной позе и не двигаться (анталгическая поза).
- Температура тела нормальная.
Признаки воспаления почек
- Нет четкой связи боли и движений. Она может усиливаться при поворотах, но четко отследить эту связь не удается.
- Появление боли не связано с физической нагрузкой.
- Накануне вы купались в холодной воде, переохладились, перемерзли.
- Температура тела повышена более 37,7 градусов.
- Поколачивание рукой по пояснице вызывает резкую боль, отдающую внутрь.
- Есть нарушения мочеиспускания, изменен цвет мочи.
К какому врачу обращаться
Точно сказать, чем вызвана боль в пояснице, сможет врач. В этом ему помогут анализы мочи, крови, УЗИ почек. В неясных случаях доктор может назначить рентген или МРТ. Советуем вам не затягивать время и обращаться к специалисту сразу, как только появилась боль, особенно если она внезапная и раньше не беспокоила. Для начала можно посетить терапевта, либо врача общей практики. Если вы склоняетесь к мысли, что причина все же в позвоночнике, можно смело записывать к остеопату. Если это не подтвердится — при обнаружении проблем в почках, он направит вас к профильному специалисту.
Подходы к лечению
Подходы в лечении той и другой проблемы будут совершенно различны. При болях в позвоночнике применяются обезболивающие, также эффективна будет остеопатия. Из домашних методов можно порекомендовать занятия с Корденом
При остром воспалении почек (пиелонефрит) необходимы антибиотики, поскольку инфекция может распространиться дальше и вызвать значительные осложнения. С остеопатией в этом случае необходимо подождать, а при высокой температуре с болью она вообще противопоказана, вплоть до ее снижения.
Но при хроническом пиелонефрите, когда обострения случаются часто, а антибиотики не помогают, остеопатия может оказать очень существенную помощь. Причиной хронического пиелонефрита может оказаться опущение почки, пережатие сосудов, дисфункции других органов, мышц. Врач остеопат обнаружит и устранит проблему, после чего почка возвращается в нормальное положение и легко справляется с инфекцией своими силами. То же самое относится и к мочевому пузырю, хроническому циститу, но это уже другая тема.

Автор статьи:
Кутузов Игорь Александрович
Руководитель центра, ведущий остеопат, мануальный терапевт, невролог. Член Российской остеопатической ассоциации. Преподаватель представительства Института остеопатии Санкт-Петербурга в Москве. Руководитель клиники `Центр Остеопат доктора Кутузова`
Уточняйте время приема специалиста
Источник
Киста почки
Киста почки — это доброкачественное новообразование, представляющее собой наполненную жидкостью полость с тонкой соединительнотканной оболочкой. Субъективные симптомы патологии часто отсутствуют, при развитии осложнений или увеличении размеров образования возникают жалобы на боли в пояснице, наличие крови в моче, утомляемость, повышение температуры тела и АД, которое не подается коррекции гипотензивными препаратами. Диагностика производится с помощью УЗИ почек, компьютерной томографии, радиоизотопных исследований функций выделительной системы. Лечение включает пункционную аспирацию содержимого, склеротерапию кисты, лапароскопическое иссечение.
Общие сведения
Киста почки является одним из самых распространенных состояний в урологии. Предполагается, что кистозные изменения различной степени выраженности возникают почти у четверти людей в возрасте старше 45 лет. Особенно предрасположены к развитию патологии мужчины, страдающие ожирением, артериальной гипертензией, инфекционными заболеваниями мочевыделительной системы, уролитиазом. Нарушения работы почек выявляются лишь у трети больных, в остальных случаях наблюдается бессимптомное течение. К отдельному типу относятся врожденные разновидности кист, которые обнаруживаются у детей.
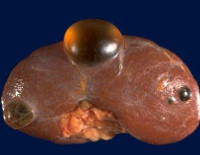
Киста почки
Причины
Кисты почек представляют собой достаточно разнородную группу патологических состояний. Непосредственной причиной заболевания считаются нарушения роста эпителиальной и соединительной (межуточной) тканей, обусловленные повреждением или воспалительными процессами. Развитие некоторых кистозных разрастаний объясняется врожденными аномалиями мочевыделительной системы или генетическими особенностями организма. Основными предрасполагающими факторами являются:
- Поражение тканей почек. Воспалительные процессы (гломеруло- или пиелонефриты), туберкулез, ишемические поражения (инфаркт), опухоли способны провоцировать нарушения развития эпителиальной ткани канальцев нефрона. В результате образуется тонкостенная полость преимущественно в мозговом веществе почек.
- Возрастные изменения. Появление кист у лиц старше 45 лет объясняется увеличением нагрузки на выделительную систему и механизмом «накопления нарушений». Последний возникает вследствие незначительных по выраженности, но множественных патологических процессов, усиливающих влияние друг друга.
- Врожденные факторы. Иногда кисты являются следствием нарушений внутриутробного развития зачатков почек. Такие новообразования обычно обнаруживаются еще в детском возрасте, нередко имеют множественный характер. Мутации некоторых генов повышают предрасположенность к образованию кистозных полостей в почках.
Системные состояния (артериальная гипертензия, ожирение, сахарный диабет) способствуют прогрессированию заболевания. Они приводят к нарушению кровоснабжения и питания органов мочевыделительной системы и, как следствие, — к разрастанию менее требовательной к доступу кислорода соединительной ткани. Некоторые разновидности патологии обусловлены не возникновением и ростом кистозного образования, а локализованным процессом разрушения почечной ткани (при абсцессе, карбункуле).
Патогенез
Развитие «истинной», наиболее распространенной кисты почки происходит в результате повреждения канальцев нефрона. Воспалительный или склеротический процесс, травмы органа ведут к изоляции фрагмента канальца от остальной части начальных отделов мочевыделительных путей. При определенных условиях наблюдается не склерозирование изолированного участка, а бурное разрастание канальцевого эпителия, в результате чего формируется небольшой (порядка 1-3 миллиметров) пузырек. Он наполнен жидкостью, по своему составу сходной с первичной мочой или фильтрованной плазмой крови.
При дальнейшем делении клеток соединительной и эпителиальной тканей происходит рост кисты, иногда достигающей в размере 10-15 сантиметров. Ее рост сопровождается компрессией окружающих структур, иногда это стимулирует развитие вторичных кистозных разрастаний. При значительном размере кисты затрудняется отток мочи, сдавливаются кровеносные сосуды, питающие почку, раздражаются нервные пучки. Это становится причиной ряда местных и общих симптомов — болей, колебаний артериального давления, интоксикации организма. Иногда наблюдается малигнизация клеток эпителия стенок новообразования.
Классификация
В современной урологии существует несколько вариантов классификации кистозных пузырей в почках, основывающихся на их структуре, локализации, происхождении, характере содержимого. Традиционно к данной патологии относят состояния, фактически не являющиеся кистой — например, дермоидные опухоли, абсцессы в почках, которые имеют схожие черты строения, но другую этиологию. Особенно высокой клинической значимостью обладает классификация по Босниак, рассматривающая кисты по риску малигнизации и включающая следующие варианты:
- I категория. Простые однокамерные кисты с минимальным риском озлокачествления. Не требуют лечения.
- II категория. Доброкачественные кисты с наличием внутрикамерных перегородок и микрокальцинатов, менее 3 см в диаметре. Подлежат динамическому УЗИ-контролю.
- IIF категория. Кисты доброкачественные, с большим количеством тонкостенных перегородок, кальцификатов, размером от 3 см и более. Требуют наблюдения, редко малигнизируются (около 5%).
- III категория.Кисты сложной структуры, имеющие высокий риск злокачественной трансформации (примерно 50%). Отличаются нечетким контуром, утолщенными внутрикамерными перегородками с неоднородными отложениями кальция. Подлежат оперативному удалению.
- IV категория. Имеют все признаки злокачественности: бугристый контур, выраженный жидкостный и тканевой компонент и пр. Требуют незамедлительного хирургического лечения.

КТ ОБП и забрюшинного пространства. Справа (синяя стрелка) простая киста (Bosniak 1), слева (красная стрелка) киста Bosniak 4 (злокачественная опухоль)
Локализация кистозных полостей может различаться — под капсулой органа (субкапсулярная), в толще его тканей (интрапаренхиматозная), в области ворот или лоханок почек. Расположение, характер и размер кисты являются основными характеристиками, влияющими на выбор методики лечения и прогноз заболевания.
Симптомы кисты почки
Патология часто протекает бессимптомно, что обусловлено медленным ростом новообразования — ткани почек успевают адаптироваться к его наличию без заметной потери функциональности. При росте киста начинает оказывать давление на кровеносные сосуды и стимулировать юкстагломерулярный аппарат. Это проявляется увеличением и нестабильностью уровня артериального давления, что приводит к головным болям, сердцебиениям, кардиалгии. Местные симптомы — боли в поясничной области — развиваются при декомпенсации функции почки или при компрессии близлежащих нервных стволов.
Большой размер кисты почки способствует нарушению уродинамики из-за уменьшения объема лоханки или частичного сдавления мочеточника. При этом к симптомам присоединяется снижение количества выделяемой мочи, частые позывы к мочеиспусканию, гематурия. Боли начинают иррадиировать в область паха и половых органов. Задержка и нарушение образования мочи становятся причиной интоксикации организма, что проявляется слабостью, повышенной утомляемостью, иногда — отеками. Явления почечной недостаточности (задержка жидкости, запах аммиака изо рта) возникают в случае двухстороннего поражения почек или наличия только одного органа.
Резкое повышение температуры, озноб, лихорадка, усиление болей при кисте в почке часто свидетельствуют о присоединении вторичной бактериальной инфекции и нагноении новообразования. Сильная болезненность в области поясницы, особенно появившаяся внезапно, на фоне физической нагрузки, указывает на возможность разрыва кистозной стенки. Разрыв может сопровождаться повреждением кровеносных сосудов с развитием кровоизлияния в почку и ишемией ее тканей. Признаком кровотечения является внезапно возникающая макрогематурия, в редких случаях кровь накапливается в забрюшинном пространстве.
Осложнения
Одним из наиболее частых осложнений кисты почки считается ее инфицирование с развитием нагноения, протекающего по типу абсцесса или тяжелого пиелонефрита. Значительную роль в проникновении патогенных микроорганизмов играют нарушения уродинамики — рефлюкс и застой мочи. Также возможен разрыв кисты с излитием ее содержимого в чашечно-лоханочную систему или в забрюшинное пространство. Он может сопровождаться почечным кровотечением, инфицированием мочевыделительных путей или возникновением шока. В отдаленной перспективе существует риск злокачественного перерождения кистозных образований.
Диагностика
Обнаружение кисты почки усложняется из-за длительного периода бессимптомного течения патологии. В результате заболевание нередко выявляется случайно. Первыми признаками являются неспецифические изменения в общем анализе мочи, необъяснимый подъем артериального давления. При помощи разнообразных диагностических техник врач-уролог может не только подтвердить наличие новообразования, но и определить его тип, размер и локализацию, а также оценить функциональную активность мочевыделительной системы. С этой целью назначаются следующие исследования:
- УЗИ почек. Ультразвуковая диагностика является распространенной диагностической методикой, применяющейся для обнаружения кист. Они определяются как аэхогенные структуры. Иногда внутри выявляются перегородки и кальцификаты. Ультразвуковая допплерография (УЗДГ почечных сосудов) дает возможность оценить влияние кисты на кровоснабжение почек.
- КТ почек. Метод используется для уточнения диагноза и дифференциации кист со злокачественными опухолями. Солитарные образования при проведении томографического исследования выглядят как округлые объекты с четкими контурами, заполненные жидкостью, мультилокулярные разновидности — как множество камер различного размера. Введение внутривенного контраста позволяет отличить кисты от опухолей, поскольку последние обладают способностью накапливать рентгеноконтрастное вещество.
- Функциональные исследования. Изучение активности выделительной системы производят методом динамической сцинтиграфии. Данное исследование позволяет оценить скорость клубочковой фильтрации, дополнительно выявить изменения в чашечно-лоханочной системе и начальных отделах мочевыделительных путей.
- Лабораторные анализы. При небольших кистозных образованиях общий анализ мочи без изменений. Увеличение размеров кисты может провоцировать уменьшение объема суточного диуреза, возникновение никтурии, появление в моче примеси крови (гематурия) и белка (протеинурия).

МРТ ОБП и забрюшинного пространства. Простая киста правой почки (Bosniak 1)
Лечение кисты почки
Обязательному хирургическому лечению подлежат кисты в случае прогрессирующего увеличения их размеров в течение года, вызывающие болевой синдром, повышение артериального давления, рефрактерное к гипотензивной терапии, а также кисты III и IV категорий по Босниак. Обычно устранение кистозного образования производится пункционными и эндоскопическими техниками, к которым относятся:
- Чрескожная пункционная аспирация. Суть аспирации почечной кисты заключается во введении иглы в кистозную полость с дальнейшим отсасыванием содержимого. В результате объем кисты резко уменьшается, новообразование склерозируется.
- Склеротерапия кисты почки. Методика склеротерапии почечной кисты является модификацией пункционной аспирации. После удаления жидкого содержимого в полость пузыря вводят раствор этилового спирта или йодистых соединений. Медикаменты раздражают внутреннюю поверхность кистозной мембраны и активируют процессы склерозирования, что позволяет уменьшить число рецидивов.
- Хирургическое удаление кисты. Радикальное иссечение кисты почки заключается в удалении новообразования и ушивании оставшейся нормальной ткани почек. Используется при больших или многокамерных кистах, разрывах оболочки, кровотечениях, тяжелых нагноениях. Обычно выполняется при помощи эндоскопического инструментария, в тяжелых случаях может быть назначена открытая операция.
При наличии крупных кист и значительном повреждении почки прибегают к резекции или нефрэктомии (при условии нормальной функциональности второго органа). Вспомогательное лечение включает симптоматические мероприятия — прием болеутоляющих средств, гипотензивных препаратов (ингибиторов АПФ), антибиотиков при инфекционных осложнениях.
Прогноз и профилактика
Прогноз кисты почки зависит от характера новообразования, его размеров и локализации. В большинстве случаев выявляются относительно небольшие однокамерные кистозные пузырьки с медленным ростом. Их наличие практически бессимптомно, характеризуется благоприятными перспективами. Лечение таких форм патологии не требуется, необходимо только периодическое обследование у врача-нефролога для своевременного обнаружения возможных осложнений.
При многокамерных кистах прогноз ухудшается, поскольку увеличивается риск малигнизации и ХПН. Однако при радикальном лечении данных типов патологии рецидивы и осложнения регистрируются крайне редко. Специфической профилактики кисты почки не существует, рекомендации сводятся к своевременному лечению воспалительных заболеваний мочевыделительной системы, контролю артериального давления и периодическому медицинскому обследованию у уролога после достижения 40 лет.
Источник
Почему появляются кисты почек и как их лечить
Киста почки — это распространенное урологическое заболевание, представляющее собой доброкачественную опухоль, наполненную слегка желтоватой или прозрачной жидкостью. Она имеет овальную либо шаровидную форму и располагается преимущественно с одной стороны органа, иногда с обеих. По характеру образования различают кисту левой или правой почки, однако в некоторых случаях возникает поражение обоих органов.
Признаки образования кисты почки зачастую отсутствуют и люди могут годами жить, не зная о патологии. Но в некоторых случаях появляются такие симптомы:
- гематурия (наличие крови в моче);
- повышение температуры тела;
- тошнота;
- высокое артериальное давление;
- дискомфорт, боль, чувство тяжести в подреберье.
Киста почки считается доброкачественным образованием, но если своевременно не провести правильное лечение, возможны серьезные осложнения. Лечение кисты может быть медикаментозным или хирургическим.
От чего появляется киста на почке?
Киста образуется вследствие патологического роста клеток эпителия. А вот причины разрастания этих клеток на почке могут быть разнообразными:
- возраст пациента старше 50-ти лет;
- гипертония;
- механические травмы почек;
- патологии мочеполовой системы;
- нарушение внутриутробного развития;
- перенесенные оперативные вмешательства на почках;
- туберкулез;
- наследственный фактор.
Чем опасна киста на почках и что делать при ее появлении?
Вне зависимости от причины появления опухоли, она представляет опасность при отсутствии своевременного и адекватного лечения. Важно как можно скорее обратиться к грамотному специалисту для диагностики заболевания. Только врач может достоверно выяснить, от чего появилась киста на почке, объяснить, что это такое, и назначить необходимое лечение.
Последствия кисты почек:
- Абсцесс тканей, по причине которого в организм попадает множество вредоносных бактерий, вызывающих нагноение. Позже, из-за попадания бактериальных токсинов в кровоток, развивается интоксикация всего организма. Если проблема запущена и долгое время не поддается лечению и контролю, то становится причиной смерти более чем половины пациентов.
- Увеличение почек в размерах. Из-за этого они начинают давить на соседние органы, ухудшать отток мочи, что в дальнейшем приводит к гидронефрозу.
- Нарушение кровообращения.
- Почечная недостаточность.
- Пиелонефрит.
- Сильная боль в районе поясницы.
Лечение кисты почки
Перед назначением лечения, с целью подтверждения наличия у пациента кисты, врач отправляет его на комплексное обследование. Проводятся общие анализы крови, мочи, МРТ и ультразвуковое исследование.
Довольно консервативным методом лечения с помощью препаратов является симптоматическая терапия. Она способна улучшить состояние пациента без необходимости удалять кисту. При этом пациентом принимаются:
- анальгетики;
- противовоспалительные препараты;
- средства, снижающие артериальное давление;
- препараты, нормализующие отток мочи.
Если к воспалению уже присоединилась бактериальная инфекция, назначают антибиотики.
Киста подлежит лечению только в случае нарушения нормальной работы органов. С целью удаления небольшой кисты почки делать операцию вовсе не обязательно.
Что делать, чтобы рассосалась киста на почке?
Оценив размер, расположение кисты и ее способность к разрастанию, достаточно провести пункцию с откачиванием жидкости из опухоли. Процедура выполняется под контролем ультразвукового аппарата. Это эффективный и наименее травмирующий метод удаления кисты.
После этой манипуляции уже в пустое новообразование заливают специальный склерозирующий препарат. Он способствует склеиванию стенок опухоли, предотвращая ее повторное возникновение. Существует риск развития инфицирования при попадании содержимого опухоли в здоровые ткани почки, и, как следствие, заражения крови. Данный метод подходит лишь для образований маленького размера, не способных вызвать серьезные осложнения.
Когда нужна операция?
Необходимость хирургического вмешательства возникает в таких случаях, когда нет возможности пунктировать кисту, а также когда наблюдается:
- стойкое повышение АД;
- интенсивный болевой синдром;
- заметное нарушение работы почек;
- риск перехода в злокачественную форму;
- размеры опухоли огромны, происходит сдавливание органов;
- вероятность, что оболочки кисты разорвутся.
Во время операции осуществляют как простое удаление кисты почки, так и ее частичную резекцию. Если же опухоль привела к полной дисфункции органа, то необходимо его полное удаление (нефроэктомия).
Как предотвратить рецидив?
Своевременное обращение за медицинской помощью способно облегчить течение заболевания и значительно сократить длительность лечения.
Для предотвращения повторного возникновения кисты необходимо соблюдать специальную диету. Стоит ограничить употребление жидкости, соли, жареной и острой пищи, продуктов с высоким содержанием белков. Также противопоказано курение и употребление спиртных напитков.
Диета не способна вылечить пациента от уже образовавшейся кисты, но в комплексе с грамотным лечением и постоянным наблюдением врача, она помогает пациенту чувствовать себя хорошо и избежать рецидивов заболевания.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!
Количество прочтений: 13740 Дата публикации: 21.09.2017
Источник