Боль в пояснице, отдающая в ногу: способы её лечения и профилактики
Содержание статьи
Зачастую такой вид болей проявляется у населения, относящемуся к среднему возрасту и старше, но люди младшего возраста не исключение. Поясничная боль, простреливающая в одну или две конечности в одно и то же время имеет научное название — люмбоишиалгия.
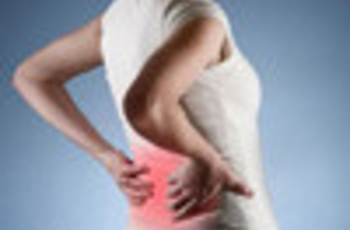
К сожалению, болезненные ощущения в районе нижней части спины в современном мире не редкость, а, наоборот, очень даже распространенный симптом, особенно у проживающих в городе или ведущих неактивный образ жизни людей.
Симптоматика люмбоишиалгии
- Боль, которая тянет, ноет и жжет в низу спины.
- Характерное усиление болезненных ощущений спине и простреливающее в ногу при физических активностях и подъемах тяжести.
- Онемение одной или двух конечностей одновременно.
- Кожа, в области концентрации болезненных ощущений становится бледной и тусклой.
- Ощущение дискомфорта при движении.
- Спинная боль, сопровождающаяся ростом температуры тела или ознобом.
Вышеуказанная симптоматика может проявляться, как и отдельно, так и несколько одновременно. Однако не стоит сразу их приписывать их к люмбоишиалгии. Причиной таких болей могут также служить ранее не вылеченные болезни позвоночника.
Боль при люмбоишиалгии может появляться с одной из сторон поясницы или с двух одновременно. Становится трудно передвигаться и полноценно наступать на конечности. Чтобы облегчить внезапно появившуюся боль можно согнуть или отставить в одну из сторон ногу, которая болит. Если есть возможность, рекомендуется и вовсе принять горизонтальное положение и не подвергать позвоночник лишним движениям.
Разновидности люмбоишиалгии
- Мышечно-тоническая — сопровождается спазмами в районе поясницы, может послужить причиной временного прекращения движения.
- Вегетативно-сосудистая — боль в пояснице, напоминающая жжение, чаще всего приводит к онемению или побледнению стопы, или конечностей в целом. Не редко подкрепляется ознобом или ростом температуры тела.
- Нейродистрофическая — острая, усиливающаяся в ночное время суток боль. Нередко приводит к утончению кожного покрова позвоночника.
- Одновременное сочетание всех вышеуказанных разновидностей люмбоишиалгии может проявляться и беспокоить человека на протяжении длительного промежутка времени, если вовремя не обратиться к специалистам. Следствием ее запущенного состояния спины может стать ишиалгия — боль в ягодичной области или районе бедер, перемещающаяся в нижнюю часть конечностей.
Причины возникновения люмбоишиалгии
Основной из причин появления болей, простреливающих в ноги, является ущемление нервных корней в одном из отделов мозга спины, проводящего чувствительные и двигательные импульсы от головного мозга к мышцам.
Также причиной болей в пояснице может служить:
- Остеохондроз.
- Остеопороз.
- Наличие межпозвоночной грыжи.
- Смещение позвонков.
- искривление позвоночника.
- Нарушения спинального кровообращения.
- Болезни почек.
- Ранее не вылеченные болезни опорно-двигательной системы.
- Осложнения после болезней, перенесенных ранее.
- Переохлаждение.
- Воспаление седалищного нерва.
- Сахарный диабет.
- Растяжения мышц спины вследствие падений.
- Сидячий и малоподвижный образ жизни.
- Боли в пояснице часто проявляются у беременных женщин.
- Избыточный вес также может служить причиной болей в спине.
- Стрессовые ситуации, приводящие к нарушению обмена веществ и передаче их в мышечные ткани спины.
Способы диагностики
Для определения причины заболевания позвоночника специалисты в первую очередь назначают сдать общий анализ мочи и крови. Также УЗИ малого таза и органов брюшной полости, рентген и так далее.
При возникновении характерных болей следует немедленно обратиться к врачу, так как самолечение может усугубить состояние вашего здоровья. В зависимости от симптомов и частоты проявления болей врач может выписать препараты, снимающие боль, мази, инъекции, компрессы или вовсе направить на стационарное лечение. Старайтесь не утаивать все присутствующие симптомы, встречаются случаи, когда боль в пояснице и конечностях существуют отдельно и не связаны между собой.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Читайте так же

Отец Александр Викторович
2014-09-22 13:22:20
Спешу выразить свою радость и благодарность! Моей дочери определили сколеоз 3-й степени. Мы проходили лечение в клинике «Бобыря» в течение 8 месяцев, и в результате рентген показал явные улучшения! Другие врачи утверждали, что это невозможно, но теперь я точно знаю, что в этой клинике… Читать дальше

Анатолий
2014-01-20 01:49:27
Хочу поблагодарить за успешное лечение Торопцева Д.А. Я лечил у него поясничную грыжу. Грыжа была огромной — 13 мм. Даже ходить не мог — такие сильные были боли. Первый курс прошел, сделал повторное МРТ. Результатам, если честно, не поверил — грыжа уменьшилась на 5 мм, то есть стала уже 8 мм…. Читать дальше

Валерий
2014-09-22 13:22:54
Мусин Спартак Рамизович — это врач от Бога! Уже после первого сеанса почувствовала себя более свежо и подтянуто! Читать дальше

Анна
2016-01-20 10:07:15
Прохожу лечение суставов и могу сказать что комплексное лечение которое мне назначили действительно помогает. Уже сейчас, хоть курс еще не окончен я чувствую себя намного лучше, мне стало намного лучше как ходить так и спать, а это большой плюс в жизни не просыпаться от боли, а крепко спать. Читать дальше
Врачи клиники Бобыря стаж работы от 10 лет
Источник
Болит поясница, отдает в ягодицу и ногу: причины, как лечить
Боль в пояснице отдает в ногу и ягодицу — жалоба, которую врачи слышат достаточно часто. Это неприятное явление может значительно ограничить способность человека к полноценной жизни. Но что гораздо важнее, такой болевой синдром — это только симптом. Устранять необходимо первопричину, провоцирующую появление мучительных ощущений.
Может ли боль в пояснице отдавать в ногу
Да, может, и это достаточно тревожный симптом. Позвоночник частично состоит из связанных между собой нервов и выполняет важнейшие функции в организме каждого человека. Поэтому проблемы поясницы неизбежно отражаются на здоровье в целом. Проанализировать и расшифровать причины болей в пояснице, отдающих в ногу, без соответствующих диагностических исследований и лечения невозможно. Как первоисточник боли в пояснице, что отдает в ногу и ягодицу, выступает соответствующий отдел позвоночника. Но его патологические состояния бывают разными.
Ортопедические заболевания и патологии
Когда деформирована кость или изменено ее положение, речь идет об ортопедических проблемах. В результате кость начинает сдавливать нервные окончания. Различают следующие заболевания этого типа, при которых боль в пояснице отдает в ногу:
Грыжи позвоночных дисков поясничного отдела
Межпозвоночная грыжа — это деформация позвоночного диска, которая появляется после длительного остеохондроза или иного патологического состояния. Когда эта проблема появляется, часто болит поясница, отдает в ягодицу и ногу. Боль обычно непрерывная, но не особенно интенсивная, при обострении — невыносимая.
Воспаление седалищного нерва
Седалищный нерв признан одной из самых важных частей позвоночника, поскольку приводит в движение конечности. При проблемах с этим нервом боль в пояснице отдает в ногу и ягодицы, данное заболевание нередко сопровождает другие ранее не замеченные патологии.
Воздействие на нервные окончания
По сути это сдавливание нервов опухолями и костями. Это побочный эффект от ортопедических заболеваний, что постепенно искажают строение позвоночного столба. Примерно определить источник боли можно, проанализировав, на какой стороне болит поясница и в какую ногу отдает боль.
Остеохондроз
Часто встречается как причина болей в пояснице, отдающих в ногу. Остеохондроз — повреждение разных тканей позвоночника. Это зачастую и становится причиной, по которой болит поясница, а боль отдает в ногу и ягодицу. Обычно боль при остеохондрозе непрекращающаяся ноющая или периодическая острая.
Пояснично-крестцовый радикулит
Радикулит — это воспаление позвоночных нервов, которое возникает как осложнение многих заболеваний. При пояснично-крестцовом радикулите боль в пояснице отдает в ногу и ягодицу достаточно часто, так как нервные окончания организма связаны между собой.
Неортопедические заболевания
Не всегда причиной этого специфического симптома являются ортопедические патологии. Боль в пояснице, отдающая в правую или левую ногу, зачастую появляется из-за травматических повреждений или неврологических проблем. Болевыми ощущениями симптомы обычно не ограничиваются: могут онеметь и утратить способность осязания конечности.
Что такое люмбоишиалгия
Люмбоишалгия — специфическое заболевание, при котором седалищный нерв на выходе из позвоночника воспаляется. Боль нередко распространяется за пределы спины. Люмбоишалгия — одна из распространенных причин, по которым поясница болит и отдает в ягодицу и ногу.
Как снять приступ боли
Даже при квалифицированном лечении основного заболевания боли еще долго проявляют себя. Если боли в пояснице отдают в ягодицу и ногу, случаются острые приступы. Снять или облегчить их можно несколькими способами:
- Обезболивающие препараты «Ибупрофен», «Кетанов», «Темпалгин» или другой анальгетик облегчат симптомы. Их стоит дополнить миорелаксантами для снижения напряжения мышц спины.
- Согревающая мазь или компресс: здесь необходимо быть уверенным, что поясница болит и отдает в ногу не из-за травмы или воспаленных органов малого таза, в противном случае эти процедуры категорически противопоказаны.
- Удобная поза: каждый пациент выбирает ее по своим ощущениям, но чаще всего помогает так называемая «поза эмбриона».
- Массаж: осторожный массаж нижней части спины поможет снять боль — делать его стоит, если он не провоцирует новые приступы.
- Упражнения: они показаны, если боли в пояснице, отдающие в правую или левую ногу, не усиливаются из-за движений — это наклоны в стороны, поочередное сгибание ног.
Эти меры помогут снять или облегчить боль, но не излечат ее причины. Поэтому, если болит поясница, отдает в ягодицу и ногу, следует обязательно записаться к врачу и пройти назначенное после обследования лечение.
К какому обращаться врачу
Если боли в пояснице отдают в ягодицу и ногу, пациенты задаются вопросом: какой специалист ответит, почему это случилось, и как устранить первопричину? Данной проблемой занимаются разные специалисты: невропатолог, ортопед-травматолог, терапевт и мануальный терапевт. Но первоначально лучше отправиться к терапевту, который проведет первичный осмотр, назначит медицинское обследование и, получив результаты, даст направление к узкому специалисту. Если боль в пояснице отдает в ногу, заниматься самолечением нельзя. Не зная истинной причины заболевания, некомпетентный человек рискует ухудшить свое состояние неправильными действиями. Даже специалист в области медицины не может поставить диагноз без предварительного тщательного обследования.
Источник
Боль в пояснице с иррадиацией в ногу причины, способы диагностики и лечения

Дата публикации: 07.04.2018
Дата проверки статьи: 16.12.2019
Боль в пояснице с иррадиацией в ногу — симптом заболевания позвоночника. Синдром имеет пронизывающий характер, сопровождается онемением нижних конечностей. У ног уменьшается чувствительность, возможны приступы мигрени и головокружения. Симптом требует консультации врача.
Причины боли в пояснице с иррадиацией в ногу
Главная причина развития болезненных ощущений — радикулопатия. Характеризуется защемлением нервных окончаний спинного мозга, проводящих импульсы к мышечным тканям. Врачи выделяют несколько провоцирующих факторов боли в пояснице, отдающей в ногу:
- остеохондроз, подразумевает разрастание хрящей. Провоцирует ущемление нервных корешков. Сопровождается скованностью позвоночника, больному трудно разогнуть спину. Возможно онемение нижних конечностей. Боль в пояснице отдает в ногу, в область стопы и бедра;
- болевой синдром в пояснице, который отдает в левую нижнюю конечность, свидетельствует о грыже между позвонков;
- протрузия поясничного отдела, подразумевает утончение фиброзного кольца, создает давление корешки, провоцирует острые боли;
- смещение позвонка провоцирует корешковый синдром, сопровождается распространением боли в окружающие ткани, онемением кожных покровов на нижних конечностях, в зависимости от типа смещения боль распространяется на левую или правую ногу. Чаще диагностируется после физического повреждения в результате падения;
- сколиоз, подразумевает искривление позвоночника. Болезнь характеризуется длительным развитием. Мышечные ткани тянут позвонки в сторону. Боль в спине отдает в ногу;
- защемление седалищного нерва;
- дефекты позвонков;
- воспалительный процесс нервных окончаний;
- опухоли;
- болезни желудочно-кишечного тракта, например некротический очаг и непроходимость кишки;
- заболевания желчевыводящих путей, например конкременты в желчном пузыре;
- поражение мочеполовой системы, например цистит и простатит.
Врачи выделяют несколько факторов, увеличивающих риск возникновения синдрома:
- недостаточная концентрация витаминов в организме;
- системное поражение костей, например остеопороз;
- процесс вынашивания ребенка;
- интенсивные физические нагрузки;
- частые стрессовые ситуации;
- сидячий образ жизни;
- частое употребление алкоголя, курение;
- наркотическая зависимость;
- избыточная масса тела;
- заболевания простудного характера;
- длительное нахождение в неудобной позе;
- дистония вегето-сосудистого типа;
- врожденные заболевания позвоночника;
- хроническая форма менингита;
- нарушения кровообмена в поясничной области.
Типы боли в пояснице с иррадиацией в ногу
Симптом классифицируют в зависимости от того, в какую область отдают поясничные боли:
Боль в пояснице с иррадиацией в бедро
Развивается при грыже межпозвоночного диска. Синдром прогрессирует при новообразованиях в области спинного мозга, бурсите мышечных тканей ягодиц. Нарушение работы потовых желез свидетельствует о васкулите.
Тупая боль в пояснице с иррадиацией в заднюю поверхность ноги
Развивается при поражении грушевидной мышечной ткани, например воспаление седалищного нерва. Болезненные ощущения распространяются до стопы, возможна атрофия в области ягодиц.
Боль в пояснице с иррадиацией в боковую область ноги
Сопровождает межпозвоночную грыжу, поражающую верхние нервные окончания поясничного отдела. Жгучие болезненные ощущения свидетельствует о туннельном синдроме.
Боль в пояснице с иррадиацией в колено
Развивается при ортопедических болезнях бедренной суставной ткани, злокачественных опухолях половой системы. Переломы костей в области таза провоцируют дискомфорт и онемение кожных покровов, которые иррадиируют в медиальный участок сустава.
Диагностика
Курс лечения составляют после комплексного обследования пациента. Устанавливается причина возникновения болезненных ощущений. Пациента направляют на ультразвуковое исследование органов брюшной полости, исследование нейро ортопедического характера, рентгенографию, компьютерную томографию и МРТ поясничного отдела позвоночника. Проводят электромиографию.
Для постановки диагноза больному назначают общий анализ крови и мочи. При необходимости используют рентген нижней конечности, биопсию мышечной ткани и нервного окончания. Врачи проверяют артериальное давление в ногах. В сети клиник ЦМРТ используют следующие методы диагностики:
К какому врачу обратиться
Диагностикой и лечением болей в пояснице, иррадиирующих в ногу, занимается врач-невролог. Специалист назначит исследования, необходимые для дифференциального диагноза, и на основании их результатов назначит эффективное лечение. Иногда может потребоваться консультация нейрохирурга или травматолога.
Лечение боли в пояснице с иррадиацией в ногу
Лечение зависит от формы синдрома и причины его возникновения. Избавиться от боли и облегчить самочувствие помогают народные рецепты и лекарства. При ортопедическом или ревматическом характере болезни используют противовоспалительные препараты, хондропротекторы, физиотерапевтические процедуры, массаж, составляют комплекс лечебной физической культуры. При неортопедической причине возникновения синдрома назначают консультацию другого специалиста. Если консервативными методами вылечить заболевание не удается, назначают оперативное вмешательство. В сети клиник ЦМРТ используют следующие методы терапии:
При отсутствии своевременной помощи увеличивается риск возникновения следующих осложнений:
- грыжа;
- нарушение работы внутренних органов;
- паралич нижней конечности;
- нарушение функционирования костного мозга;
- спондилез;
- хромота;
- остеофитоз.
Профилактика болей в пояснице с иррадиацией в ногу
Чтобы избежать осложнений и предотвратить возникновение болевого синдрома рекомендуется придерживаться следующих рекомендаций:
- обеспечить организм достаточным уровнем кальция, включить в рацион питания больше молочной продукции:
- раз в 6 месяцев пропивать курс витаминов;
- чаще гулять на свежем воздухе;
- ежедневно заниматься спортом, укреплять мышечные ткани поясничной области;
- отказаться от алкогольных напитков, курения, приема наркотиков;
- избегать физического и эмоционального переутомления;
- раз в год проходить профилактический осмотр;
- при возникновении болезненных ощущений в пояснице, которые отдают в ногу, обратиться к врачу;
- спать не менее 8 часов в день.
Отзывы пациентов
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник
Боль в пояснице и ноге
Боль в спине может ограничиться пояснично-крестцовым отделом (люмбалгия) или иррадиировать в ноги (люмбоишиалгия). При острой интенсивной боли в пояснице используют также термин «люмбаго» (поясничный прострел). Традиционно боли в спине обозначались как «пояснично-крестцовый радикулит», однако раздражение или сдавление спинномозгового корешка (радикулопатия) является причиной боли не более чем в 5% случаев. Значительно чаще источником боли в спине бывают поражения мышц, суставов, связок, межпозвонковых дисков.
Этиология.
1. Острая люмбалгия может быть спровоцирована травмой, подъемом непосильного груза, неподготовленным движением, длительным пребыванием в нефизиологической позе, переохлаждением. Чаще всего она возникает на фоне текущего дегенеративного процесса в позвоночнике (остеохондроза позвоночника). Межпозвонковый диск постепенно теряет воду, ссыхается, утрачивает амортизирующую функцию и становится более чувствительным к механической нагрузке. Фиброзное кольцо, расположенное по периферии диска, истончается, в нем появляются трещины, по которым центральная часть диска — пульпозное ядро — смещается к периферии, формируя протрузию (выпячивание). Вследствие травмы или интенсивной нагрузки протрузия может скачкообразно увеличиваться, что приводит к выпячиванию пульпозного ядра и части фиброзного кольца в позвоночный канал, которое обычно обозначают как грыжу диска. Боль, локализующаяся только в спине, исключает поражение корешка и может быть связана как с поражением позвоночника (будучи первым проявлением формирующейся протрузии диска), так и с поражением мягких тканей (спазмом или растяжением мышц, растяжением связок). Обычно наблюдается выраженное напряжение мышц поясницы с выпрямлением лордоза и анталгическим сколиозом. В положении лежа на спине боль уменьшается, но при малейшем движении она резко усиливается. Острая люмбалгия спонтанно проходит в течение нескольких дней, реже недель. Но иногда она трансформируется в люмбоишиалгию. Частой причиной появления острых болей в поясничной области служат также заболевания почек и околопочечной клетчатки (почечная колика, пиелит, паранефрит, инфаркт почки). Внезапная резкая боль в области поясницы, отдающая в пах, половые органы, бедро и сопровождающаяся учащенным и болезненным мочеиспусканием, характерна для почечной колики. При остром пиелите или пиелонефрите болъ в пояснице носит, как правило, более тупой характер и редко достигает такой интенсивности, как при почечной колике. Для острого пиелита характерны высокая лихорадка, озноб, явления общей интоксикации, нередко макроскопически (на глаз) отмечается примесь гноя в моче — пиурия. Появление острой боли в пояснице с ознобом и лихорадкой у женщин во второй половине беременности обычно обусловлено весьма частой патологией — пиелитом беременных. Боль в пояснице, лихорадка и озноб характерны и для острого воспаления околопочечной клетчатки — паранефрита, который обычно возникает вследствие перехода инфекции из первично пораженной почки в паранефрий. Осмотр больного паранефритом часто выявляет сглаженность или выбухание контуров поясницы на больной стороне и боковое искривление нижнегрудного и поясничного отделов позвоночника, выпуклостью обращенное в здоровую сторону. В некоторых случаях спастическое сокращение большой поясничной мышцы, обусловленное воспалительным процессом в паранефрий, вызывает приведение согнутого в тазобедренном суставе бедра кнутри и кпереди. Выпрямление бедра вызывает резкую боль в подвздошной области. Острая боль в пояснице может быть обусловлена тромбозом или (гораздо чаще) тромбоэмболией почечных артерий. Последняя наблюдается у больных ревматическими пороками сердца, активно текущим ревматическим или септическим эндокардитом, инфарктом миокарда и постинфарктной аневризмой сердца. Особенно часто внутрисердечный тромбоз и последующие эмболии тромбом возникают у больных мерцательной аритмией. Вследствие выключения почки или ее участка из артериального кровообращения появляются некроз и инфаркт почки. Наряду с резкими болями в поясничной области и животе при инфаркте почки столь же остро развивается артериальная гипертензия с резким повышением диастолического давления. Примесь крови в моче всегда сопутствует инфаркту почки, однако гематурия обычно микроскопическая (микрогематурия) и выявляется лишь при исследовании мочевого осадка. Диагноз тромбоэмболии почечных сосудов как причины внезапных острых болей в поясничной области чрезвычайно труден, однако может быть поставлен при внимательном обследовании больного и выявлении основной патологии, дающей тромбоэмболические осложнения.
2. Острая люмбоишиалгия может представлять собой:
- рефлекторную (отраженную) боль, в генезе которой важную роль играет раздражение болевых рецепторов связок, капсул межпозвонковых суставов и других тканей позвоночника, а также региональный мышечный спазм;
- корешковую боль, вызванную вовлечением спинномозгового корешка (радикулопатией), которое характеризуется не только его механическим сдавлением, но и воспалением, отеком и демиелинизацией.
Корешковая боль обычно более интенсивна, чем рефлекторная, часто имеет пароксизмальный стреляющий или пронизывающий характер, иррадиирует в дистальную часть области, иннервируемой данным корешком, сопровождается онемением и парестезиями, выпадением сухожильных рефлексов, слабостью и атрофией мышц в указанной области. В возрасте 30-50 лет причиной люмбоишиалгии чаще является грыжа диска, в более пожилом возрасте важное значение приобретают другие дегенеративные изменения (гипертрофия связок, артропатия межпозвонковых суставов, формирование остеофитов), вызывающие сужение межпозвонкового отверстия. Чаще всего формируется грыжа дисков Ц-S,1 (причина радикулопатии S,) и L4-L5 (причина радикулопатии Ц), реже Ц-L4 (причина радикулопатии L4). При радикулопатии L5 боль иррадиирует по наружной поверхности ноги до I пальца, отмечаются слабость разгибателя большого пальца и гипестезия по медиальному краю стопы. При радикулопатии S, боль иррадиирует по задней поверхности ноги до V пальца и пятки, выпадает ахиллов рефлекс, отмечается гипестезия по наружному краю стопы. При радикулопатии L4 боль иррадиирует в область коленного сустава и верхнемедиальную часть голени, выявляется выпадение или снижение коленного рефлекса. Боль при грыже диска часто возникает при резком движении, наклоне, подъеме тяжести или падении. В анамнезе обычно есть указания на повторные эпизоды люмбалгии и люмбоишиалгии. Боль в ноге обычно сопровождается болью в пояснице, но у молодых грыжа диска может проявляться только болью в ноге. Вначале она бывает тупой, ноющей, но постепенно нарастает, реже сразу же достигает максимальной интенсивности. Боль усиливается при движении, натуживании, подъеме тяжести, сидении в глубоком кресле, длительном пребывании в одной позе, кашле и чиханье, надавливании на яремные вены и ослабевает в покое, особенно если больной лежит на здоровом боку, согнув больную ногу в коленном и тазобедренном суставах. При осмотре спина обычно фиксирована в слегка согнутом положении. Часто выявляется сколиоз, усиливающийся при наклоне кпереди, но пропадающий в положении лежа. Наклон кпереди резко ограничен и осуществляется лишь за счет тазобедренного сустава. Разгибание ограничено в меньшей степени. Резкое усиление боли при разгибании может быть признаком выпадения диска. Резко ограничен и наклон в больную сторону. Отмечаются выраженное напряжение паравертебральных мышц, уменьшающееся в положении лежа. Как правило, можно обнаружить положительные Симптомы натяжения. Симптом Ласега проверяют, медленно поднимая прямую ногу больного вверх, ожидая усиления боли в ноге по ходу седалищного нерва. При сдавлении корешков L5 и S, боль появляется или резко усиливается при подъеме ноги до 30-40°, а при последующем сгибании ноги в коленном и тазобедренном суставах она проходит. Если же боль появляется при подъеме ноги выше 70°, то скорее всего она не связана со сдавлением корешка. Если боль не проходит при сгибании ноги в коленном суставе, то она может быть обусловлена патологией тазобедренного сустава или имеет психогенный характер. При выполнении приема Ласега боль в пояснице и ноге может возникать и при некорешковых поражениях, например, при напряжении паравертебральных мышц или задних мышц бедра и голени. Кроме того, проверяют «передний» симптом натяжения — симптом Вассермана: у больного, лежащего на животе, поднимают прямую ногу вверх, разгибая бедро в тазобедренном суставе, или сгибают ногу в коленном суставе. Появление корешковой иррадиации может указывать на сдавление L4 или поясничного сплетения. Слабость мышц при дискогенных радикулопатиях обычно бывает легкой. Но иногда на фоне резкого усиления корешковых болей может остро возникать выраженный парез стопы (парализующий ишиас). Развитие данного синдрома связывают с ишемией корешка, вызванной сдавлением питающих его сосудов. В подавляющем большинстве случаев парез благополучно регрессирует в течение нескольких месяцев на фоне консервативной терапии. Острый двусторонний корешковый синдром (синдром конского хвоста) возникает вследствие массивной срединной грыжи нижнепоясничного диска. Он проявляется быстро нарастающими двусторонними болями в ногах, онемением и снижением чувствительности в области промежности, асимметричным нижним вялым парапарезом, задержкой мочеиспускания, иногда недержанием кала. Данное состояние требует экстренной госпитализации и, как правило, неотложного оперативного вмешательства. Более медленное развитие интенсивного двустороннего корешкового синдрома при менингорадикулите возможно у больных карциноматозом мозговых оболочек, нейроборрелиозом, саркоидозом.
Причиной некорешковой люмбоишиалгии чаще всего бывают спондилоартроз, миофасциальный синдром, вовлекающий ягодичные мышцы, артроз тазобедренного сустава. Отличительными особенностями артроза тазобедренного сустава являются усиление боли при движениях в суставе и ограничение их объема. Люмбоишиалгия может быть также вызвана периартритом тазобедренного сустава, в частности бурситом или трохантериитом. Острая боль в пояснице и нижних конечностях может быть также следствием расслаивающей аневризмы аорты, заболевания поджелудочной железы и прямой кишки, гинекологических заболеваний, спондилита (туберкулезного или неспецифического), гнойного эпидурита, патологического перелома вследствие остеопороза или метастатического поражения позвоночника.
3. Боль в ноге (ишиалгия), возникающая в отсутствие неврологических симптомов (выпадения рефлексов, снижения чувствительности), обычно бывает вызвана поражением суставов, мышц или других мягких тканей, но не нервных структур. Боль в ноге, сопровождающаяся нарушением чувствительности, атрофией и слабостью мышц, чаще обусловлена поражением периферических нервов или поясничного сплетения. Невропатия седалищного нерва может быть следствием травмы, неудачной инъекции, сдавления спазмированной грушевидной мышцей, опухолью и гематомой в области таза или аневризмой повздошной артерии. Она проявляется слабостью всех мышц ниже колена, снижением чувствительности на стопе и заднебоковой части голени. Эндометриоз бывает причиной болей в ягодице и бедре, иррадиирующих в стопу, выраженность которых зависит от фазы менструального цикла. Пояснично-крестцовая плексопатия проявляется односторонней слабостью мышц тазового пояса и нижних конечностей, нарушением чувствительности и выпадением рефлексов с ног, которые обычно отмечаются на фоне боли в пояснице, ягодице, тазобедренном суставе, иррадиирующей в ногу. Тазовые нарушения возникают лишь при двустороннем поражении крестцового сплетения. Причинами плексопатии бывают кровоизлияние в подвздошно-поясничную мышцу (при гемофилии или передозировке антикоагулянтов) или объемные образования в забрюшинном пространстве (опухоль, абсцесс, аневризма аорты или подвздошной артерии). В одном случае при этом преимущественно страдает функция бедренного нерва и возникает слабость разгибателей голени, в другом — функция запирательного нерва, что проявляется слабостью приводящих мышц бедра. Массивную гематому можно иногда пальпировать в нижнем квадранте живота, а сосудистый шум выслушать в паховой области. Сплетение может страдать при переломах костей таза, бедра, оперативных вмешательствах на тазобедренном суставе, брюшной полости.
Диагностика.
Хотя примерно в 90% случаев боль в пояснице и ноге носит доброкачественный характер и обусловлена физической нагрузкой на фоне текущего дегенеративного поражения позвоночника, важно не пропустить те немногочисленные случаи, когда она вызвана более серьезными причинами, требующими быстрого вмешательства. Список заболеваний, которые могут вызвать острые боли в пояснице и ноге, обширен, и провести дифференциальную диагностику на догоспитальном этапе практически невозможно. Задача врача скорой помощи — отличить доброкачественную боль, которую предпочтительно лечить в домашних условиях, от серьезных заболеваний, требующих экстренного обследования и лечения. Ниже перечислены признаки, которые должны вызывать особую настороженность врача.
- Появление боли в возрасте до 15 или после 50 лет (начало болей в пожилом возрасте требует исключения онкологических заболеваний, остеопороза).
- Немеханический характер боли (не уменьшается в покое, в положении лежа, в ночное время) — возможный признак спондилита, эпидурита, опухоли.
- Нарастающая изо дня в день интенсивность боли — признак опухоли или спондилита.
- Наличие в анамнезе указания на злокачественное новообразование, дающее метастазы в позвоночник (молочная железа, легкие, предстательная железа, почки, толстая кишка, мочевой пузырь).
- Указание на снижение иммунитета и склонность к повторным инфекциям.
- Возникновение боли на фоне лихорадки, снижения массы тела или других системных проявлений.
- Наличие признаков поражения спинного мозга или конского хвоста (параличей, обширных зон нарушения чувствительности, тазовых нарушений).
- Резкая локальная болезненность остистых отростков при перкуссии может указывать на опухоль, остеомиелит, эпидуральный абсцесс, перелом позвонка или грыжу диска.
В стационаре диагноз уточняют с помощью рентгенографии позвоночника, радиоизотопной сцинтиграфии, компьютерной томографии, магнитно-резонансной томографии или миелографии, лабораторного исследования. По показаниям проводят рентгенографию легких, ультразвуковое исследование органов брюшной полости и малого таза, забрюшинного пространства, экскреторную урографию, ректороманоскопию. Женщин обязательно осматривает гинеколог. Идиопатическая пояснично-крестцовая плексопатия начинается с внезапной резкой боли в пояснице и ноге, вслед за которой спустя несколько дней возникает слабость в ноге, чаще в проксимальном ее отделе, нарастающая на протяжении нескольких дней или недель. Дифференциальный диагноз проводят с вертеброгенным синдромом конского хвоста (в отличие от него идиопатическая плексопатия обычно бывает односторонней и не вызывает нарушения тазовых функций), а также с диабетической амиотрофией. Больных с пояснично-крестцовой плексопатией целесообразно госпитализировать для уточнения причины заболевания, которое может требовать специфической терапии, например, туберкулезный абсцесс. Обследование должно обязательно включать ультразвуковое исследование, компьютерную томографию или магнитно-резонансную томографию брюшной полости (важно просмотреть всю брюшную полость от L, до симфиза). Причиной острых болей в ноге могут быть также синдром мышечных лож голени или бедра, сопровождающийся сдавлением мышц, сосудов, нервов в фасциальных футлярах, и некротизирующий стрептококковый миофасцит, требующие экстренного оперативного вмешательства. Для них характерна нарастающая интенсивная локальная боль, сопровождающаяся уплотнением, резкой болезненностью, отеком мышц при пальпации.
Первая помощь и лечение.
Неотложная помощь при всех описываемых болевых синдромах сводится к купированию боли. При острой боли внутривенно вводят анальгин, аспизол, трамадол. Применяют также нестероидные противовоспалительные препараты внутрь, в виде ректальных свечей или внутримышечно (ибупрофен, 600-1800 мг в сутки, кетопрофен, 100-300 мг в сутки, диклофенак, или вольтарен, 75-150 мг в сутки, пироксикам, 40 мг в первые сутки, затем 20 мг в сутки, кетор?