Боль в пояснице: причины, диагностика, лечение
Содержание статьи
Боль в поясничной области – наиболее частый симптом, являющийся причиной обращения к врачу.
Обзор возможных причин боли
Этиология люмбалгии разнообразна. Она может быть вызвана:
- выраженными статическими и статодинамическими нагрузками на поясничные позвонки;
- заболеваниями позвоночника:
- остеохондрозом поясничного отдела;
- протрузиями или грыжами межпозвонковых дисков;
- инфекционными заболеваниями (остеомиелитом, туберкулезом, бруцеллезом);
- деформирующим спондилезом;
- сколиозом, патологическими лордозами и кифозами;
- метаболическим остеопорозом;
- переломами и травмами тел позвонков;
- первичными и метастатическими новообразованиями тел позвонков;
- болезнью Бехтерева;
- ревматоидным артритом;
- заболеваниями почек:
- первичными и вторичными новообразованиями;
- острым пиелонефритом;
- МКБ;
- атеросклерозом брюшной части аорты и ее ветвей;
- расслаивающей аневризмой аорты;
- патологическими изменениями со стороны тазобедренного сустава;
- воспалением твердой и мягкой оболочек спинного мозга;
- острой и хронической кишечной непроходимостью;
- атипичным течением острого аппендицита;
- острыми нарушениями спинального кровообращения;
- заболеваниями органов малого таза, в том числе, репродуктивной сферы:
- эндометриозом;
- раком матки;
- аднекситом;
- простатитом;
- раком простаты;
- ЗППП;
- заболеваниями органов ЖКТ (многочисленные патологии со стороны кишечника, печени, желчного пузыря, поджелудочной железы).
Классификация боли
Систематизация патологии осуществляется на основании критериев, которые берутся за основу. Она может быть согласно:
- этиологическим признакам:
- первичной (вызванной первичными патологическими изменениями в позвонках) – протрузии и грыжи межпозвонковых дисков;
- вторичной (обусловленной заболеваниями органов и систем, следствием которых является люмбалгия) – МКБ, ЖКБ.
- времени появления:
- острой (до 12 недель);
- хронической (более 12 недель);
- связи с провоцирующим фактором:
- немедленной (травмы позвоночника);
- отсроченной (боли в пояснице после приема жирной пищи при ЖКБ);
- степени манифестации:
- выраженной:
- умеренной;
- локализации:
- топографически соответствующей очагу поражения;
- перемещающейся или блуждающей;
- клинической картине:
- давящей;
- пульсирующей;
- колющей;
- простреливающей;
- режущей;
- опоясывающей;
- жгучей;
- тупой;
- сжимающей.
Опоясывающая боль
Более характерна для острого панкреатита, холецистопанкреатита, ЖКБ, острого холецистита и межреберной невралгии. При поражении печени и поджелудочной железы боли могут иррадиировать в область грудной клетки.
Холецистит или панкреатит редко бывают изолированными. Чаще патология является сочетанной и принимает характер холецистопанкреатита. В качестве дифференцирующего признака может служить ощущение горечи во рту, а также неприятные ощущения в правом подреберье.
Учитывая серьезность возможных нозологических патологий при манифестации боли опоясывающего характера для ее купирования следует использовать спазмолитики (Папаверин, Платифиллин). Использовать НПВП (нестероидные анальгетики) нельзя по причине того, что их прием способен изменить симптоматику и затруднить диагностику хирургом.
Предварительная диагностика
В целях постановки предварительного диагноза используют ряд диагностических тестов:
| Тесты пояснично-крестцового остеохондроза | |
| Название симптома | Описание |
| Дежерина | При напряжении мускулатуры брюшного пресса боль в области поясницы возрастает. |
| Нери | При резком наклоне головы перед соприкосновением с грудной клеткой в пояснице усиливаются болевые ощущения. |
| Ласега | В положении лежа следует по очереди поднимать прямые ноги. При люмбоишиалгии боль будет возрастать и иррадиировать по ходу седалищного нерва гомолатеральной стороны. |
| Лоррея | При принятии сидячего положения из положения лежа при выпрямленных ногах боль на фоне люмбоишиалгии будет усиливаться по ходу седалищного нерва. |
К кому обращаться
Если причина боли неизвестна, обращаться следует к терапевту. В случаях, когда этиология ясна, – к узким специалистам, например, к гинекологу (болевые ощущения возникли во втором триместре беременности) либо неврологу (в анамнезе есть указания на межпозвонковые грыжи).
Чаще всего лечением болей в пояснице также занимаются ревматолог и травматолог.
Визит к врачу, диагностика и обследования
Постановка диагноза в связи с неспецифичностью симптоматики и ее полиэтиологичностью затруднена. Необходим подробный сбор анамнеза, анализ жалоб больного, а также его тщательный осмотр.
Среди лабораторных методов следует выделить общий и биохимический анализы крови и мочи, а также анализ крови на онкомаркеры.
К часто используемым инструментальным методам исследования относятся рентгенографические и эндоскопические методики, УЗИ органов брюшной полости и забрюшинного пространства, КТ и МРТ.
Методы лечения
Схема и методы лечения основываются на поставленном диагнозе. Условно делятся на:
- консервативные:
- прием медикаментов (НПВП, вазодилататоров, миорелаксантов центрального действия, хондропротекторов, витаминов группы B, стероидные препараты и др.) в виде:
- мазей;
- таблеток и капсул;
- инъекций (паравертебральные блокады);
- ФЗТ:
- прогревание (результативно на этапе реабилитации при травматических асептических патологиях);
- криотерапия (эффективна в острой фазе асептического воспаления, например, при травме);
- ЛФК (комплекс упражнений, предназначенный для разработки опорно-двигательного аппарата);
- массаж;
- мануальная терапия;
- прием медикаментов (НПВП, вазодилататоров, миорелаксантов центрального действия, хондропротекторов, витаминов группы B, стероидные препараты и др.) в виде:
- оперативные (новообразования, признаки компремирования межпозвонковыми грыжами спинного мозга и др.).

© Yakobchuk Olena — stock.adobe.com
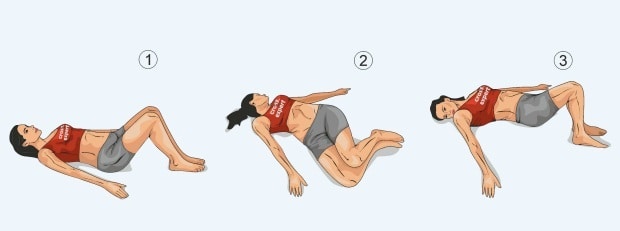
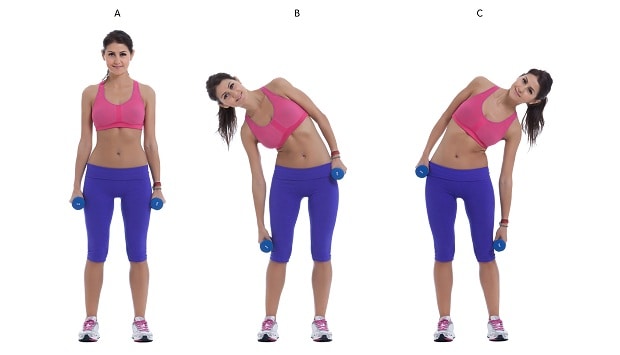
ЛФК, упражнения
| Исходное положение | Описание упражнения |
| Лежа на спине | Поднимать по очереди прямые левую и правую ноги, удерживая на весу в течение 10-15 секунд.
|
| Лежа на спине | Сгибать ноги в коленях под прямым углом, наклоняя в правую и левую стороны до упора.
|
| Стоя | Плавно наклоняться в разные стороны (спина прямая).
|
| Стоя на четвереньках | Делать махи одновременно контралатеральными конечностями (правой рукой и левой ногой).
|
| Ягодичный мост | Подъемы таза из положения лежа на спине.
|
| “Мостик” | Выгибать спину вверх, стараясь зафиксировать тело в таком положении.
|
При болях в области поясницы крайне нежелательными являются занятия игровыми видами спорта по причине высокой вероятности дополнительной травматизации межпозвонковых суставов вследствие резких движений (волейбол, футбол).
Показано ношение бандажей на область поясницы, особенно, когда ожидаются высокие статические или статодинамические нагрузки.
Боль в пояснице у спортсменов
Позвоночник спортсменов испытывает значительные осевые, ротационные и сгибательные нагрузки, что определяет специфику травматизации. Чаще всего диагностируются:
- растяжения мышечно-связочного аппарата поясничных позвонков;
- спондилолиз (дефект в дужке позвонка, встречается у гимнастов, прыгунов с шестом, футболистов);
- сондилолистез (соскальзывание позвонков друг относительно друга);
- остеохондроз позвоночника;
- грыжи и протрузии межпозвонковых дисков;
- юношеский кифоз Шойермана-Мао;
- сколиоз.
Учитывая высокий риск травматизации, профессиональные спортсмены должны регулярно обследоваться. При выявлении патологии схема лечения назначается лечащим врачом и определяется ее видом.
Подписывайтесь на наш канал в Яндекс.Дзен!
Медицинский эксперт проекта. 30 лет стажа в практической медицине. с 2006 по 2016 — руководитель службы экспертизы качества медицинской помощи и защиты прав и защиты прав застрахованных в СоГАЗ-мед. с 2018 года научный консультант и медицинский эксперт проекта Cross.Expert.
Редакция cross.expert
Источник
Постоянные боли в спине у мужчины-спортсмена
179 просмотров
6 августа 2020
Добрый день. Муж у меня профессиональный спортсмен с 8ми лет и по сей день, кмс по лыжным гонкам, сейчас ему 35. Спина болит достаточно давно, раньше просто ныла, делал уколы, которые неврологи советовали и мазал мазями, помогало на время. Но в прошлом году всю зиму работал тренером на сильном морозе, перемёрз и у него вылезло много суставов, особенно на ступнях и они сильно болели долгое время, мазал чем-то по рекомендации невролога. Потом всё стихло, но спина теперь мало сгибается, носки надевает с трудом, бывает с утра встать тяжело с кровати. Лыжи сейчас любительские, а в тёплое время года бег каждый день, лыжероллеры, функционалка. Обратился к врачу через знакомых, тот попросил результат мрт. Второй раз пришёл к врачу с мрт, а тот посмотрел и сказал всё норм, придти к нему с уколами Кеналог, он будет их ставить в спину. В аннотации написано, что эпидурально нельзя делать. От данных уколов пока отказались. Очень хотелось бы услышать ваше мнение по лечению и расшифровке диагноза. Что можно есть, что нельзя, можно ли продолжать заниматься спортом и прочее. И можно ли вообще вылечиться?!? Спасибо! (п.с. Задавала вопрос в разделе ревматологии, сказали это не их случай и нужно консультироваться с неврологами)
Хронические болезни: Гипертония, АРТРОЗ суставов
На сервисе СпросиВрача доступна консультация невролога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Педиатр
Здравствуйте! А сейчас что принимает?
Валентина, 6 августа 2020
Клиент
Педиатр
Насчет лфк советую посмотреть видео на ютубе от доктора Евдокименко . Описываемый отек можно снять капельницами лизина эсцината 10 мл на 100 физраствора 3-5 дней по 1 разу в день . Вм можно дексалгин дней 5 по 1 вм , на фоне приема омеза 20х2 рд 3-4 нед , после дексалгина пить аэртал или целебрекс 100х2 рд 10 дн . Контроль АД!
Невролог
Здравствуйте. Скажите, а на данный момент боли есть? они какого характера, острые и стреляющие или постоянные ноющие, в ноги не отдают боли, рукой прям получается на болевую точку надавить?
Валентина, 6 августа 2020
Клиент
Яна, боли есть всегда, постоянного ноющего характера. В зависимости от положения тела больше или меньше.
Валентина, 6 августа 2020
Клиент
Яна, с утра чаще боль острая. В течении дня бывает с защемлением, что невозможно повернуться.
Невролог
По МРТ имеется протрузия , она сдавливает нервные корешки, само по себе выпячивание не большое. Но тут Вам боль еще дает изменение губчатого вещества самого позвонка — Модик 1. Это воспаление вещества позвонка, одна из стадий остеохондроза. Критичного по МРТ ничего нет. Но лечиться надо. Кеналог можно паравертебрально делать, можно так же и дипроспан.
По лечению для снятия острого воспаления , прежде блокад можно попробовать стандартную схему: обычно так делают, а при не эффективности уже блокады.
Диклофенак 3,0- 1 раз в день внутримышечно — 5 дней, после уколов перейти на капсулы Наклофен дуо 75 мг по 1 капсуле 1 раз в день — 5 дней.
— Пентовит по 3 таблетки 3 раза в день после еды 1 месяц – это витамины группы В, необходимые для восстановления нервных волокон.
— Мидокалм 150 мг по половине таблетки 3 раза в день – 3 дня, затем по 1 таблетке 2 раза в день – 10 дней – это миорелаксант для расслабления напряженных мышц.
— Терафлекс Адванс по 2 капсулы после еды 3 раза в сутки – 3 недели.
Затем просто Терафлекс по 1 капсуле 3 раза в день – 3 недели; затем 2 раза в день – 6 месяцев и более – это хондропротектор, он необходим для улучшения эластических свойств хрящей так кажем единственная группа препаратов которая действительно лечит хондроз и суставы тоже. Эффект от них наступает лишь спустя несколько недель от начала приема, но держится долго
— Втирать Долгит крем, после чего ложиться на эпликатор Кузнецова на 30 минут — 3 раза в день – 15 дней.
-Лечебная физкультура,именно сейчас в острый период можно статические позы держать для высвобождения зажатых корешков — https://www.youtube.com/watch?v=EKLuG6aLJBs&t=172s , хорошо помогают, аккуратно выполнять, без резких движений
-Спать на жестком ортопедическом матраце обязательно.
-Плавание очень хорошо для поясницы.
Невролог, Терапевт
Здравствуйте! Боли могут быть связаны с остеохондроза позвоночника. Укол, который вам назначил невролог в спину, делается не эпидурально, а в мышцы спины, просто ближе к наиболее болезненной точке и обычно это делается гормональным препаратом вместе с местным анестетиком.
Для того, чтобы снять болевой синдром нужны противовоспалительные препараты например ксефокам 8 мг 2 раза в день в сочетании с витаминами группы В например нейробион 1 таб 3 раза в день и миорелаесантами мидокалм 1 таб 2 раза в день.
Хорошо сочетать медикаментозную терапию с физиотеоарией, например амплипульс на поясничный отдел.
Для профилактики необходимо регулярно делать зарядку для позвоночника. Хорошо помогает йога и плавание. Избегать длительных вынужденных поз и подъёма тяжести.
Можете пропить курс хондропротекторов для предотвращения прогрессирования процесса. Например терафлекс 1 кап 3 раза в дегь 2 месяца, а затем по 1 кап 2 раза а день еще 2 месяца.
Невролог
Добрый день,по МРТ пояснично крестцового отдела позвоночника имеется отечность, ограничение подвижности в спине связано с отеком, согласна с капельницами, которые вам предлагает доктор выше, скажите пожалуйста,какие препараты вам уже назначали ранее?
Валентина, 6 августа 2020
Клиент
Евгения, я уже не вспомню. Уколы различные, вит. группы B, ничего не помогло.
Невролог
Киналог поможет убрать сейчас острую боль, блокаду паравертебрально сделать можно,так же к лечению можно добавить Ксефокам 2 мл внутримышечно 5 дней,это НПВС,или аркоксиа 90 мг 1 раз в день в течение недели,можно сейчас подключить хондропротекторы,они так же обладают противовоспалительным действием- можно в капсулах Терафлекс Адванс 1 капс 3 раза в день в течение 2 недель,затем перейти на обычный Терафлекс по 1 капс 2 раза в день в течение 2 месяцев,либо инъекционные формы- хондрогард, алфлутоп 200 мг внутримышечно 20 инъекции через день,так же можно добавить ультразвук с гидрокортизоном на пояснично крестцовый отдел,так же хорошо снимает отек и боль
Невролог
Кеналог, делаются блокады паровертебральные нев коем случае не эпидурально. У вас остеохондроз с осложнениями, но не критично, лечение остеохондроза комплексное, как медикаментозное так и немедикаментозное. Медикаментозное в период обострения :таб целеблекс 200 мг 2раза 5 дней затем 100мг.2раза 5 дней. Таб мидокалм 150мг.2раза 14 , таб нейромультивит 1 таб 2раза 14. И немедикаментозное :массаж спины, аппликаторы Кузнецова и Лепко, специальный комплекс ЛФК ИРТ, грязелечение, водное вытяжение, бассейн, озонотерапи.. Необходимо ношение полужеского корсета по 3-4 часа в сутки. Избегать переохлождении, черезмерных Физ. Нагрузок для восстановления хрящевой ткани — хондропротекторы.
Валентина, 6 августа 2020
Клиент
Светлана, то есть можно ставить кеналог? Что означает блокада? Что именно сделает данный укол?
Валентина, 6 августа 2020
Клиент
Светлана, на аппликаторе Кузнецова можно лежать в период обострения? Или только после пройденного курса препаратов?
Валентина, 6 августа 2020
Клиент
Светлана, нам назначали в уколах, то что вы написали Мидокалм и нейромультивит. Не помогло, боль не ушла
Невролог
Блокада это укол непосредственно в место боли. В данном случае, в место пораденного кореша в месте выхода его из позвоночника. Он действует местно и поэтому эффективнее снимает ртек, воспаление, боль..
Невролог
Можно, если это не вызывает усиление боли.
Невролог
Тогда сделать надо блокаду.
Валентина, 6 августа 2020
Клиент
Светлана, как долго блокада действует?
Невролог
Делается от1 до 5 с интервалом 5 — 7 дней. Действует до 6 мес.
Невролог
Добрый день. Судя по описанным жалобам и результатам МРТ, у вашего мужа обострение остеохондроза, а так же имеется отек, который усиливает симптомы. Я рекомендую ксефокам 8 мг на 100 мл физ. раствора в/в капельно 5 дней, после по 1 таблетке при болях. Учитывая, что симптоматика в течение длительного периода и есть отек, то стоит поставить дексаметазон по 4 мг в/м 1 раз в день 3 дня. Витамины группы В ( нейробион по 2 мл в/м 10 дней, после по 1 таблетке 3 раза в день 1 месяц). Для снятия мышечного спазма мидокалм по 1 табл 2 раза в день 7 дней. Препарат, который вам советовали поставит, ставится в мышцы, а не эпидурально. Рекомендую щадящий режим ЛФК, массаж в период стихания воспаления .
Невролог
Здравствуйте! Если трудно надевать носки — есть ущемление корешка. У спортсменов прогноз всегда хороший, снять острый болевой синдром, потом можно начинать постепенно повышать физ нагрузку. Лежать не более 2 дней, потом немного двигаться, так как мышцы теряют тонус. К предыдущим рекомендациям могу добавить венотоники — уберут отек корешка — например Флебодиа 600 утром 1 раз в день.
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою бесплатную онлайн консультацию врача.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Боль в спине у спортсменов
Рассказать друзьям:
Введение
 Около 80 процентов населения испытывают хотя бы один эпизод боли в спине на протяжении своей жизни. Однако некоторые люди подвержены более высокому риску возникновения боли в спин, обусловленного образом жизни. По очевидным причинам у спортсменов чаще возникают травмы спины и имеется более высокий риск развития хронического болевого синдрома. При занятиях такими видами спорта, как футбол, хоккей, баскетбол, горнолыжный спорт, борьба, спортивная гимнастика, тяжелая атлетика, теннис, позвоночник подвергается значительным перегрузкам. Причем травмы спины и болевой синдром могут отмечаться как у начинающих спортсменов, так и у профессионалов. По статистике, на травму спины приходится около 5-10 % спортивных травм. Болевой синдром может быть обусловлен как острой травмой, так и длительной регулярной микротравматизацией мягких тканей спины.
Около 80 процентов населения испытывают хотя бы один эпизод боли в спине на протяжении своей жизни. Однако некоторые люди подвержены более высокому риску возникновения боли в спин, обусловленного образом жизни. По очевидным причинам у спортсменов чаще возникают травмы спины и имеется более высокий риск развития хронического болевого синдрома. При занятиях такими видами спорта, как футбол, хоккей, баскетбол, горнолыжный спорт, борьба, спортивная гимнастика, тяжелая атлетика, теннис, позвоночник подвергается значительным перегрузкам. Причем травмы спины и болевой синдром могут отмечаться как у начинающих спортсменов, так и у профессионалов. По статистике, на травму спины приходится около 5-10 % спортивных травм. Болевой синдром может быть обусловлен как острой травмой, так и длительной регулярной микротравматизацией мягких тканей спины.
 Часто спортсмены неохотно обращаются к врачам, надеясь справиться с болью в спине своими силами. Кроме того, многие профессионалы не могут на достаточное время снизить уровень спортивной активности и проходить реабилитационную программу из-за возможности потерять квалификацию. Однако занятия многими видами спорта на фоне хронического болевого синдрома после травмы спины нередко приводят к возникновению повторных травм позвоночника. Все это в конечном итоге способствует хронизации процесса, ведущему к потере профессиональных качеств спортсмена и необходимости закончить работу в большом спорте.
Часто спортсмены неохотно обращаются к врачам, надеясь справиться с болью в спине своими силами. Кроме того, многие профессионалы не могут на достаточное время снизить уровень спортивной активности и проходить реабилитационную программу из-за возможности потерять квалификацию. Однако занятия многими видами спорта на фоне хронического болевого синдрома после травмы спины нередко приводят к возникновению повторных травм позвоночника. Все это в конечном итоге способствует хронизации процесса, ведущему к потере профессиональных качеств спортсмена и необходимости закончить работу в большом спорте.
Большая часть болевых синдромов в спине у спортсменов успешно лечится консервативно. Лицам, занимающимся спортом, необходимо в случае возникновения боли в спине или шее получить профессиональную врачебную консультацию и далее следовать рекомендациям специалиста.
Анатомия
Для того, чтобы лучше представлять механизмы спортивной травмы спины и причины развития болевого синдрома, необходимо вначале ознакомиться с основами анатомии позвоночника.
Причины боли в спине у спортсменов
Боль в спине является симптомом множества заболеваний позвоночника и внутренних органов. Ниже приводятся сведения о наиболее частых причинах боли в спине у спортсменов: растяжении мышц и связок спины, спондилолизе, спондилолистезе и грыже межпозвонкового диска.
Растяжение мышц и связок спины
Под термином «растяжение мышц и связок спины» подразумевается травма мягких тканей спины. Травматизации могут подвергаться не только мышцы и связки, но и сухожилия, кровеносные сосуды, нервы и кожа в области спины. Травма мягких тканей является наиболее частым повреждением в спортивной медицине. Этот диагноз ставится после исключения перелома костей, а также других потенциальных причин развития болевого синдрома. В большинстве случаев боль, обусловленная мягкотканной травмой, склонна к регрессу в течение достаточно короткого периода времени. Лечение растячжения мышц и связок спины в большинстве случаев консервативное. Оно заключается в приеме анальгетических препаратов, физиотерапевтическом лечении, а также в ограничении физической активности.
Спондилолиз и спондилолистез
В настоящее время причины развития спондилолиза не совсем ясны. Большинство клиницистов считает, что спондилолиз образуется в результате стрессового перелома ножки позвонка в детском или подростковом возрасте. Большую роль в развитии спондилолиза играет генетическая предрасположенность в виде неполноценности костной ткани, формирующей ножки позвонков. Наиболее часто спондилолиз формируется у спортсменов, занимающихся спортом, связанным с частыми переразгибательными движениями в поясничной области (гимнастика, футбол, хоккей). Показано, что у лиц, занимающихся тяжелой атлетикой, также повышена частота развития спондилолиза в результате высоких динамических нагрузок на поясничный отдел позвоночника. Спондилолиз не всегда проявляет себя клинически. Боль в пояснице является наиболее частым симптомом спондилолиза. Болевой синдром может быть обусловлен нестабильностью позвоночного сегмента или компрессией нервных структур. Пациентам с спондилолизом в начале, как правило, проводится консервативная терапия. Прием противовоспалительных препаратов и занятия лечебной физкультурой позволяют купировать боль у многих пациентов. Если у Вас диагностирован свежий перелом ножки позвонка, то ношение поясничного корсета в течение нескольких месяцев может способствовать консолидации (срастанию)перелома.
Спондилолиз может стать причиной развития другой патологии, называемой спондилолистезом. Спонндилолистез — это соскальзывание вперед тела вышележащего позвонка относительно нижлежащего. Необходимо отметить, что большая часть случаев спондилолиза не приводит к развитию спондилолистеза. Однако, если возникает спондилолистез, то его выраженность может увеличиваться со временем, что у некоторых пациентов приводит к формированию выраженного болевого синдрома в поясничной области. Боль в спине при спондилолистезе обусловлена как механическими причинами, связанными с нестабильностью позвоночника, так и с компрессией нервных корешков в деформированных межпозвонковых (фораминальных) отверстиях. Тактика лечения спондилолистеза более агрессивная; часто для коррекции требуется хирургическая операция.
Грыжа межпозвонкового диска
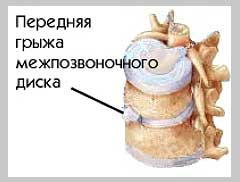 Из-за высоких физических нагрузок у спортсменов повышен риск развития грыжи межпозвонкового диска. Межпозвонковый диск представляет собой плоскую, круглую прокладку между двумя позвонками. Основными функциями дисков является амортизация ударных нагрузок при движениях и соединение тел позвонков друг с другом. Каждый диск состоит из наружной кольцеобразной прочной связки, которая называется фиброзным кольцом и внутренней части, имеющей желеобразную консистенцию, называемой пульпозным ядром. Пульпозное ядро является основным амортизирующим элементом диска. Ткань пульпозного ядра богата водой, что обеспечивает выполнение амортизирующей функции. Дегенеративные изменения в межпозвонковых дисках обусловлены снижением содержания воды в пульпозном ядре, а также процессами микротравматизации фиброзного кольца. Микроразрывы фиброзного кольца происходят в результате значительного повышения давления внутри диска. Такое повышение внутридискового давления может происходить при подъёме тяжестей, при прыжках, а также сильных наклонах и поворотах тела. Естественно, что у спортсменов межпозвонковые диски испытывают более высокие нагрузки, что приводит к более быстрому развитию в них дегенеративных изменений.
Из-за высоких физических нагрузок у спортсменов повышен риск развития грыжи межпозвонкового диска. Межпозвонковый диск представляет собой плоскую, круглую прокладку между двумя позвонками. Основными функциями дисков является амортизация ударных нагрузок при движениях и соединение тел позвонков друг с другом. Каждый диск состоит из наружной кольцеобразной прочной связки, которая называется фиброзным кольцом и внутренней части, имеющей желеобразную консистенцию, называемой пульпозным ядром. Пульпозное ядро является основным амортизирующим элементом диска. Ткань пульпозного ядра богата водой, что обеспечивает выполнение амортизирующей функции. Дегенеративные изменения в межпозвонковых дисках обусловлены снижением содержания воды в пульпозном ядре, а также процессами микротравматизации фиброзного кольца. Микроразрывы фиброзного кольца происходят в результате значительного повышения давления внутри диска. Такое повышение внутридискового давления может происходить при подъёме тяжестей, при прыжках, а также сильных наклонах и поворотах тела. Естественно, что у спортсменов межпозвонковые диски испытывают более высокие нагрузки, что приводит к более быстрому развитию в них дегенеративных изменений.
Грыжа межпозвонкового диска возникает при резком повышении внутридискового давления. В результате происходит разрыв волокон фиброзного кольца и часть пульпозного ядра выходит за пределы диска. Если возникает разрыв полуокружности фиброзного кольца, обращенного в сторону позвоночного канала, то выпавшее вещество пульпозного ядра может привести к сдавлению нервного корешка или спинного мозга. При этом химические вещества, которые содержатся в пульпозном ядре, приводят к раздражению и воспалению нервного корешка, что усугубляет клинические проявления, связанные с его компрессией.
Чаще всего грыжа диска возникает в поясничной области. Это связано с тем, что в межпозвонковых дисках поясничной области отмечается более высокое давление по сравнению с дисками шейного и грудного отделов позвоночника. Основным симптомокомлексом, возникающем при грыже поясничного диска, является ишиалгия, характеризующаяся болью в ноге (в бедре, голени и часто в стопе), онемением и снижением силы конечности. Последний симптом свидетельствует, как правило, о выраженной компрессии нервного корешка и является показанием к оперативному вмешательству. При грыже диска боль в спине может полностью отсутствовать! При образовании большой грыжи, когда практически все пульпозное ядро выходит за пределы диска и расположено в позвоночном канале может развиться компрессия многих нервных корешков, образующих конский хвост спинного мозга. Это состояние сопровождается болью и онеменением двух ног, а также нарушением дефекации и мочеиспускания. Такое осложнение грыжи диска называется синдромом конского хвоста и служит показанием к срочной нейрохирургической операции.
Чаще всего грыжа диска возникает в поясничной области. Это связано с тем, что в межпозвонковых дисках поясничной области отмечается более высокое давление по сравнению с дисками шейного и грудного отделов позвоночника. Основным симптомокомлексом, возникающем при грыже поясничного диска, является ишиалгия, характеризующаяся болью в ноге (в бедре, голени и часто в стопе), онемением и снижением силы конечности. Последний симптом свидетельствует, как правило, о выраженной компрессии нервного корешка и является показанием к оперативному вмешательству. При грыже диска боль в спине может полностью отсутствовать! При образовании большой грыжи, когда практически все пульпозное ядро выходит за пределы диска и расположено в позвоночном канале может развиться компрессия многих нервных корешков, образующих конский хвост спинного мозга. Это состояние сопровождается болью и онеменением двух ног, а также нарушением дефекации и мочеиспускания. Такое осложнение грыжи диска называется синдромом конского хвоста и служит показанием к срочной нейрохирургической операции.
При выборе тактики лечения врач принимает во внимание такие факторы, как размер грыжи, выраженность компрессии нервных структур, сопутствующие заболевания и др. В настоящее время в связи с внедрением в клиническую практику малоинвазивных оперативных вмешательств, показания к хирургическому лечению значительно расширились. Малоинвазивные операции с применением эндоскопической техники отличаются высокой эффективностью и крайне низкой частотой осложнений.
Другие причины болей в спине
Юноши и девушки, занимающиеся спортом, могут страдать от болей в пояснице, связанных с деформациями позвоночника, например сколиозом или болезнью Шейермана-Мау. Возникновение этих заболеваний не связано со спортивными тренировками. Однако интенсивные физические нагрузки могут усиливать боли в спине в связи с увеличением спазма околопозвоночных мышц.
Болезнь Шейермана-Мау носит также название дорзального юношеского кифоза. Это заболевание возникает в возрасте 11-16 лет. Юноши болеют чаще, чем девушки. В норме тела позвонков на рентгеновском снимке имеют форму правильных прямоугольников и расположены один над другим в виде строительных блоков. При дорзальном юношеском кифозе несколько грудных позвонков приобретают клиновидную форму, что приводит к деформации позвоночного столба.
Сколиозом называется искривление позвоночника во фронтальной плоскости. Как правило, сколиоз появляется у детей в период быстрого роста и может прогрессировать до тех пор, пока человек растет. В большинстве случаев у детей и подростков сколиоз не сопровождается болями в спине, хотя иногда может отмечаться дискомфорт в спине после физических тренировок. В настоящее время считается, что юношеский сколиоз является наследственным заболеванием. Сколиоз встречается чаще у девочек, чем у мальчиков. При прогрессировании искривления позвоночника, могут возникать серьёзные проблемы, которые могут потребовать даже хирургической коррекции.
Диагноз
Для диагностики заболевания, которое привело к боли в спине, врач сначала проводит опрос пациента: выявляет жалобы, проводит анализ истории заболевания.
- Возможно во время консультации Вам будут заданы следующие вопросы:
- Каким видом спорта Вы занимаетесь? Как долго? Вы профессиональный спортсмен или любитель?
- Какими заболеваниями Вы болели в своей жизни?
- Когда появилась боль в спине?
- Где локализуется Ваша боль? Не отдает ли боль в другие части тела?
- Не было ли у Вас травм спины?
- Какие лекарства Вы принимаете для облегчения боли?
- Были ли провоцирующие факторы для возникновения боли?
Физикальное исследование
Далее доктор проводит осмотр, пальпацию спины и других областей тела, оценивает кожную чувствительность, мышечную силу в руках и ногах, проверяет сухожильные рефлексы и симптомы натяжения нервных ?