Болезни почек и изменения глаз
Содержание статьи
При хронических гломерулонефритах часто отмечаются изменения в сосудах сетчатки — сужение артерий сетчатки (почечная антиопатия). При длительном течении заболевания почек в стенках сосудов возникают склеротические изменения, в сетчатке развивается почечная ретинопатия. Почечная ретинопатия характеризуется сужением сосудов сетчатки и склерозированием их, имеется отек сетчатки вокруг диска зрительного нерва и в центральном отделе глазного дна. В макулярной области множественные мелкие очаги образуют фигуру звезды. Почечная ретинопатия может осложниться геморрагиями или отслойкой сетчатки. При ухудшении состояния почек ретинопатия может перейти в третью стадию — почечную нейроретинопатию, при которой офтальмоскопическая картина напоминает таковую при нейроретинопатии у больных гипертонической болезнью. Диск зрительного нерва отечный, границы его нечеткие, сетчатка отечна, геморрагии в области желтого пятна, очаги экссудата в виде звезды. Это всегда является плохим прогностическим признаком для жизни больного.
Заболевания почек, особенно хронические гломерулонефриты, часто вызывают изменения в сосудах сетчатки. Уже при небольшой продолжительности заболевания отмечается сужение артерий сетчатки, что считают началом развития почечной ангиопатии. При длительном течении заболевания в стенках сосудов возникают склеротические изменения, в патологический процесс вовлекается сетчатка и развивается почечная ретинопатия, последствия которой тяжелее, чем при гипертонической болезни.
При почечной ретинопатии сосуды сетчатки сужены и умеренно склерозированы, имеется отек сетчатки вокруг диска зрительного нерва и в центральном отделе глазного дна. Характерно большое количество поверхностных хлопьевидных белых экссудативных очагов. В макулярной области множественные мелкие очаги образуют фигуру звезды, которая характерна для этой патологии.
Почечная ретинопатия может осложниться геморрагиями или отслойкой сетчатки, полной либо частичной. При остром гломерулонефрите таких грубых изменений на глазном дне нет и изменения в сетчатке могут претерпевать обратное развитие, хотя часто дегенеративные изменения как в сетчатке, так и в зрительном нерве сохраняются.
При ухудшении состояния почек ретинопатия может перейти в III стадию — почечную нейроретинопатию, при которой офтальмоскопическая картина напоминает таковую при нейроретинопатии у больных гипертонической болезнью. Диск зрительного нерва отечный, границы его нечеткие, наблюдаются отек сетчатки, геморрагии, очаги экссудата почти всегда располагаются в области желтого пятна в форме звезды. Это всегда является плохим прогностическим признаком для жизни больного.
Изменения желтого пятна в виде фигуры звезды могут появиться после острых инфекций — гриппа, менингита, кори, туберкулеза, сифилиса, а также при очаговых инфекциях. В таких случаях патологические изменения в сетчатке обратимы.
Лечение проводят совместно с нефрологом. Местно применяют средства, способствующие укреплению сосудистой стенки (дицинон, продектин) и улучшению трофических процессов (АТФ, витамины А, группы В, С).
[1], [2], [3], [4], [5], [6], [7], [8], [9]
Источник
Заболевание почек
Гломерулонефрит — иммуновоспалительное заболевание почек с преимущественным поражением клубочков, возможно вовлечение в процесс канальцев и интерстициальной ткани. Основные клинические типы гломерулонефрита: острый, хронический и быстропрогрессирующий.
Острый гломерулонефрит. Этиология
В развитии гломерулонефрита значительная роль принадлежит инфекциям (бактериальным, вирусным, празитарным), токсическим веществам (органические растворители, алкоголь, ртуть, свинец и др.), экзогенным и эндогенным (ДНК, мочевая кислота) антигенам. В подавляющем большинстве случаев гломерулонефрит развивается при участии иммунных механизмов.
Клиника
При остром гломерулонефрите происходит внезапное повышение АД, появляются отеки, прежде всего, на лице, гематурия, появляются головная боль и общее недомогание, иногда могут быть одышка и приступы удушья, у пожилых людей возможны проявления левожелудочковой сердечной недостаточности. Анализ мочи при гломерулонефрите — гематурия, умеренные протеинурия и лейкоцитурия, цилиндрурия.
Офтальмологические симптомы
При остром гломерулонефрите на глазном дне отмечается выраженное сужение артериол, феномен патологического артерио-венозного перекреста, вдоль сосудов определяется наличие блестящих полос — световые рефлексы, которые образуются при отеке сетчатки, могут быть точечные геморрагии. Изменения на глазном дне соответствуют динамике почечного процесса и артериального давления.
Хронический гломерулонефрит чаще развивается медленно, с незаметным началом. В патогенезе основную роль играют иммунные механизмы, однако достаточно быстро включаются и неиммунные факторы прогрессирования. Классификация хронического гломеруло-нефрита: латентная, гематурическая, нефротическая, гипертоническая и смешанная формы.
Латентный гломерулонефрит — самая частая форма, проявляется лишь изменениями мочи (протеинурия до 3 г/сут, небольшая эритроцитурия), иногда незначительно повышается артериальное давление. Течение обычно медленно прогрессирующее, прогноз лучше при изолированной протеинурии
Гематурический гломерулонефрит составляет (6-8% случаев хронического ГН), проявляется постоянной гематурией, иногда с эпизодами макрогематурии, течение достаточно благоприятное.
Нефротический гломерулонефрит (10-20% случаев хронического ГН) протекает, как показывает название, с нефротическим синдромом (протеинурия выше 3,5 г/сут, гипоальбуминемия, отеки, гиперхолестеринемия). Нефротический синдром обычно носит рецидивирующий характер.
Гипертонический нефрит — медленно прогрессирующая форма нефрита, очень редко требующая активной терапии. Характеризуется минимальным мочевым синдромом (протеинурия обычно не выше 1 г/сут, незначительная эритроцитурия) в сочетании с выраженной артериальной гипертонией.
Смешанный гломерулонефрит характеризуется сочетанием нефротического синдрома с артериальной гипертонией с неуклонно прогрессирующим течением.
Офтальмологические симптомы
Развивается почечная ангиоретинопатия. В первой стадии — почечной ангиопатии артериолы на глазном дне сужены и умеренно склерозированы, при почечной ретинопатии на глазном дне появляются геморрагии и большое количество экссудативных очагов ватообразных, представляющих собой инфаркт небольшого участка нервных волокон, вызванный окклюзией микрососудов; и твердых экссудатов точечных и более крупных, округлой или неправильной формы, располагающихся в наружном плексиформном слое и состоящих из липидов, фибрина, клеточных остатков и макрофагов, в макулярной области твердые очаги имеют полосчатую форму и радиальное расположение, образуя полную или неполную «фигуру звезды». При ухудшении состояния почек ретинопатия может развиваться, при третьей ее стадии — почечной нейроретинопатии развивается выраженный отек зрительного нерва и сетчатки.
Хроническая почечная недостаточность — симтомокомплекс, развивающийся в результате постепенной гибели нефронов при любом прогрессирующем заболевании почек.
Причинами возникновения хронической почечной недостаточности могут быть различные заболевания, которые приводят к поражению почечных клубочков.
Выделяют четыре стадии хронической почечной недостаточности.
Латентная стадия. В этой стадии пациент может не предъявлять жалоб или возникают жалобы на утомляемость при физической нагрузке, слабость, появляющуюся к вечеру, сухость во рту. При биохимическом исследовании крови выявляют небольшие нарушения электролитного состава крови, иногда белок в моче.
Компенсированная стадия. В этой стадии жалобы больных такие же, но возникают они чаще. Сопровождается это увеличением выделения мочи до 2,5 литров в сутки. Обнаруживаются изменения в биохимических показателях крови и в анализах мочи.
Интермиттирующая стадия. Работа почек еще сильнее уменьшается. Возникает стойкое повышение в крови продуктов азотистого обмена (обмена белка) — повышение уровня мочевины, креатинина. У пациента возникает общая слабость, быстрая утомляемость, жажда, сухость во рту, аппетит резко снижается. Кожа приобретает желтоватый оттенок, становится сухой.
Терминальная стадия. Фильтрационная способность почек падает до минимума. Больной может чувствовать себя удовлетворительно на протяжении нескольких лет, но в эту стадию в крови постоянно повышено количество мочевины, креатинина, мочевой кислоты, нарушен электролитный состав крови. Все это вызывает уремическую интоксикацию. Количество выделяемой мочи в сутки уменьшается до полного ее отсутствия. Поражаются другие органы. Возникает дистрофия сердечной мышцы, перикардит, недостаточность кровообращения, отек легких. Нарушения со стороны нервной системы проявляются симптомами энцефалопатии.
Офтальмологические симптомы
При острой почечной недостаточности больные могут предъявлять жалобы на ухудшение зрения, искажение восприятия предметов, «летающие мушки» перед глазами, на режущую боль в глазах. При обследовании у больных могут быть снижение остроты зрения и изменения в поле зрения. Часто отмечается снижение чувствительности роговицы и снижение внутриглазного давления (за счет уменьшения продукции внутриглазной жидкости). Веки отечны, могут быть субконъюнктивальные кровоизлияния и желтушное окрашивание склер. Изменения на глазном дне в большинстве случаев носят характер ангиопатии (сужение ретинальных артериол, расширение и неравномерность калибра венул), но могут быть и проявления ретинопатии (экссудат, геморрагические проявления, отек сетчатки). При хронической почечной недостаточности определяются отек конъюнктивы, ишемическая ангиопатия конъюнктивальных сосудов, в конъюнктиве глазного яблока и роговице могут появляться кальцификаты, что обусловлено вторичным гиперпаратиреоидизмом. Изменения на глазном дне обусловлены наличием артериальной гипертензии, уремической интоксикации, нарушений сосудистой и клеточной проницаемости, изменений водно-электролитного баланса и сходны с картиной почечной ретинопатии и нейроретинопатии.
Лечение острого и хронического гломерулонефрита
Антибактериальные препараты (ампициллин, оксациллин, метициллин, ампиокс по 250-500 тыс. ЕД 4-6 раз в день внутримышечно и др.) в течение 2-3 недель; иммунодепрессивные средства (преднизолон в среднем по 20 мг в сутки, при необходимости доводя эту дозу до 60 мг в сутки; цитостатики и антиметаболиты; антикоагулянтные и антиагрегатные препараты (гепарин, гепальпан, метинзол, дипиридамол и др.). Салуретики назначают на 5-7 дней (гипотиазид — 25 мг — 200 мг, фуросемид — 40-80 мг). Иммунодепрессивные препараты назначаются при отсутствии признаков обратного развития симптомов острого гломерулонефрита через 4-6 недель от начала болезни. Терапевтический курс лечения преднизолоном составляет 3-6 недель в дозе 1-2,5 мг/кг массы в течение 8 недель, для циклофосфамида и азатиоприна — 3 мг/кг массы в течение 8 недель.
Лечение хронической почечной недостаточности
Из медикаментозных препаратов используются анаболические стероиды (ретаболил, нерабол), леспенефрил. В терминальной стадии хронической почечной недостаточности консервативные методы не дают положительного результата, и для удаления из крови больного накопившихся продуктов обмена используется гемодиализ. Радикальный метод лечения хронической почечной недостаточности — пересадка почки.
Источник
Сигналы тела: как почки говорят о своих болезнях
Почки — парные органы мочеобразования, основной функцией которых является выведение из организма избыточной жидкости, солей и побочных продуктов обмена веществ, участвуют в регуляции кислотно-щелочного баланса, артериального давления.
Какие симптомы могут сказать о том, что нужно проверить и заподозрить у себя заболевания почек:
Заболевания почек увеличивают риск смерти
В исследовании, проведенном в 2020 году в Лондоне, при участии 372 человека изучалось как нарушение функций почек влияет на клинические исходы у пациентов, находящихся в критическом состоянии с COVID-19 в период с 10 марта по 23 июля 2020 года.
Исследование показало, что у 216 пациентов имелись проблемы с почками (хронические или вызванные инфекцией), при этом 107 из них умерли (примерно 50%), у остальных 156 пациентов без каких-либо патологий скончалось 32 человека (21%)
Таким образом, результаты таковы, что пациенты с ОБП и/или ХБП имеют большую внутрибольничную смертность по сравнению с пациентами с сохраненной функцией почек.
Гипертония
Механизм развития почечной гипертензии связан с нарушением кровотока и клубочковой фильтрации. Почки фильтруют кровь, отвечают за регуляцию жидкости в организме — пополняют при дефиците и выводят при избытке, чтобы сохранялся водный баланс. Также, почки фильтруют микроэлементы. Кровь поступает от сердца в почки толчками, по пути проходит фильтрацию, если почки работают неправильно, фильтрация снижается, кровоток замедляется.
Из-за высокого артериального давления происходит разрыв эндотелия сосуда и образования в нем бляшки. Повышается солевой порог, люди потребляют соль — и не замечают, как потребляют ее много. Соответственно, увеличивается объем циркулирующей крови. Из-за этого возникает отек стенки сосуда.
В чем опасность:
Долгое время может протекать бессимптомно, что грозит развитием хронической почечной недостаточности недостаточности, снижается проницаемость сосудов.
Что делать?
1) Узи почек
2) Общий анализ крови (для определения количественного содержания в кровяной массе электролитов, мочевины и креатинина)
3) Общий анализ мочи
4) Радиоиммунологическое исследование уровня ренина в крови
Пенистая моча
Пенистая моча образуется в результате появления белка в моче.
-повышается проницаемости стенки (базальных мембран) клубочковых капилляров для белков плазмы крови
-снижается реабсорбционная способность эпителия проксимальных отделов канальцев в отношении профильтровавшегося в клубочках белка.
Фильтрация белковых молекул плазмы крови через стенку клубочковых капилляров зависит от размеров молекул и диаметра пор в базальных мембранах клубочков, от их электрического заряда, формы молекул и состояния щелевидной диафрагмы подоцитов.
В чем опасность:
При уменьшении концентрации белков-прокоагулянтов нарушается свертывающая способность крови. Увеличивается риск кровотечений, увеличивается уровень свободного тироксина, развивается гипотиреоз.
Что делать?
1) УЗИ почек
2) Суточный анализ мочи на белок
3) Общий, биохимический анализ крови
4) Экскреторная урография
Источник: https://www.mayoclinic.org/symptoms/protein-in-urine/basics/causes/sym-20050656
Отеки
Отеки возникают вследствие попадания в первичную мочу белков, которые потом сквозь стенку почечных канальцев уже реабсорбироваться в кровь не могут, и теряются для организма. Потеря большого количества белков приводит к тому, что жидкую часть крови уже нечему удерживать в сосудах, и она попадает в ткани.
КАК ВОЗНИКАЮТ ПОЧЕЧНЫЕ ОТЕКИ:
1)поражаются гломерулы почек, снижается фильтрационная функция
2)выделяется большое количество белков, снижается онкотическое давление, фильтрация переходит в реабсорбцию
3)на фоне сниженного онкотического давления вода из крови перемещается в ткани
4)снижается осмотическое давление паренхимы мозгового вещества почек, уменьшается интенсивность возвратного эффекта в петле Генле, стимулируется секреция натрийуретического гормона, который способствует выведению натрия почками, что повышает количество мочи
В чем опасность:
Развитие гломерулонефрита, злокачественные образование, отравление тяжелыми металлами — риск пропустить и не заметить данные заболевания
Что делать?
1) Анализы мочи
2) УЗИ почек с допплерографией
3) Липидограмма (показатели жирового обмена) и протеинограмма (показатели белкового обмена) крови
Как понять, что возникли отеки?
1. Надавить на область голени. Если возникает «отметина» — углубление, которое долго не выпрямляется, у Вас отеки;
2. Периодически взвешиваться. Если наблюдается увеличение веса — есть шанс, что это не жир, а отеки.
Источник
Покраснение глаз
Покраснение глаз — это не только эстетическая проблема, это еще и медицинский симптом, которым могут проявляться различные заболевания. Если у Вас покраснели глаза, стоит разобраться, какая именно причина вызвала их покраснение.
Почему краснеют глаза
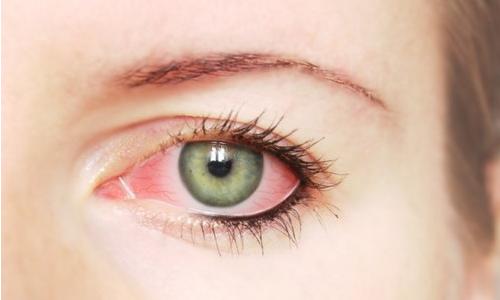
Под покраснением глаз обычно понимают покраснение склеры — белковой оболочки глаза. Склера содержит значительное количество капилляров — мельчайших кровеносных сосудов. Обычно они незаметны, но под воздействием ряда обстоятельств кровеносные сосуды склеры могут расширяться, стенки сосудов при расширении растягиваются, и тогда мы их видим, вернее, видим наполняющую сосуды кровь. Кровь красного цвета, поэтому глаза выглядят покрасневшими.
В большинстве случаев расширение сосудов склеры вызвано резким усилением кровообращения. Так организм отвечает на достаточно широкий круг проблем. Кровь — это внутренний транспорт, с помощью которого доставляются питательные вещества, удаляются токсины. Приток крови способствует повышению местной иммунной защиты, ускоряет заживление. Во многих случаях покраснение глаз довольно быстро проходит; это означает, что кровоснабжение склеры нормализовалось. Если покраснение сохраняется длительное время, то, очевидно, проблема, которая его вызвала, достаточно серьёзна.
Что делать при покраснении глаз

В первую очередь следует устранить причину, вызвавшую покраснение глаз.
Если покраснение глаз — следствие переутомление, надо дать глазам отдых. Устранению покраснения способствует сон: ведь когда мы спим, наши глаза отдыхают. Полноценный восьмичасовой сон во многих случаях поможет убрать покраснение глаз.
В современном мире многие виды деятельностей связаны с работой за компьютером. Глаза очень устают, если приходится всё время смотреть в экран. Необходимо отводить глаза в сторону, специально моргать, а ещё лучше давать глазам отдых время от времени закрывая их на пару минут.
Возможно, покраснение глаз — это аллергическая реакция. Необходимо убрать то, что способно вызвать аллергию. Если Вы начали пользоваться новой косметикой, отложите её. Пользуйтесь только натуральными средствами гигиены. Исключите контакты с домашними животными.
Если краснота глаз не проходит, следует обратиться к врачу.
Причины
Физиологические причины покраснения глаз
К физиологическим причинам покраснения глаз относят:
- усталость глаз в результате длительного зрительного напряжения, в том числе при неправильно подобранных очках;
- усталость глаз на фоне нервного напряжения;
- недостаток сна;
- сильные физические нагрузки;
- длительный плач;
- продолжительный кашель или чихание.
Покраснение глаз при физиологическом происхождении не приводит к развитию воспаления. Как только фактор, вызвавший покраснение, исчезает, покраснение проходит без каких-либо последствий для организма. Усталость глаз, как правило, проявляется покраснением склер к концу рабочего дня или вечером. При этом покраснение может сопровождаться ощущением жжения или рези в глазах.
Физическое или химическое воздействие
Причиной покраснения глаз может быть воздействие различных раздражителей. Наиболее типичны следующие ситуации:
- попадание в глаза воды;
- попадание в глаза средств бытовой химии (моющих и чистящих средств, дезодорантов, репеллентов и т.п.);
- попадание в глаза дыма (в том числе сигаретного);
- воздействие солнечного излучения (нахождение на ярком солнце без светозащитных очков);
- длительное пребывание на холоде или на сильном ветре;
- попадание в глаза инородных предметов (пыли, соринок и т.п.);
- раздражение глаз контактными линзами.
Если глаза будут довольно часто испытывать химическое или физическое
раздражение, это может привести к развитию различных заболеваний глаз, одним из
симптомов которых будет покраснение, проявляющееся в периоды
обострений.
Офтальмологические заболевания
Покраснение глаз может быть симптомом следующих заболеваний:
- конъюнктивит (воспаление слизистой глаза);
- кератит (воспаление роговицы);
- воспаление слёзной железы (дакриоаденит);
- воспаление слёзного мешка (дакриоцистит);
- каналикулит (воспаление слёзных канальцев);
- блефарит (воспаление век);
- увеит (воспаление сосудистой оболочки глаза);
- ячмень на глазу;
- синдром сухого глаза;
- глаукома;
- неврит зрительного нерва;
- а также других, более редких глазных заболеваний.
Другие заболевания, проявляющиеся покраснением глаз
Когда при покраснении глаз надо обратиться к врачу?
Незамедлительно обратиться к врачу необходимо, если покраснение глаз сопровождается такими симптомами, как:
- тошнота и рвота;
- сильная головная боль;
- ухудшение зрения;
- боль в глазах;
- светобоязнь;
- какие-либо выделения из глаз.
К какому врачу следует обратиться?
С жалобой на покраснение глаз необходимо обращаться к врачу-офтальмологу.
Источник