Болит спина
Содержание статьи
Боли в спине – распространённая жалоба. Обычно о боли в спине говорят, когда ощущается боль в области поясницы. Иногда в таких случаях говорят, что «защемило спину». По данным последних исследований из каждых пяти человек четверо хотя бы раз в жизни испытывали подобную боль.
Подобнее о боли в пояснице>>>
Еще одна типичная локализация боли в спине – под правой или левой лопаткой или между лопатками.
Подробнее о боли под лопаткой>>>
С возрастом боль в спине встречается чаще, – среди пожилых людей каждый второй время от времени испытывает подобные боли.
Боль в спине может иметь различный характер: быть острой, колющей, жгучей, ноющей, тянущей, может отдавать (иррадиировать) в другие части тела (например, в грудную клетку, ноги, живот, половые органы). Боль может быть случайной, или постоянной.
Прислушиваясь к боли, человек обычно задает себе два вопроса: надо ли обращаться к врачу, и – к какому врачу идти при боли в спине? Постараемся ответить на эти вопросы.
Причины боли в спине
Боль в спине может быть вызвана различными причинами. Только опытный врач на основании осмотра пациента и данных назначенных им лабораторных и инструментальных исследований, может правильно поставить диагноз и назначить эффективный курс лечения.
Причиной боли в спине могут быть:
- неврологические заболевания:
- остеохондроз позвоночника (дегенеративное повреждение межпозвоночных дисков);
- спондилоартроз (дегенеративные изменения межпозвоночных суставов);
- спондилёз (деформация позвонков за счет разрастания костной ткани);
- грыжи межпозвоночных дисков;
- искривление позвоночника (сколиоз, кифоз);
- эндокринные заболевания, например, остеопороз (снижение плотности костной ткани вследствие нарушения обмена веществ). Это заболевание часто протекает скрытно, и жалоба на боль в спине может быть единственной жалобой пациента);
- заболевания органов дыхания (например, плеврит);
- заболевания почек: гломерулонефрит, пиелонефрит, мочекаменная болезнь;
- опухолевые заболевания;
- а также многие другие заболевания внутренних органов, сосудов и мягких тканей.
Подобное разнообразие возможных причин и заставляет человека задумываться, к какому врачу обращаться при болях в спине. Но не стоит превращать это в препятствие на пути к помощи, которую может дать профессиональная медицина.
Факторы, способствующие проявлению боли в спине
Если надлежащее лечение не проводится, боль в спине чаще всего носит повторяющийся характер, когда периоды относительно недолгого хорошего самочувствия сменяются вернувшейся болью. Обострение состояния может быть спровоцировано:
- поднятием тяжестей;
- длительным нахождением в неудобной позе;
- переохлаждением;
- инфекцией.
Что делать, чтобы спина не болела? Профилактика болей в спине
Для того чтобы снизить риск возникновения заболеваний, способных вызывать боль в спине, врачи «Семейного доктора» рекомендуют:
- спать на удобной постели с упругим и жёстким матрацем;
- стараться сохранять правильную осанку;
- не находиться долгое время в одной позе. При работе за компьютером или вождении автомобиля необходимо делать перерывы, дающие возможность потянуться, размяться, подвигаться;
- при работе сидя правильно организовывать рабочее место. Стул должен быть со спинкой, желательно с подлокотниками и подголовником, чтобы была возможность откинуться и расслабить мышцы спины и шеи. Предплечья не должны находиться на весу, необходимо следить, чтобы они полностью лежали на столе;
- не ходить в обуви на высоких каблуках более двух часов подряд;
- избегать резких поворотов и наклонов туловища. Если необходимо что-либо поднять с пола, желательно присесть, а не наклоняться;
- при длительном нахождении в положении стоя (при поездке в общественном транспорте или ожидании в общественном месте) находить точку опоры (опереться на что-либо рукой или прислониться спиной);
- не набирать избыточный вес;
- избегать поднятия тяжестей;
- заниматься лечебной физкультурой, плаванием или фитнесом.
Когда при боли в спине обращаться к врачу?
Если симптом проявился в первый раз, ему обычно не придают значения. И действительно, разовые боли вряд ли свидетельствуют о чём-либо, серьёзно угрожающем нашему здоровью. Боль может уйти и больше не вернуться. Но гораздо чаще боли в спине возвращаются. И в этом случае следует обратиться к врачу, а не заниматься самолечением.

Врачебная консультация необходима, если Вы сталкиваетесь с одной из следующих ситуаций:
- вы часто чувствуете боль в спине при напряжении или физической нагрузке;
- боль в спине возникает эпизодически (время от времени);
- ощущение боли не проходит в течение 3-4 дней.
Боль в спине может свидетельствовать о запущенных патологических процессах и опасных заболеваниях. Не откладывайте обращение к врачу, если:
- боль носит постоянный характер и локализована в одном месте;
- в положении лёжа боль не уменьшается, или боль возникает в ночное время, когда Вы спите;
- боль в спине сопровождается повышением температуры;
- боль в спине сопровождается онемением конечностей (это может проявляться по утрам), напряжением мышц или чувством вялости в ногах и руках.
Если в случае постоянных или повторяющихся болей в спине, вовремя не провести диагностику и не начать лечение заболевания, его развитие может привести к необратимым последствиям и инвалидности. Так, хронический или острый воспалительный процесс в почках может привести к почечной недостаточности, а оставленный без лечения остеохондроз – к образованию грыж Шморля.
К какому врачу идти, если болит спина?
На вопрос, к какому доктору идти, если болит спина, стандартный ответ такой: если у Вас появилась боль в спине, лучше всего обратиться на первичный прием к врачу общей практики или терапевту. В зависимости от результатов осмотра, может потребоваться консультация того или иного врача-специалиста. Могут быть назначены:
- консультация врача-невролога – для оценки состояния позвоночника, мышц спины и нервной системы;
- консультация врача-уролога – в случае подозрения на заболевание мочевыводящей системы;
- консультация врача-гинеколога – при подозрении или наличии хронических заболеваний органов женской половой системы;
- общий анализ крови и общий анализ мочи – чтобы подтвердить или исключить воспалительный характер заболевания;
- рентгенография позвоночника;
- компьютерная томография (например, шейного или поясничного отдела позвоночника);
- МРТ позвоночника;
- УЗИ тазобедренных суставов;
- а также другие исследования.
Источник
Боль в области поясницы
Боль в пояснице возникает достаточно часто. Пациенты говорят «у меня болит поясница», «защемило поясницу», «прострел в поясницу». Если боль неострая, могут сказать «ломит поясницу», «тянет поясницу», «ноет поясница». Иногда боль описывают как жжение в пояснице.
Поясницей называется нижняя часть спины – от того места, где кончаются ребра, до копчика. Возможно, отдельное слово для обозначения поясницы потребовалось как раз для того, чтобы указать место, в котором болит. Ведь если болит спина, то в большинстве случаев болит именно поясница.
Какой может быть боль в пояснице

Чаще всего боль в пояснице возникает внезапно, резко и носит острый характер. В таком случае говорят о люмбаго (устаревшее народное название – прострел). Боль описывается как резкая, «стреляющая». Движения сковываются, иногда даже невозможно разогнуть спину. При любом движении боль усиливается.
Приступ боли может длиться пару минут, а может продолжаться более значительное время (до нескольких суток). Может быть так, что приступ пройдет, и боль больше о себе не напомнит, но часто боль возвращается и человек привыкает, что поясница у него может болеть.
Боль в пояснице может быть не только острой (резкой), она может носить тянущий характер и быть хронической. Несильные, но постоянные болевые ощущения в пояснице, порою обостряющиеся, например, при физической нагрузке, инфекционном заболевании, переохлаждении и т.п., называются люмбалгией. Иногда непосредственно боли нет, но в пояснице сохраняется скованность, больной испытывает дискомфорт.
Причины боли в пояснице
Боли в пояснице могут вызываться различными причинами, однако статистика тут следующая:
- в 90% случаев боль вызвана проблемами с позвоночником и мышцами спины;
- в 6 % причина боли – это заболевания почек;
- 4% — заболевания других внутренних органов (мочеполовой системы, кишечника).
На долю позвоночника приходится большинство всех случаев боли в пояснице, и это не случайно. У человека центр тяжести тела располагается как раз на уровне поясницы, и при ходьбе вся нагрузка практически полностью ложится на поясничный отдел позвоночника (у животных, передвигающихся на четырех лапах, такой проблемы нет). А когда человек садится, позвонки поясницы и крестца испытывают такую же силу давления, с какой на водолаза давит 170-метровый слой воды. Естественно, что эта область является особо уязвимой.
Заболевания опорно-двигательного аппарата, вызывающие боль в пояснице:
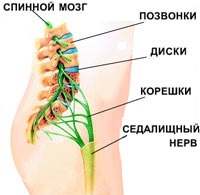
- защемление седалищного нерва. Нервные корешки, отходящие от спинного мозга, сдавливаются соседними позвонками. При этом возникает резкая, стреляющая боль. Как правило, защемление корешков становится возможным вследствие дегенеративных изменений в позвоночнике (остеохондрозе): межпозвоночные диски, отделяющие позвонки друг от друга разрушаются, зазор между позвонками сужается и резкое движение (наклон, поворот) может привести к защемлению нервного ответвления;
- ишиас (пояснично-крестцовый радикулит). Защемленные нервные корешки могут воспалиться. Воспаление нервных корешков называется радикулитом (от лат. radicula – «корешок»); для обозначения воспаления седалищного нерва иногда используется специальное название – ишиас. При поражении седалищного нерва может наблюдаться люмбоишалгия – боль в пояснице, распространяющаяся также в ягодицу и ногу по ходу седалищного нерва;
- грыжа межпозвоночного диска – выпячивание фрагмента межпозвоночного диска в позвоночный канал. Возникает в результате травмы или дегенеративных изменений позвоночника (остеохондроза);
- миозит поясничных мышц. Миозит – это воспаление скелетных мышц. Причиной миозита поясничных мышц может быть переохлаждение или резкое напряжение.
Также боль в пояснице может быть вызвана такими заболеваниями как рассеянный склероз, дегенеративный сакроилеит, остеопороз.
Профилактика боли в пояснице
Возникновение боли в пояснице часто спровоцировано небрежным отношением к собственному здоровью. Боль может быть вызвана:
- длительным пребыванием в одном и том же положении (например, при сидячей работе);
- неправильной осанкой;
- низкой подвижностью;
- чрезмерными физическими нагрузками.
Все эти факторы способствуют развитию заболеваний, проявляющихся болью в пояснице. Риск появления боли можно снизить, если соблюдать следующие советы врачей:
- следите за осанкой;
- избегайте неудобных поз при работе сидя. Желательно, чтобы колени были несколько выше тазобедренных суставов. Для этого используйте низкий стул или подставку под ноги. Проложите маленькую подушку между поясницей и спинкой сидения;
- при сидячей работе необходимо время от времени вставать, чтобы подвигаться. Делайте каждый час пятиминутные перерывы; как правильно поднимать тяжести
- спать желательно на ортопедическом матрасе (эластичном и достаточно жестком);
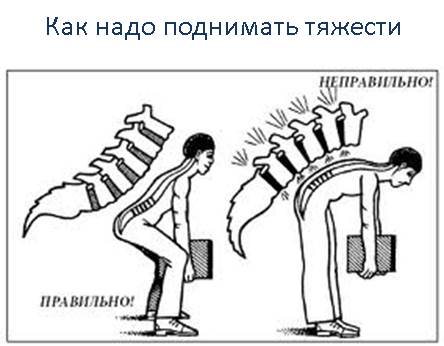
- поднимать тяжести надо за счет сгибания коленных суставов, а не спины. То есть необходимо присесть, согнув колени, а потом выпрямить их, сохраняя при этом ровную линию спины;
- перенося груз, его необходимо равномерно распределить между обеими руками, носить весь груз в одной руке (одну тяжелую сумку) нельзя;
- ежедневно следует делать комплекс упражнений, направленный на укрепление мышц живота и спины.
Боли в пояснице при заболеваниях почек
При болях в пояснице важно определить, что является их причиной – патологии опорно-двигательного аппарата или заболевание почек (а также других внутренних органов). Диагностику должен осуществлять врач. Однако есть признаки, позволяющие предположить, что боль может быть обусловлена проблемами почек или (и) других органов мочеполовой системы. При проявлении данных симптомов целесообразно сразу обращаться к врачу-урологу. Заболевание почек (или шире – мочеполовой системы) можно подозревать, если боль в пояснице сопровождается:
- общим ухудшением самочувствия (вялостью, сонливостью, слабостью, повышенной утомляемостью);
- отеканием век, лица. Отечность особенно выражена утром, после пробуждения и спадает к вечеру;
- повышением температуры тела, ознобом, потливостью;
- потерей аппетита, тошнотой, рвотой;
- учащенным или болезненным мочеиспусканием;
- изменением характеристик мочи (она может стать более концентрированного цвета или наоборот – бесцветной, содержать слизь или кровь);
- повышением артериального давления.
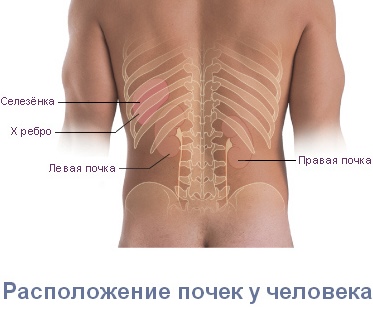
Также важным признаком того, что боль в пояснице вызвана проблемами внутренних органов, а не опорно-двигательного аппарата, является ее независимость от положения тела: от перемены положения тела и конечностей боль не усиливается и не уменьшается. Однако при длительном нахождении в положении стоя при патологии чек боль может усиливаться.
Имеет значение и локализация боли. При заболевании почек боль чаще всего наблюдается с одной стороны (поскольку обычно страдает только одна почка). Почечные боли могут не ограничиваться поясницей, а распространятся по ходу мочеточника, в пах, в наружные половые органы, на внутреннюю поверхность бедер.
Болит поясница: что делать?
Боль в пояснице – это симптом заболевания, которое требует лечения. Поэтому необходимо обратиться к врачу. Но в случае внезапного приступа острой боли («прострела», типичного при радикулите), прежде всего, требуется ослабить болевой синдром. Врачи советуют:
- используйте легкое тепло. Повяжите на поясницу шерстяной платок или шерстяной пояс;
- примите обезболивающее;
- необходимо принять позу, позволяющую расслабить мышцы спины. Рекомендуется лечь на спину, на твердую ровную поверхность (доску); ноги должны быть подняты и согнуты в коленях, для чего под них надо подложить свернутое одеяло или подушку. (На пол ложиться нежелательно, может продуть сквозняком).
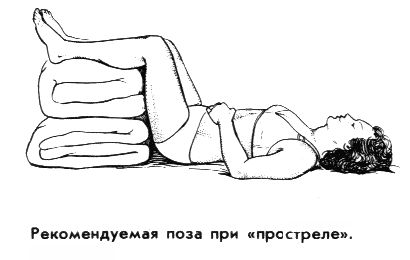
Предложенная поза – не догма. Больной должен чувствовать облегчение, поэтому возможны и другие позы; например, лежа на доске поставить на нее же согнутые в коленях ноги, зажав между ними подушку. Можно попробовать лечь на живот и вытянуть ноги, подложив валик под голеностопные суставы. Если остроту боли удалось снять, это не означает, что врач уже больше не нужен. Без должного лечения приступы будут повторяться, а ситуация в целом – ухудшаться.
К какому врачу обращаться с жалобой на боль в пояснице?
При боли в пояснице лучше всего обратиться к врачу-терапевту, поскольку прежде всего требуется определить, заболевание каких органов вызывает боль. В зависимости от результатов осмотра, может потребоваться консультация того или иного врача-специалиста. Могут быть назначены:
- консультация врача-невролога – для оценки состояния позвоночника, мышц спины и нервной системы;
- консультация врача-уролога – в случае подозрения на заболевание мочевыводящей системы;
- консультация врача-гинеколога – при подозрении или наличии хронических заболеваний органов женской половой системы;
- общий анализ крови и общий анализ мочи – чтобы подтвердить или исключить воспалительный характер заболевания;
- рентгенография позвоночника;
- УЗИ тазобедренных суставов;
- а также другие исследования.
Источник
Боли в спине: к какому врачу обращаться
29 Август 2019
2399
Боль в спине – рядовое явление, с которым сталкивается с определенной периодичностью каждый человек. Повышенные физические нагрузки, переохлаждение, беременность, длительное сидение за компьютером, работа, связанная с постоянным пребыванием на ногах и куча других причин могут провоцировать возникновение дискомфорта в спине.

Но не всегда они столь безобидны. Нередко перечисленные факторы являются только толчком для проявления симптомов заболеваний позвоночника, а иногда и других органов. Поэтому не стоит стараться бороться с болевыми ощущениями в пояснице или другой зоне самостоятельно. Существуют специалисты, которые досконально изучили причины возникновения болей в спине и знают, как правильно с ними бороться. Их вы найдете в «SL Клиника».
К кому обращаться при боли в спине
В подавляющем большинстве случаев дискомфорт в спине является признаком заболеваний позвоночника и окружающих его структур. Поэтому в первую очередь следует обращаться к:
- вертебрологу;
- спинальному хирургу;
- ревматологу;
- ортопеду-травматологу;
- неврологу.
Все эти специальности перекликаются между собой и частично взаимозаменяемы. Поэтому одно и то же заболевание может успешно диагностировать и лечить, например, ревматолог и вертебролог или вертебролог и невролог.

Вертебролог
Это специалист достаточно широкого профиля, занимающийся диагностикой и лечением болезней позвоночника и связанных с ним органов и тканей, в том числе стеноза позвоночного канала, остеохондроза, спондилолистеза, сколиоза, радикулита и т. д.
Консультация доктора этой специальности будет лучшим вариантом при возникновении болевого синдрома впервые. Именно он сможет досконально разобраться в ситуации и определить его характер. Также записаться на прием к вертебрологу следует при:
- регулярных болях в спине;
- ограничении подвижности;
- дискомфорте во время ходьбы;
- прострелах в ногах;
- чувстве сдавления по бокам;
- дрожи в конечностях
- слабость в руках и ногахи пр.
Ревматолог
Это врач, к сфере деятельности которого принадлежат диагностика и лечение заболеваний суставов и соединительной ткани. Поэтому его консультация нужна, если подозревается или ранее были диагностированы подагра, ревматоидный артрит, болезнь Бехтерева, ревматизм, васкулиты.
Помощь ревматолога нужна при:
- возникновении скованности в суставах утром после сна и ее постепенное исчезновение после начала движения;
- отечности в проекции сустава, межпозвоночного диска;
- дискомфорте в одной точке, усиливающемся после физических нагрузок;
- слабости в конечностях.
Ортопед-травматолог
Специалист, занимающийся лечением последствий травм, врожденных патологий и приобретенных деформаций позвоночника. Его консультация будет полезной при:
- появлении болей после удара или действия другого травмирующего фактора;
- отсутствии ощущения полного восстановления после травмы;
- нарушении осанки;
- быстрой утомляемости;
- изменении нормальных очертаний спины, появлении отсутствовавших ранее выпуклостей или впадин и пр.
Невролог
Ранее называемый еще невропатологом, этот доктор специализируется на диагностике и лечение заболеваний нервной системы. Он способен точно определить источник боли, обнаружить любые поражения нервных окончаний, начиная от воспалительных процессов и заканчивая компрессией другими структурами.
С консультации невролога можно начинать поиск причины появления дискомфорта в спине. Также записаться к нему на прием стоит, если это дополняется:
- частыми головными болями;
- мигренями;
- головокружениями;
- потерей сознания;
- нарушением координации движения;
- слабостью в мышцах;
- нарушениями речи.
Благодаря помощи невролога при длительных, изнуряющих болях в спине удается предотвратить образование болевого очага в головном мозге и обусловленных этим осложнений.
Конечно, всегда можно получить консультацию терапевта. Но это будет только напрасной тратой времени и сил. Терапевт на основании жалоб пациента только сможет направить его к более узкому специалисту – одному из перечисленных выше. Поэтому посещение терапевта оправдано только в том случае, когда абсолютно не ясно, к какому врачу стоит идти и требуется собрать анамнез. А лучше сразу сделать МРТ, и тогда все сомнения рассеются, и станет очевидным, консультация какого врача нужна.
Врачи смежных сфер
Боли в спине не всегда являются признаком возникновения нарушений именно в позвоночнике или мышцах. Иногда причина кроется в нарушении работы других органов, не имеющих к спине никакого отношения. Поэтому, если ревматолог или ортопед не нашли серьезных отклонений, пациенту рекомендуется обратиться к другим специалистам.
В связи с особенностями иннервации внутренних органов нарушения в их работе, воспалительные процессы и другие факторы могут приводить к возникновению болевого синдрома не только в очаге поражения, но и по ходу иннервирующих их нервов. Поэтому в определенных случаях патологии органов мочеполовой, пищеварительной систем приводят к дискомфорту в спине.
Для их обнаружения и подбора правильной тактики терапии требуются консультации:
- гинеколога – женский доктор может обнаружить эндометриоз, миому, воспалительные и другие заболевания половых органов, при которых боли часто склонны иррадиировать в поясницу;
- уролога – осуществляет диагностику и лечение не только заболеваний органов мужской половой системы, но и нарушений в работе почек, мочевого пузыря у представителей обоих полов (мочекаменная болезнь часто сопровождается сильными болями в пояснице);
- гастроэнтеролога – сможет диагностировать заболевания органов желудочно-кишечного тракта, провоцирующие боли в спине;
- кардиолога – консультация поможет точно установить, не вызван ли дискомфорт в спине проблемами с сердцем, так как они очень часто проявляются подобным образом;
- эндокринолога – поможет обнаружить нарушения в обмене веществ и вызванный этим остеопороз.
Что нужно взять с собой на прием
Чтобы консультация была максимально информативной для пациента, врачу необходимо предоставить все имеющиеся на руках медицинские документы, особенно касающиеся хронических заболеваний. Также следует взять с собой (если есть):
- результаты анализов;
- рентгеновские снимки;
- выписки из истории болезни при проведении хирургического лечения, получении травм;
- результаты МРТ, КТ, УЗИ.
Это позволит врачу изначально более детально понять суть проблемы и сразу подобрать начальную терапию. Ее характер в дальнейшем может корректироваться и уточняться. Также для получения полной картины доктор может рекомендовать другие методы диагностики.

Методы диагностики причин боли в спине
Чтобы точно установить причину дискомфорта, в зависимости от особенностей клинической картины врач назначает комплекс диагностических исследований, в состав которого могут входить:
- МРТ – основной метод диагностики заболевания позвоночника, поэтому обычно он назначается больным в числе первых;
- рентген – применяется для оценки состояния костей;
- УЗИ – позволит визуализировать структуру и строение внутренних органов, суставов;
- КТ – дает исчерпывающие данные о состоянии костной ткани;
- ОАК – позволяет обнаружить признаки воспалительных процессов;
- биохимический анализ крови – показывает наличие типичных для конкретного заболевания маркеров.
На основании полученных результатов можно не только судить о природе возникающих болевых ощущений, но и необходимости экстренной хирургической помощи пациенту. Ведь некоторые болезни имеют скудную клиническую картину, но при этом несут серьезную угрозу жизни человека, к примеру, онкологические.
Когда консультация врача нужна в экстренном порядке
В ряде случаев при болях в спине с обращением за медицинской помощью медлить нельзя. Речь идет о:
- хронических болях;
- прострелах;
- регулярном возникновении болевых ощущений после физической нагрузки;
- сохранении дискомфорта без улучшений на протяжении 3–5 дней;
- отсутствии облегчения в состоянии покоя;
- возникновении чувства онемения в руках, ногах или лице;
- иррадиации болевых ощущений в ноги, ягодицы, бедра, промежность;
- присутствии давящей боли внутри;
- лихорадке;
- нарушениях дыхания;
- боли в груди;
- ограничении подвижности.
Эти симптомы могут быть признаками серьезных нарушений, требующих неотложной помощи.
Почему важно не заниматься самолечением
Поскольку в подавляющем большинстве случаев причины дискомфорта кроются в заболеваниях позвоночника, использование средств для местного применения с обезболивающим эффектом на время приглушает их симптоматику и вызывает у больного ложное ощущение нормализации состояния. Такой подход чреват развитием осложнений, ведь дискомфорт чаще всего является следствием:
- Остеохондроза – дистрофически-дегенеративное заболевание, при котором межпозвоночные диски постепенно разрушаются. Это приводит к формированию протрузий и грыж, а также ряду других осложнений.
- Межпозвоночных грыж – патологическое выпячивание межпозвонкового диска может представлять серьезную угрозу, особенно при его секвестрации. Поскольку новообразование оказывает давление на окружающие ткани, в числе которых могут оказаться нервные корешки, кровеносные сосуды, спинномозговой канал, возникает сильный болевой синдром. При длительном невмешательстве возможно развитие инсульта в результате сильного нарушения кровоснабжения головного мозга.
- Сколиоза – диагностируемое чаще всего в детском возрасте заболевание. С течением лет может прогрессировать и провоцировать смещение внутренних органов и нарушение их функционирования. Чаще всего страдают сердце и легкие. В запущенных случаях помочь больному можно только хирургическим путем.
Подобным образом проявляется спондилез, спондилоартроз и другие патологии, способные приводить к инвалидизации.
Единственным случаем, когда умеренные, ноющие боли в спине можно считать физиологическими, является беременность. Но и в этом случае после родов стоит перестраховаться и посетить специалиста. Ведь сильное увеличение нагрузки на позвоночник и продолжительное ее сохранение может дать старт развитию патологических изменений в его хрящах, т. е. провоцировать развитие остеохондроза, протрузий и грыж.
Если диагностировать эти отклонения на ранних стадиях с ними можно быстро справиться посредством консервативной терапии. Если же запустить болезнь и глушить ее проявления обезболивающими, возможны необратимые изменения или развитие состояний, в которых привести к улучшению и устранению угрозы для здоровья или даже жизни способно только хирургическое вмешательство.
Лечение болей в спине
После точного определения причины, что провоцирует дискомфорт, врач первоначально назначает консервативную терапию. Обычно она носит комплексный характер и включает прием ряда индивидуально подобранных лекарственных средств из числа:
- НПВС;
- кортикостероидов;
- миорелаксантов;
- антидепрессантов;
- средств для местного применения.

При сильном болевом синдроме в условиях клиники может быть сделана блокада. Суть процедуры состоит во введении растворов анестетиков в определенные точки. Это позволяет блокировать передачу болевых импульсов и приводит к нормализации состояния за 2–5 минут.
С целью повышения эффективности медикаментозной терапии больным дополнительно назначается курс физиотерапевтических процедур, мануальная терапия, занятия лечебной физкультурой и ношение ортопедических бандажей. Они помогают снизить нагрузку на позвоночник, улучшить кровообращение, ускорить процессы регенерации и уменьшить выраженность болей.
В большинстве случаев ЛФК отводится весомая роль в лечении, поэтому пренебрегать ежедневными занятиями не стоит. Но только специалист, которому точно известен диагноз, может разработать комплекс упражнений, приносящий пользу, а не вред. В отдельных ситуациях занятия ЛФК противопоказаны. Поэтому не стоит самостоятельно пытаться улучшить состояние физическими упражнениями.
При обнаружении тяжелых патологий в отдельных случаях пациенты срочно госпитализируются с целью тщательного медицинского контроля над их состоянием или проведения хирургического вмешательства.
Хирургическое лечение при болях в спине
При неэффективности консервативной терапии или обнаружении ряда отклонений от нормы пациентам может быть рекомендована операция. Хирургическое лечение показано при:
- увеличивающихся грыжах межпозвонковых дисков и сдавлении ими спинномозгового канала, нервных корешков и пр.;
- секвестрированных грыжах;
- переломах позвоночника;
- стенозе позвоночного канала;
- гемангиомах;
- нестабильности позвоночно-двигательного сегмента позвоночника;
- тяжелых формах спондилоартроза;
- синдроме конского хвоста;
- сколиозе 3–4 степени;
- новообразованиях;
- нарушении работы тазовых органов и других случаях.

Выполнение операции – задача спинального хирурга. Этот специалист владеет методиками хирургического лечения самых разнообразных заболеваний позвоночника и головного мозга. Он может устранить деформации, компрессию нервных корешков, кровеносных сосудов, ликвидировать врожденные аномалии и новообразования любой природы.
Хирургия при болях в спине
В арсенале спинальных хирурговприсутствует огромное многообразие различных методик, благодаря применению которых можно устранить практически любые нарушения. Операции могут производиться задним доступом (со стороны спины), боковым (применяется при операциях на шее) и передним (доступ к позвоночнику обеспечивается путем проникновения к нему через брюшную полость).

Для каждого пациента вид доступа и методика проведения операции выбираются индивидуально. Это могут быть:
- Дискэктомия – хирургическое вмешательство на межпозвоночном диске, предполагающее удаление грыжи или всего диска открытым способом, через небольшой разрез (микродискэктомия) или эндоскопическим методом. Благодаря ему устраняется давление патологически измененного хряща на нервы, что приводит к устранению болевого синдрома и нарушений подвижности.
- Чрескожные методы лечения межпозвоночных протрузий – хирурги способны добиться уменьшения размеров патологического выпячивания только путем введения тонкой иглы в пораженный межпозвоночный диск. Через нее в толщу пульпозного ядра погружается световод или специальный электрод. Они создают тепловую энергию или облако холодной плазмы, которые приводят к склерозированию части студенистого ядра и уменьшению размеров диска. К числу таких методов принадлежат холодноплазменная, лазерная и радиочастотная нуклеопластика.
- Ламинэктомия – удаление части позвонка и его дужки над спинномозговым корешком. Метод позволяет увеличить свободное пространство вокруг нерва, что приведет к улучшению его кровоснабжения, ликвидации отечности периневральной оболочки и как следствие уменьшению компрессии.
- Спондилодез – метод, подразумевающий удаление межпозвоночного диска и соединение позвонков пораженного сегмента между собой, в результате чего они полностью сращиваются. Это приводит к стабилизации позвоночно-двигательного сегмента, устраняет патологическую подвижность позвонков и предотвращает травмы.
- Вертебропластика – малоинвазивный метод лечения компрессионных переломов, гемангиом и некоторых других опухолей, остеопороза позвоночника, подразумевающих заполнение дефекта костным цементом. Он вводится в необходимую область посредством тонкой иглы. Процедура может проводиться под местной анестезией и отличается коротким восстановительным периодом.
- Эндопротезирование межпозвонкового диска – при сильном разрушении хрящевой ткани возможна замена дисков искусственными имплантатами. Они обладают хорошими биомеханическими свойствами и выдерживают большие нагрузки.
- Операции по коррекции искривлений (деформаций) позвоночника – при сколиозе с целью выравнивания позвоночного столба применяются металлические конструкции. Они бывают разных типов и требуют применения различных способов монтажа. Металлоконструкции устанавливают по всей сколиотической дуге и позволяют добиться существенного выравнивания позвоночника.

Стоимость таких операций рознится в достаточно широких пределах. Наиболее высокими ценами отличаются микрохирургические вмешательства и операции, предполагающие установку имплантатов или дорогих ?