Доброкачественные опухоли молочных желез
Содержание статьи
Доброкачественные опухоли молочных желез — группа объемных, диффузных или смешанных новообразований, которые происходят из тканей груди, не склонны к инвазивному росту. Иногда протекают бессимптомно, чаще проявляются периодическими или постоянными болями в грудных железах, наличием уплотнений, а при ряде неоплазий — выделениями из сосков. При постановке диагноза используют УЗИ молочных желез, маммографию, цитологические исследования, тест на онкомаркеры. Лечение подбирается с учетом вида опухоли, предусматривает назначение гормональной и негормональной терапии, которую при некоторых новообразованиях предваряют оперативным вмешательством.
Общие сведения
По данным разных исследований, доброкачественные опухоли груди составляют от 30 до 70% всех заболеваний молочных желез, диагностируемых у женщин репродуктивного возраста. У пациенток с патологией генитальной сферы такие неоплазии выявляют еще чаще (в 75-95% случаев). Большинство объемных процессов обнаруживают у женщин старше 40 лет, что свидетельствует о дисгормональном происхождении новообразований. К числу опухолей, выявляемых у более молодых пациенток, принадлежат фиброаденомы, обычно диагностируемые в возрасте 15-35 лет. Наиболее распространенными неоплазиями молочных желез являются различные варианты фиброзно-кистозной мастопатии, другие типы новообразований встречаются намного реже.
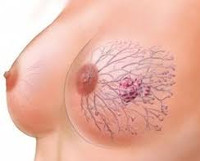
Доброкачественные опухоли молочных желез
Причины
Единой теории, проясняющей этиологию возникновения объемных новообразований груди, на сегодняшний день не существует. Формирование доброкачественной опухоли считается полиэтиологическим процессом, спровоцированным сочетанием внутренних (гормональных и генетических) и внешних факторов. По мнению специалистов в сфере маммологии, наиболее распространенными причинами заболевания являются:
- Гормональные нарушения. В первую очередь, речь идет о стимулирующем воздействии эстрогенов. Доброкачественное новообразование может возникнуть как при патологии яичников (кистах, оофоритах, аднекситах, раке), так и при нарушении регуляции синтеза гормонов на гипоталамо-гипофизарном уровне.
- Генетическая предрасположенность. Вероятность обнаружения опухолевого образования выше у женщин, близкие родственницы которых страдали маммарными неоплазиями. Роль наследственного фактора связана как с нарушением пролиферации клеток молочной железы, так и со сбоями в гормональной и иммунной регуляции.
- Эндокринные заболевания. К группе риска по развитию доброкачественных опухолей груди принадлежат женщины с болезнями щитовидной железы, надпочечников, сахарным диабетом. В таких случаях нарушения гормональной регуляции влияют на синтез половых гормонов, локальную микроциркуляцию и иммунитет.
- Механические воздействия. Риск образования доброкачественной опухоли возрастает после перенесенных травм молочной железы (ушибов, проникающих ранений). Опасность также представляют постоянные незначительные травматические воздействия на ткани груди из-за ношения неправильно подобранного бюстгальтера с косточками.
Кроме непосредственных причин, способных спровоцировать доброкачественный опухолевый процесс, выделяют ряд предрасполагающих (фоновых) факторов. К их числу принадлежат хронические воспалительные заболевания женских половых органов (эндометриты, пластический пельвиоперитонит), эндометриоз, частые выкидыши, аборты и диагностические выскабливания, внематочные беременности. Риску заболеть доброкачественной опухолью груди более подвержены женщины, которые рано начали половую жизнь, часто меняют сексуальных партнеров, курят, злоупотребляют алкоголем. В развитии неоплазии определенную роль играет избыточный вес, нарушения диеты, гиподинамия, стрессы, длительное неконтролируемое применение оральных контрацептивов. Все перечисленные факторы способны привести к дисгормональным расстройствам или усилить их.
Патогенез
Нарушение соотношения концентраций эстрогенов и прогестерона в тканях грудных желез, особенно при воздействии внешних повреждающих агентов (механических, химических, радиационных), приводит к усилению пролиферации клеток. В процесс вовлекается эпителий, соединительнотканная строма, липоциты, что определяет тип формируемой опухоли. Патологические неопластические изменения в молочных железах могут быть узловыми (в виде оформленного объемного новообразования) или диффузными (при большинстве форм мастопатий). При росте доброкачественных опухолей отсутствует их прорастание в окружающие ткани.
Классификация
В клинической практике обычно используют гистологическую классификацию доброкачественных новообразований груди, которую разработали специалисты Всемирной Организации Здравоохранения в 1984 году. Она учитывает особенности клеточного строения и рост а неоплазии. В соответствии с этой классификацией выделяют шесть основных групп опухолей молочных желез:
- Эпителиальные новообразования. Эта группа представлена аденомами (соска, тубулярной, лактирующей) и внутрипротоковой (интрадуктальной) папилломой.
- Смешанные опухоли. Такие неоплазии образованы как эпителиальной, так и соединительной тканью. В группу входят фиброаденома и листовидная (филлоидная) опухоль.
- Неоплазии других типов. Кроме эпителия и стромы опухолевый процесс может поражать мягкую ткань, эпидермис и дерму молочных желез. При этом формируются липомы и новообразования кожи.
- Неклассифицируемые опухоли. Такой диагноз устанавливают в случаях, когда гистологическая структура неоплазии не определена, однако объемный процесс является доброкачественным.
- Опухолеподобные образования. Объемные новообразования этой категории имеют непролиферативную природу, возникают в результате эктазии, воспаления, аномалии развития (гамартома) и др.
- Дисплазия молочных желез. Заболевание также известно под названием мастопатии (фиброзно-кистозной болезни). Диспластический процесс может быть диффузным или узловым.
Симптомы
На начальных этапах заболевание может протекать бессимптомно. Иногда даже достаточно большие по размерам опухоли становятся случайной находкой при самообследовании, выявляются при осмотре маммолога или во время скринингового исследования (УЗИ груди, маммографии). Однако чаще рост неоплазии сопровождается болью или другими неприятными субъективными ощущениями в груди (жжением, распиранием, тяжестью). В зависимости от типа новообразования болевой синдром является периодическим или постоянным. Обычно боль возникает либо усиливается во второй половине менструального цикла и полностью проходит с началом месячных. Реже болевые ощущения беспокоят женщину постоянно. Боль может иррадиировать в сосок, подмышку, руку или лопатку на соответствующей стороне.
При опухолях большого объема возможна незначительная визуальная разница между размерами здоровой и пораженной молочной железы. Женщина обычно прощупывает в груди объемное образование плотной или эластичной консистенции, разной степени подвижности и болезненности, с гладкой или неровной поверхностью. Размер некоторых видов неоплазий зависит от периода месячного цикла. Филлоидные опухоли, достигающие гигантских размеров, могут определяться зрительно и вызывать грубую деформацию контура молочной железы. Кожные изменения над пораженной областью (сухость, истончение) встречаются редко.
У женщин с фиброзно-кистозной мастопатией, эпителиальными или смешенными новообразованиями груди с внутрипротоковым ростом (интрадуктальные папилломы, активно функционирующие пролактиномы, эктазии протоков) возможны выделения из соска, возникающие спонтанно или при надавливании. Чаще они являются прозрачными, реже — серозными, мутновато-серозными, зеленоватыми, похожими на молозиво, сукровичными или геморрагическими. Крайне редко выделения имеют желтовато-зеленоватый цвет, густую консистенцию и внешне напоминают гной, хотя признаки воспаления в виде покраснения кожи и повышения температуры отсутствуют.
Осложнения
При наличии значительного болевого синдрома основным последствием доброкачественных неоплазий молочных желез является снижение качества жизни женщины. У части пациенток нарушается сон, снижается работоспособность, возникают эмоционально-фобические расстройства в виде плаксивости, обидчивости, раздражительности, сниженного настроения, канцерофобии. Доброкачественные непролиферативные новообразования озлокачествляются менее чем в 1% случаев. При пролиферативных формах узловой мастопатии и редких формах неоплазий риск малигнизации составляет от 2 до 8% и даже более. Листовидная опухоль, которая диагностируется в 0,3-1% случаев патологии грудных желез, склонна к быстрому росту, достижению гигантских размеров (до 20 и более сантиметров) и злокачественному течению у каждой десятой пациентки.
Диагностика
Данные осмотра, пальпации и значительная часть субъективных симптомов, выявляемых при объемных образованиях молочных желез, неспецифичны, могут встречаться и при доброкачественных, и при злокачественных процессах. Поэтому основной задачей диагностического этапа является исключение онкопатологии и определение типа неоплазии для выбора адекватной тактики лечения. В ходе диагностики наиболее информативны следующие методы:
- УЗИ грудных желез. Сонография позволяет визуализировать структуру полостных и солидных новообразований, оценить их размеры, форму, определить состояние регионарных лимфоузлов, при необходимости выполнить прицельную биопсию. В ходе УЗДГ выявляются изменения кровотока в сосудах, питающих опухоль.
- Рентгенография молочных желез. С учётом особенностей новообразования осуществляется обзорная или прицельная маммография, дуктография, пневмокистография (при подозрении на кисту груди). Рентгеновские методы позволяют обнаружить даже непальпируемые неоплазии, уточнить их характер и распространенность.
- Цитологические исследования. Для определения характера заболевания и гистологической структуры опухоли используют отделяемое из соска, мазки-отпечатки и ткани молочной железы. Забор материала выполняется с помощью пункционной аспирационной или трепан-биопсии, а также в ходе секторальной резекции груди.
- Определение уровня онкомаркеров. Один из наиболее точных методов выявления злокачественных процессов, в которые вовлечены секретирующие клетки альвеолярной ткани и протоков. Кровь чаще всего исследуют на содержание высокомолекулярного гликопротеина CA 15-3, концентрация которого повышается при карциноме груди.
Дифференциальная диагностика проводится с функциональной мастодинией, абсцессом и раком молочной железы, остеохондрозом, заболеваниями сердца, неврологическими и психическими расстройствами. По показаниям пациенткам с очаговыми или диффузными неопластическими процессами назначают КТ, МРТ, радиотермометрию, сцинтиграфию грудных желез, электроимпедансную маммографию. В план общего обследования обычно включают определение уровня гормонов в крови, консультацию гинеколога, при необходимости — осмотр эндокринолога, гастроэнтеролога, кардиолога, невропатолога, психиатра.
Лечение
Выбирая схему консервативного, оперативного и комбинированного лечения, учитывают тип образования, его размеры и особенности роста. Основной задачей медикаментозной терапии является воздействие на причины, вызвавшие заболевание, и отдельные звенья патогенеза, а также уменьшение или устранение клинической симптоматики. С этой целью пациентке назначают:
- Гормональные препараты. Гормонотерапия показана только при тех формах неоплазий, которые сочетаются с изменениями гормонального фона (повышенным содержанием эстрогенов, ФСГ и ЛГ, избытком или недостатком прогестинов, гипоэстрогенемией, гиперпролактинемией). На основании данных о типе опухоли применяют эстрогены, прогестеронсодержащие средства, селективные модуляторы рецепторов эстрогенов, антипролактины, ингибиторы гонадотропных гормонов гипофиза. Коррекция гормонального фона более эффективна при лечении объемных образований эпителиального происхождения.
- Негормональные средства. Для снятия выраженного болевого синдрома в постовуляторном периоде рекомендованы нестероидные противовоспалительные средства, седативные препараты (обычно растительного происхождения), небольшие дозы мочегонных (при сочетании болей с отеком молочной железы). Эффективна витаминотерапия (особенно витамины A и Е с антиоксидантным эффектом), препараты селена, блокирующие рост опухолевых клеток в фазе G2 и ингибирующие ряд генов. Чтобы улучшить метаболизм стероидов в печени, используют гепатопротекторы.
В ряде случаев назначению базисной негормональной и гормональной терапии предшествует проведение операции. Благодаря использованию современных методов диагностики показания для хирургического лечения существенно ограничены, большинству пациенток показано динамическое наблюдение. Удалению, как правило, подлежат фиброаденомы, листовидные опухоли, протоковые папилломы, узелковые образования при очаговой пролиферативной мастопатии, крупные (от 20 мм) кисты с пролиферацией. С учетом гистологической структуры, размеров и локализации выполняют энуклеацию опухоли, удаление кожного образования либо секторальную резекцию груди с последующим гистологическим исследованием тканей. При некоторых формах протоковой папилломы возможно селективное выделение протока, окружающие структуры субареолярной зоны сохраняются, что особенно важно для пациенток молодого возраста. Кисты могут подвергаться склерозированию.
Существенную роль в комплексном лечении доброкачественных образований груди играет коррекция диеты и образа жизни. При выявлении опухоли в молочной железе рекомендован отказ от курения и употребления спиртных напитков, достаточный ночной сон (не меньше 8 часов), двигательная активность, исключение стрессовых ситуаций. В рационе нужно ограничить количество жирного мяса и копченостей, влияющих на обмен стероидных гормонов, а также солений, шоколада, какао, крепкого чая, кофе, колы, задерживающих жидкость и способствующих синтезу соединительнотканных волокон. Диету следует дополнить фруктами (в частности цитрусовыми), овощами (особенно богатыми каротином), злаками, продуктами, богатыми клетчаткой. За день необходимо выпивать до 1,5-2 литров чистой воды.
Прогноз и профилактика
При адекватном, своевременно начатом лечении прогноз благоприятный. Назначение базисной терапии позволяет устранить или уменьшить клиническую симптоматику и улучшить качество жизни пациентки. Риск послеоперационных рецидивов большинства опухолей (кроме листовидной) минимален. Первичная профилактика направлена на нормализацию образа жизни и сексуальной активности, планирование деторождения, отказ от абортов, обоснованное назначение гормональных средств, грамотный подбор бюстгальтеров. Вторичная профилактика предполагает самообследование молочных желез и регулярные осмотры у гинеколога, а после 35 лет — у маммолога с проведением УЗИ груди или маммографии.
Источник
Лечение молочной железы
Доброкачественная опухоль
Доброкачественные опухоли в молочной железе — это фиброаденома, киста, папиллома протока молочной железы, ФАМ или фиброаденомомоз, он же ФКБ или фиброзно-кистозная болезнь.
Все они не являются раком молочной железы и в него не перерождаются.
Опухоль молочной железы
Факты перерождения доброкачественной опухоли в рак описаны только для атипической протоковой гиперплазии и для доброкачественных процессов с пролиферацией и дисплазией. Все эти состояния невозможно определить при осмотре, по УЗИ, маммографии или других неинвазивных тестах. Их может обнаружить только биопсия и рассмотрение под микроскопом того образования, которое нашли при указанных выше неинвазивных методах диагностики.
Даже обнаружение атипической гиперплазии, дисплазии или пролиферации не гарантирует обязательное развитие рака молочной железы: эти состояния лишь увеличивают риски максимум в 4 раза. У большинства же женщин эти состояния никогда не реализуются в рак.
Не каждая обнаруженная в груди опухоль обязательно злокачественная или ей станет!
Фиброзно-кистозная мастопатия чем опасна
Мастопатия всегда характеризуется формированием и кист и фиброза. Когда этот процесс уравновешен — поровну и того и другого, и распространён он по всей железе — тогда говорят о фиброзно-кистозной, диффузной или смешанной мастопатии.
Фиброзная мастопатия
Фиброзная мастопатия характеризуется преобладанием фиброзного компонента над кистозным в процессе развития фиброзного-кистозной мастопатии.
Повышенное образование соединительной ткани на месте бывшей пролиферации делает грудь постепенно более плотной и болезненной. Её становится сложно оценить при маммографии и даже уложить в маммограф (из-за болей).
Таким пациенткам для диагностики и скрининга больше подходит CESM и МРТ.
Узловая мастопатия
Иногда при фиброзно-кистозной мастопатии в ткани молочной железы образуются выделяющиеся более плотные узлы — чаще в верхне-наружных квадрантах (где изначально больше железистой ткани). Они нередко выглядят подозрительно в плане онкологии при осмотре и на маммограммах и требуют МРТ (или CESM) и биопсии — для окончательной диагностики.
Мастопатия уплотнение
Нередко таким пациенткам предлагается даже операция — секторальная резекция при локализованном фиброаденомотозе — как подозрении на рак. Операция может сочетаться с подтяжкой, уменьшением или увеличением груди имплантами.
Кистозная мастопатия
Кистозная мастопатия характеризуется преобладанием процесса формирования кист над фиброзом в процессе развития фиброзно-кистозной мастопатии.
Эти кисты всегда множественные. Сначала они мелкие, но со временем могут сливаться, достигая больших размеров. При напряжении и болезненности крупных кист облегчение приносит их пункция.
При рецидивировании кист — предлагается их удаление, что может сочетаться с подтяжкой, уменьшением или увеличением молочных желёз имплантами.
Симптомы мастопатии
Боль — основной симптом мастопатии.
Соединительная ткань способна набухать — держать в себе жидкость (как белые плёнки на мясе, опущенном в воду). Полностью аналогично — избыточно образованная соединительная ткань в молочных железах при мастопатии — набухает при избытке жидкости в организме. Отёкшие ткани механически воздействуют на нервные окончания в ткани молочных желёз, вызывая боль.
Такое бывает физиологически во II фазе цикла — когда прогестины (гормоны яичников) способствуют задержке жидкости в организме (в норме). Поэтому и боли в молочных железах при мастопатии тоже возникают перед менструацией.
Помимо боли при мастопатии женщины находят у себя нечёткие уплотнения в молочных железах, как правило — болезненные и в период предменструального напряжения. УЗИ, маммография и МРТ как правило ничего не показывают, или находят множественные кисты.
Лечение мастопатии
В лечении мастопатии необходимо влиять на причины её возникновения: стабилизировать менструальный цикл, лечить патологию щитовидной железы и обмена веществ, исключать из рациона «неполезные» продукты. Зачастую это связано с изменением образа жизни и устоявшихся привычек, режима сна и питания, беременности и кормления грудью.
Как лечить мастопатию
Без нормализации вышеуказанных опций лечение мастопатии будет направлено:
на уменьшение болевых ощущений (обезболивание и уменьшение отёка за счёт мочегонных сборов при ограничении Na+), уменьшении восприятия пациентом своей болезни (седативные препараты), плацебо (отвлекающие назначения с недоказанной эффективностью).
Про лечение онкологии груди (рака) смотрите здесь.
Маммологи-онкологи нашего Университетского Маммологического Центра выполняют все виды операций при доброкачественных опухолях молочной железы: фиброаденоме, кисте, цистаденопапилломе (папиллома протока), гинекомастии и пр.
Наш Центр — одно из немногих учреждений города, в котором удалить опухоль из груди (фиброаденому, кисту, папиллому, гинекомастию) можно по полису ОМС, ДМС или платно.
Удаление доброкачественной опухоли груди можно выполнить из различных разрезов: над опухолью, по границе тёмной части соска (ареолы), по границе молочной железы (ближе к подмышке), по складке под молочной железой. Выбор — за пациенткой.
Некоторые женщины перед операций волнуются, что после операции у них будет дефицит ткани молочной железы в месте удаления опухоли. Мы всегда применяем технику перемещения ткани молочной железы, чтобы равномерно заполнить дефицит ткани. Если же этого будет недостаточно — у нас в арсенале есть метод липофиллинга, позволяющий восполнить дефицит объёма.
При обнаружении у себя какой-либо опухоли, уплотнения или шишки у каждой женщины возникает абсолютно адекватный вопрос: «А не рак ли это?».
Сначала выполните простой тест перед зеркалом: поднимите вверх руки.


Если при поднятых руках в месте опухоли появляется втяжение или площадка кожи (как на первом и третьем снимках), если сосок при поднятых руках втягивается внутрь железы (как на втором снимке) или искривляется в сторону опухоли (как на третьем фото) — поспешите пройти обследования ПО ЭТОМУ АЛГОРИТМУ и обратитесь к онкологу-маммологу.
Следующим этапом попробуйте сдавить ткань молочной железы сборов от опухоли как на фото:



Если над опухолью появилось втяжение кожи — тоже поспешите пройти обследования ПО ЭТОМУ АЛГОРИТМУ и обратитесь к онкологу-маммологу.
Если вы не обнаружили ничего подобного (как на снимках выше) — выдохните и расслабьтесь: скорее всего у Вас нет рака молочной железы.
Даже если вы перед сдавите свой сосок и выдавите из его протоков кровь, как на фото ниже — скорее всего это будет доброкачественный процесс — папиллома протока, а не рак молочной железы.

Шишка в груди
Шишка в груди — не медицинский термин. Тем не менее, если Вы её обнаружили — сделайте УЗИ молочных желёз с акцентом на ней: чтобы на неё поставили датчик аппарата, сфотографировали и описали увиденное. Затем в спокойной обстановке сравните это фото с возможными вариантами — как на УЗИ выглядит та или иная патология.
Шишка железы
Если Вам более 35 лет, или перед зеркалом вы обнаружили площадку или втяжение кожи над опухолью как на фото выше — выполните маммографию.
Даже если при УЗИ и маммографии у Вас не обнаружили подозрения на злокачественную опухоль — посетите оперирующего онколога-маммолога или как минимум — сделайте биопсию обнаруженной опухоли.
Опухоль груди
Если при биопсии доброкачественной опухоли молочной железы выявлена пролифирация или атипия — это всего лишь настораживающий фактор: при этом процессе риск рака выше, чем без него (максимум в 4 раза).
Без пролиферации и атипической гиперплазии при всех доброкачественных опухолях молочной железы — папилломе, фиброаденоме, кисте, ФАМ или ФКМ — риск рака не выше, чем у всех других женщин.
- Операции при фиброаденоме
- Лечение кист молочных желез
- Папиллома молочной железы
- Операции при гинекомастии
- Пластические операции при доброкачественных заболеваниях груди
- Мастит — воспаление молочной железы
Мастопатия
В международной классификации болезней (МКБ) мастопатия кодируется как N60.1 и относится к доброкачественной дисплазии молочной железы.
Это означает, что мастопатия не является предком и не увеличивает риски по его возникновению.
Всемирная Организация Здравоохранения (ВОЗ, 1984г.) в Гистологической классификации опухолей (оценивает процесс под микроскопом) определяет мастопатию как дисгормональный гиперпластический процесс в молочной железе или фиброзно-кистозная болезнь (ФКБ), характеризующийся пролиферативными и регрессивными изменениями в ткани молочной железы с ненормальным соотношением эпителиального и соединительнотканного компонентов.
ФАМ
ФАМ расшифровывается как фиброаденомотоз. ФАМ молочных желёз — абсолютно то же самое, что и мастопатия.
Диффузный ФАМ
NB! Эту аббревиатуру очень часто ставят после любых обследований молочной железы (УЗИ, маммография, осмотр). Связано это с тем, что в бюджетных поликлиниках если врач при осмотре не найдёт никакой патологии и не выставит хоть какой-нибудь диагноз — этот случай консультации и осмотра страховая компания учреждению не оплачивает. Поэтому существует негласное указание врачам «ставить хоть что-нибудь». Оно так и реализуется. Написать «Вариант нормы» или «Патологии не выявлено» — нельзя!
В частных центрах в большинстве случаев существует ненавязчивая рекомендация способствовать повторным явкам пациентов и их дополнительным обследованиям. Поэтому там тоже «находят» ФАМ, ФКМ или мастопатию при простом профилактическом осмотре без жалоб пациента — для возможности назначить «контрольное» обследование, осмотр или даже лечение БАДами (которые нередко тут же и продают) с повторной «явкой через 3-4 месяца».
ФКМ
ФКМ расшифровывается как фибрознокистозная мастопатия. Этот термин — одно из названий мастопатии.
Причины мастопатии
ВОЗ считает причиной мастопатии или фиброаденомотоза дисгормональные изменения, которые могут возникать при:
- нарушении синтеза гормонов при нестабильном менструальном цикле
- при проблемах со щитовидной железой
- при нарушении обмена веществ с избытком массы тела (жировая ткань сама синтезирует эстрогены — гормоны яичников I-й фазы цикла).
- поздние роды и небольшая продолжительность кормления грудью.
ВОЗ не рассматривает варианты дисгормональных изменений вследствие употребления в пищу дешёвых продуктов с гормонами — мясо бройлеров, животных и рыбы, получавших гормональные стимуляторы роста; тканей животных с высоким содержанием эндогенных гормонов — вымя, жировая ткань, матка, яичники, молоки — которые не выбрасываются, а перерабатываются и используются для изготовления дешёвых полуфабрикатов. Ряд растительных продуктов содержит вещества не являющиеся в действительности гормонами, но которые наш организм воспринимает как гормоны — хмель в пиве, соя, составные пальмового масла.
При регулярном употреблении их в пищу они тоже способны вызывать дисгормональные изменения и провоцировать не только мастопатию.
В норме в молочной железе осуществляется пассаж секрета: гормоны желтого тела — II фазы цикла инициируют пролиферацию клеток долек молочной железы (которые секретируют молоко при кормлении) — как подготовка к возможной беременности — без беременности наступает их регресс. Клетки долек гибнут и продукты их гибели движутся по протокам в сторону соска, где в синусах всасывается то, что от них осталось.
При мастопатии за счёт дисгормональных изменений процесс пролиферации в дольках более выражен. В результате больше возникает и продуктов регресса этих клеток, который формирует скопления (кисты). Выраженный регресс способствует асептическому воспалению и формированию соединительной ткани. При дефиците витаминов А, Е и Д на месте регресса образуется грубая рубцовая ткань, нарушающая движение секрета и усугубляющая проблему при следующих циклах.
Беременность и кормление грудью — способствует нормализации состояния молочных желёз, тогда как аборты провоцируют нефизиологичную гормональную встряску ткани молочной железы.
Синтез всех гормонов происходит преимущественно ночью с 23:00 до 3:00 при условии, что человек в это время уже спит. Для нормального этого процесса спать необходимо укладываться после 22:00. Считается, что на этот процесс негативно влияет и избыточное освещение. Ночью, во сне происходит восстановление всех поломок, происшедших с организмом за день. Недосыпание, световое загрязнение искусственным освещением — нарушают естественный процесс синтеза гормонов и восстановления организма, провоцирует болезни.
Также избыточное содержание Na+ тоже способствует задержке жидкости в организме. Каждый ион натрия способен удерживать до 4 молекул воды. Ионы натрия входят в состав натрия глутамата (усилителя вкуса — пищевой добавке для дешёвой еды) и соли (NaCl), которая в избытке содержится в полуфабрикатах, соусах и приправах.
Признаки мастопатии
Все указанные абзацем выше проблемы ВОЗ считает причиной мастопатии — когда под воздействием этих гормональных изменений в молочной железе происходит стимуляция железистой ткани (пролифирация), а после прекращения стимуляции — избыточно пролиферирующие ткани гибнут с образованием кист, после чего — образованием рубцовой ткани. В итоге в груди появляются множественные кисты, а соединительная ткань обеспечивает фиброз.
Всё это приводит к повышению плотности молочных желёз и возникновению болей — сначала перед менструацией, а при нестабильном цикле — может и не зависеть от него.
Боли при мастопатии никогда не бывают односторонние и точно локализованные: болит вся грудь, справа и слева, может где-то чуть сильнее (например, в верхненаружных квадрантах — где больше железистой ткани), но ВСЯ! Она беспокоит лёжа и стоя, не меняясь от положения тела.
Если признаки мастопатии появились или усилились на фоне приёма гормональных препаратов (контрацептивы) — значит они подобраны неправильно — согласуйте их приём с гинекологом.
Лечиться при этом параллельно у маммолога — абсурдно.
Если боль имеет локальный характер — с одной стороны и можно точно показать её место, а в этом месте не определяется никаких уплотнений — скорее всего она связана с межрёберной невралгией из-за гиподинамии и проблем с грудным отделом позвоночника. Такая боль будет проходить в зависимости от положения тела (наклоны вправо-влево, прогнуться, лечь-встать) и неопытные специалисты и пациенты часто путают её с мастопатией. По результатам обследований груди (маммография, УЗИ) при ней тоже ничего не находят.
Сочетание пластических операций и удаления доброкачественной опухоли
В нашем центре мы можем предложить нашим пациенткам совмещение операции по удалению доброкачественных опухолей молочной железы с пластической операцией на груди: увеличение её имплантами, мастопексия (подтяжка груди) или мамморедукция (уменьшение молочных желёз).
ФАМ (фиброаденомотоз) или ФКМ (фиброзно-кистозная мастопатия)
ФАМ расшифровывается как фиброаденомотоз. Это то же самое, что и ФКМ — фиброзно-кистозная мастопатия. Этим термином называется паталогический процесс в молочной железе (груди), характеризующийся появлением кист и фиброзной ткани. Больше кист — кистозный ФАМ или ФКМ, больше фиброзной ткани — фиброзный ФАМ или ФКМ.
Если процесс равномерно затрагивает всю ткань железы — диффузная форма. Если процесс локальный — очаговый ФАМ или локальный. Локальный фиброзный ФАМ нередко принимают за рак. Подозрения исключается по МРТ и биопсии, либо операцией по удалению подозрительной опухоли.
Очень часто диагноз ФАМ ставится не по причине наличия патологии, а для того, чтобы на приёме в бюджетной поликлинике надлежащим образом заполнить документы на пришедшего пациента: если в карточке написать, что «патологии не выявлено» — страховая компания не оплатит явку в поликлинику.
Наиболее частая причина ФАМ — изменения гормонального фона (подробнее смотрите ЗДЕСЬ).
Приводит ли ФАМ к раку молочной железы
Непосредственно сам ФАМ не приводит к раку молочной железы, но в плотной молочной железе (на фоне кист и очагов фиброза) очень просто пропустить опухоль на ранней стадии, особенно когда пациентка сама говорит, что «этот ФАМ у неё давно» (притупляя тем самым бдительность врача).
При выраженном фиброаденомотозе маммография и УЗИ тоже не сразу выявляют опухоль: плотная ткань молочной железы не позволяет заметить проблему на ранней стадии. Оптимальным методом диагностики является МРТ.
Фиброаденома, папиллома протока, киста с разрастаниями внутри — не являются фиброаденомотозом. Это — доброкачественные опухоли молочной железы.
Подробности о их лечении смотрите на страницах по ссылкам ниже:
- Фиброаденома молочной железы
- Киста молочной железы
- Цистаденопапиллома (папиллома протока) молочной железы
- Гинекомастия
- Пластические операции при доброкачественных заболеваниях груди
- Консультация маммолога
- Мастит — воспаление молочной железы
Специалисты Университетского Маммологического Центра регулярно повышают свой профессиональный уровень, посещают отечественные и зарубежные конференции, чтобы быть в курсе всех современных тенденций в онкологии и пластической хирургии.
Автор: Чиж Игорь Александрович
заведующий, кмн, онколог высшей квалификационной категории,
хирург высшей квалификационной категории, пластический хирург
Начните своё лечение прямо сейчас:
запишитесь на консультацию по телефону: 8 (812) 939-18-00 или через форму на сайте
Источник