Люмбоишалгия
Содержание статьи
Люмбоишалгия это термин обозначающий боль в пояснице с иррадиацией в ягодицу, в ногу, по задней поверхности ноги. Боль может сопровождаться онемением и покалыванием в зоне иннервации седалищного нерва. Термин люмбоишалгия (синоним пояснично-крестцовый радикулит) обозначает только болевой синдром и не является диагнозом.
Для люмбоишалгии характерны один или несколько симптомов:
- Постоянные боли только ягодице или бедре с одной стороны (реже в обеих ногах)
- Боль усиливается при сидении
- Жжение или покалывание, распространяющееся вниз по ноге
- Слабость, онемение или нарушение движений в ноге
- Постоянная боль на одной стороне
- Острая боль, которая может затруднять вставание или ходьбу
Болевой синдром при люмбаишалгии может быть различной интенсивности в зависимости от основного заболевания, которое привело к развитию люмбоишалгии. Симптоматика при люмбоишалгии обусловлена раздражением седалищного нерва.
Седалищный нерв является самым крупным нервом в туловище и состоит из отдельных нервных корешков, которые начинаются в поясничном отделе позвоночника (на уровне L3) и в совокупности образуют «седалищный нерв». Cедалищный нерв проходит от поясничного отдела позвоночника к ноге. Части седалищного нерва, затем разветвляются в каждой ноге и иннервируют определенные части ноги — ягодицы, бедра, икры, стопы, пальцы ног.
Симптомы люмбоишалгии (пояснично-крестцового радикулита) такие как боль, в ноге, онемение, покалывание, слабость могут различаться в зависимости от того, где произошла компрессия нерва.
Заболеваемость люмбоишалгией (пояснично-крестцовым радикулитом) увеличивается в среднем возрасте. Люмбоишалгия редко встречается в возрасте до 20 лет, наиболее вероятны такие болевые синдромы в возрасте40- 50 лет, а в старшей возрастной группе вероятность люмбоишалгии снижается.
Часто, конкретные события или травмы не вызывают воспаление седалищного нерва, но со временем повреждения приводят к развитию ишалгии. У подавляющего пациентов консервативное лечение может быть достаточно эффективно, и болевой синдром значительно уменьшается в течение нескольких недель, но у определенного количества пациентов болевой синдром может оказаться стойким.
Причины
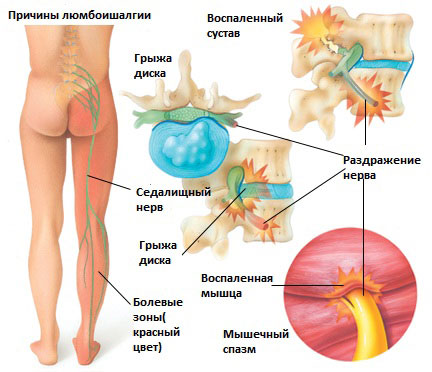
Существует 6 наиболее распространенных причин люмбоишалгии:
Грыжа межпозвоночного диска в поясничном отделе позвоночника.
Грыжа межпозвоночного диска возникает, когда мягкое внутреннее ядро диска (пульпозное ядро) выпячивается через фиброзное внешнее кольцо что приводит к воздействию на близлежащие нервные корешки.
Остеохондроз
Дегенеративные изменения в межпозвонковых дисках это естественный инволюционный процесс, который происходит по мере старения организма. Дегенеративные изменения в дисках могут приводить к раздражению корешков и развитию болевого синдрома.
Спондилолистез
Это состояние возникает при повреждении дужек позвонка (спондилолиз) в результате чего происходит сползание одного позвонка по отношению к другому. Смещение позвонка вызывает повреждение и смещение межпозвонкового диска, что вкупе может приводить к раздражению нервных корешков и раздражению седалищного нерва.
Стеноз позвоночного канала поясничного отдела позвоночника
Это состояние обычно вызывает воспаление седалищного нерва вследствие сужения спинномозгового канала. Стеноз позвоночного канала в поясничном отделе, чаще всего, связан с естественными инволюционными изменениями в позвоночнике и встречается у пациентов старше 60 лет. Состояние обычно возникает в результате сочетания одного или более из следующих факторов: увеличение фасеточных суставов за счет костных разрастаний, разрастание мягких тканей (связочный аппарат), и выпячивания диска (грыжи диска).
Синдром грушевидной мышцы
Раздражение седалищного нерва может происходить в области прохождения в ягодице под грушевидной мышцей. При наличии спазма грушевидной мышцы или других изменений в этой мышце возможно воздействие на седалищный нерв с развитием болевого синдрома. И хотя это синдром является самостоятельным заболеванием, болевые проявления в ноге могут быть схожими с люмбоишалгией.
Дисфункция крестцово-подвздошного сустава
Раздражение крестцово-подвздошного сустава также может вызвать раздражение L5 корешка, который выходит в верхней части крестцово-подвздошного сустава и при наличии проблем в этом суставе может возникать воспаление седалищного нерва и появление болей. Боль в ноге может быть аналогичной таковой, какая бывает при люмбоишалгии (пояснично-крестцовом радикулите).
Другие причины люмбоишалгии
Ряд других состояний и заболеваний могут вызвать воспаление седалищного нерва, в том числе:
- Беременность. Изменения в организме, которые происходят в организме во время беременности, в том числе вес, смещение центра тяжести и гормональные изменения, могут вызвать воспаление седалищного нерва во время беременности.
- Наличие рубцовой ткани. Если рубцовая ткань сдавливает нервные корешки, это может вызвать раздражение седалищного нерва
- Растяжение мышц. В некоторых случаях воспаление, связанное с растяжением мышц может оказать давление на нервные корешки и вызывать воспаление седалищного нерва.
- Опухоли позвоночника. Опухоль в позвоночнике ( чаще всего метастатического генеза) может оказывать компрессионное воздействие на седалищный нерв.
- Инфекции. Инфекции достаточно редко возникают в позвоночнике, но также могут быть причиной воздействия на корешки с развитием воспаления седалищного нерва.
Симптомы
Как правило, при люмбоишалгии симптоматика бывает на одной стороне, и боль начинается от поясницы и проходит вниз по задней поверхности бедра вниз к стопе.
- Боль в пояснице обычно менее интенсивная, чем в ноге.
- Боль, как правило, с одной стороны поясницы с иррадиацией в ягодицу или бедра по ходу седалищного нерва — по задней поверхности бедра голени и стопы.
- Боль уменьшается при положении пациента лежа и при ходьбе и усиливается в положении стоя или сидя.
- Боль носит острый жгучий характер.
- Некоторые пациенты могут описывать ощущение покалывания, онемения или слабости в ноге.
- Слабость или онемение при перемещении ноги.
- Сильная или стреляющая боль в ноге, которая может приводить к затруднениям при стоянии или ходьбе.
- В зависимости от локализации воздействия на седалищный нерв боли могут быть и в стопе и пальцах стопы.
Симптомы при люмбоишалгии зависят от того, где произошла компрессия корешка.
Например:
- L4 корешок — симптомы обычно будут проявляться на бедре. Пациенты могут чувствовать слабость при выпрямлении ноги и, возможно, снижение коленного рефлекса.
- L5 корешок – симптомы могут проявляться в большом пальце стопы и лодыжке. Пациенты могут чувствовать боль или онемение в верхней части стопы ( между большим и вторым пальцем стопы).
- S1 корешок – симптомы могут проявляться на внешней части стопы с иррадиацией в пальцы стопы и мизинец. Пациенты могут испытывать слабость при подъеме стопы или попытке встать на цыпочки .Может быть также снижение рефлексов на лодыжке.
При компрессии нескольких корешков возможно комбинация симптомов.
Существует ряд симптомов, которые заслуживают особого внимания, так как требуют экстренной медицинской помощи, иногда вплоть до хирургического вмешательства. Эти симптомы следующие:
- Симптомы, которые продолжают прогрессировать, а не уменьшаться, что может свидетельствовать о возможном повреждение нервов, особенно при наличии прогрессировании неврологической симптоматики (например, появление слабости в ноге).
- Симптомы люмбоишалгии есть в обеих ногах и есть признаки нарушения функции кишечника или мочевого пузыря, что может быть признаком синдрома конского хвоста. При синдроме конского хвоста показано экстренное хирургическое вмешательство.
При наличии таких симптомов необходимо срочно обратиться за медицинской помощью
Лечение
В большинстве случаев консервативное лечение люмбоишалгии достаточно эффективно. Диапазон лечебных методов люмбоишалгии широкий и направлен на уменьшение компрессии нервных корешков и уменьшение болевых проявлений. Наиболее эффективно применение комплексного похода к лечению люмбоишалгии и применение комбинации различных методик лечения (физиотерапия, массаж, мануальная терапия, медикаментозное лечение, иглотерапия и ЛФК).
Медикаментозное лечение. Применение противовоспалительных препаратов (ибупрофен, напроксен, вольтарен), ингибиторов ЦОГ-2 (целебрекс) может уменьшить воспаление, что приводит к уменьшению болевого синдрома.
Эпидуральные инъекции. При наличии сильной боли может быть проведена эпидуральная инъекция стероидов. Введение стероидов эпидурально отличается от перорального приема стероидов тем, что препараты вводятся непосредственно в болезненную область вокруг седалищного нерва, что позволяет быстро уменьшить воспаление и снять болевой синдром. Эффект от такой процедуры, как правило, временный, но помогает снять выраженный болевой синдром достаточно быстро.
Мануальная терапия
Современные мягкие техники мануальной терапии позволяют восстановить мобильность двигательных сегментов позвоночника, снять мышечные блоки, улучшить подвижность фасеточных суставов и подчас позволяют значительно уменьшить компрессию нервных волокон.
Иглорефлексотерапия также помогает уменьшить болевые проявления и позволяет восстановить проводимость по нервным волокнам.
Массаж
Лечебные методы массажа позволяют улучшить микроциркуляцию, снять мышечный спазм, а также увеличивают выработку организмом эндорфинов.
Физиотерапия. Существующие современные методики физиотерапии ( криотерапия лазеротерапия ультразвук электрофорез) позволяют уменьшить воспаление улучшить кровообращение и таким образом снижение болевых проявлений.
ЛФК. Физические упражнения, которые необходимо подключать после уменьшения болевых проявлений, позволяют восстановить мышечный корсет и нормализовать биомеханику позвоночника, улучшить кровообращение в двигательных сегментах. Физические упражнения включают как механотерапию (занятия на тренажерах), так и гимнастику, что позволяет развивать как мышцы, так и укреплять связочной аппарат. Упражнения при люмбоишалгии необходимо подбирать с врачом (инструктором) ЛФК, так как самостоятельные занятия нередко приводят к рецидиву симптоматики.
Хирургическое лечение
Показаниями к оперативному лечению являются следующие факторы:
- Сильная боль в ноге, которая держится в течение более 4 — 6 недель.
- Отсутствие эффекта от консервативного лечения и сохранение или усиление неврологической симптоматики.
- Болевой синдром значительно нарушает качество жизни пациента, способность пациента участвовать в повседневной деятельности
Срочная операция, как правило, необходимо, только если есть прогрессирующая неврологическая симптоматика (нарастающая слабость в ногах или внезапное нарушение функции кишечника или мочевого пузыря).
Источник
Боли в мышцах
Мышечная боль (миалгия) представляет собой тянущие, иногда мучительные или спастические боли в мышцах: термин миалгия состоит из греческих слов Myos мышца и Algos боль. Мышечные боли могут локализоваться как в определенном участке тела, так и иррадиировать или быть диффузными. В принципе боль может возникнуть в любой из более чем 600 мышц в организме.
Мышечные боли (миалгии) встречаются, чаще всего, в области плеч и шеи в спине. Около 75 процентов взрослых в Европе страдают от болей в спине, так или иначе имеющей мышечный генез. Мышцы подразделяются на скелетные и гладкие. Скелетные мышцы включают мышцы, которые обеспечивают движения человека и связывают костные структуры. Довольно часто боль бывает обусловлена не скелетной мускулатурой, а гладкими мышцами (например, проблемы в гладкой мышце сердца могут быть источником болей в грудной клетке). Гладкие мышцы располагаются в стенках полых органов организма, таких как желудок, мочевой пузырь и кровеносные сосуды и играют большую роль в нормальной функции органов. Сердечная мышца, которая образует сердце, отвечает за перекачивание крови по всему телу.
Мышцы реагируют на команды из мозга и нервной системы или других стимулов, например, рефлекторно, когда проводится неврологическое обследование с помощью молоточка. Мышцы сокращаются при стимуляции и расслабляются после сокращения. Мышцы могут стать источником болей из-за различных заболеваний и состояний, в том числе инфекций, травм, аутоиммунных заболеваний, неврологических и мышечных заболеваний, злокачественных опухолей (рака) и даже после приема некоторых лекарств. Мышечные боли могут также задействовать связки, сухожилия и фасции, которые являются мягкими тканями, которые соединяют мышцы, кости и органы.
Человек может почувствовать мышечную боль в определенных мышцах тела, таких как мышцы спины или мышцы ног или боль может быть диффузной во всех мышцах, например при гриппе. У пациента во время приступа стенокардии загрудинная боль обусловлена проблемами в миокарде. Менструальные боли представляют собой боли, обусловленные гладкомышечной мускулатурой матки. Временные скелетные мышечные боли часто появляются вследствие напряжения мышц из-за неловкого движения или чрезмерных нагрузок. Такой тип болей часто затрагивает одну или несколько мышц и, как правило, боль бывает острой и интенсивной. Воздержание от деятельности, вызвавшей боль, отдых, холод местно и противовоспалительные препараты обычно помогают снизить боли, связанные с чрезмерной нагрузкой на мышцы. Мышечные боли могут быть вызваны серьезными заболеваниями, такими как фибромиалгия, инфекции или дерматомиозит.
Мышечные боли могут быть симптомом серьезного заболевания, такого как разрыв мышцы или инфекции. Поэтому, необходимо немедленно обратиться за медицинской помощью, если мышечная боль носит постоянный характер или нарастает.
Не только боль в мышцах, но и любая боль является важным сигналом для организма. Различные стимулы могут вызвать боль, например, нагревание или охлаждение, давление или удар, а также электрическая стимуляция и химические вещества. Так называемые болевые рецепторы отвечают за передачу этих стимулирующих ощущений. Болевые рецепторы -это свободные нервные окончания, которые располагаются как на поверхности в коже, так и в глубине — в мышцах, сухожилиях и связках, а также в различных органах. При стимуляции болевых рецепторов сигнал от них уходит в центральную нервную систему, где проходит анализ сигнала, и возникает ответная защитная реакция, которая направлена на предотвращения дальнейшего повреждения.
Симптомы
Боли в мышцах могут возникнуть наряду с другими симптомами, которые варьируют в зависимости от основного заболевания. Например, мышечные боли, которые обусловлены травмой, могут сопровождаться синяками и отеками в области травмы. Дополнительные симптомы, которые могут сопровождать мышечную боль включают в себя:
- Депрессию
- Понос
- Симптомы острого респираторного заболевания (лихорадка, озноб, боль в горле, усталость, головная боль, кашель)
- Нарушение концентрации внимания
- Потеря аппетита
- Мышечные судороги
- Онемение, покалывание или жжение (так называемые парестезии)
- Проблемы при ходьбе
- Нарушения сна
- Припухлость в месте повреждения
- Резкая потеря веса
- Рвота
Серьезные симптомы, которые могут указывать на опасное для жизни состояние
В некоторых случаях, мышечная боль может возникать в ассоциации с другими симптомами, которые могут указывать на серьезные или опасные для жизни состояния, такие как сердечный приступ (инфаркт) или менингит. Необходимо срочно обратиться к врачу, если, есть какие-либо из этих симптомов:
- Изменения сознания или внимания, такие как потеря сознания или резкое нарушение памяти
- Изменения в психическом состоянии, например нарушение восприятия окружающего
- Боль в груди с иррадиацией в руку, плечо, шею или челюсть
- Затрудненное дыхание, одышка
- Неспособность двигаться в любой части тела
- Нарушение (потеря) зрения
- Отсутствие мочи
- Прогрессирующая слабость и онемение
- Судорожный припадок
- Ригидность затылочных мышц с высокой температурой
Причина болей
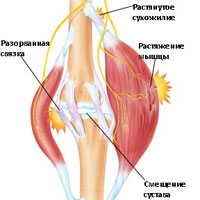
Скелетная мышечная боль, чаще всего, вызвана прямой травмой или травмой в результате растяжения мышц или надрыва мышц. Мышечное напряжение возникает в том случае, когда происходит повреждение нескольких мышечных волокон, в то время как при разрыве мышцы, происходит разрыв большого количества мышечных волокон. Разрыв (надрыв) сухожилия также может привести к появлению болей в мышцах. Мышцы и сухожилия имеют способность к регенерации, но при сильном разрыве мышцы или сухожилия требуется уже оперативное восстановление целостности поврежденных структур. Мышечные боли могут быть вызваны судорогами, возникающими вследствие перегрузок или ненормальной нервной импульсации, которая приводит к избыточному сокращению мышц. В некоторых случаях мышечные боли могут быть симптомом серьезных или угрожающих жизни состояний, таких как инфаркт, менингит, или рак.
Травматические причины боли в мышцах
Мышечные боли могут быть связаны с любой травмой, включая:
- Удар тупым предметом
- Растяжение мышц или разрыв
- Чрезмерные или повторяющиеся движения
- Компрессия нерва (вследствие грыжи диска, спинального стеноза)
Нервно-мышечные заболевания и состояния
- Боковой амиотрофический склероз (БАС, болезнь Шарко) — тяжелое нервно-мышечное заболевание, которое вызывает мышечную слабость и приводит к инвалидности
- Травма головного или спинного мозга
- Дерматомиозит (состояние, характеризующееся воспалением мышц и кожной сыпью)
- Болезнь Лайма (воспалительное бактериальное заболевание, передающееся клещами)
- Рассеянный склероз (заболевание, поражающее головной и спинной мозг и вызывающее слабость, нарушение координации, равновесия и другие проблемы)
- Разрушение мышц (рабдомиолиз)
- Мышечные инфекции, такие как абсцесс
- Болезнь Паркинсона (заболевание головного мозга, приводящее к ухудшению движений и нарушению координации)
- Ревматическая полимиалгия (заболевание, характеризующееся мышечной болью и скованностью)
- Полимиозит (воспаление и слабость мышц)
- Инсульт
Другие возможные причины боли в мышцах
Мышечная боль может быть вызвана множеством других заболеваний и состояний, в том числе:
- Рак
- Депрессия
- Фибромиалгия
- Стенокардия или инфаркт миокарда
- Гипотиреоз
- Грипп или другие респираторные заболевания
- Почечная недостаточность
- Электролитные нарушения (нарушения уровня калия или кальция в крови).
- Беременность
- Системная красная волчанка
- Дефицит Витамин В12 или витамина D
Лекарства и вещества, которые могут вызывать боль в мышцах, включают в себя:
- Ингибиторы АПФ (применяются для снижения кровяного давления)
- Кокаин
- Статины (препараты для снижения уровня холестерина)
Вопросы, которые помогают выяснить причину болей в мышцах, включают:
- Есть ли другие симптомы, такие как боль в горле или лихорадка?
- Вы чувствуете боль в одной конкретной области или во всем теле?
- Как долго длится это состояние?
- В каких частях тела локализуются боли?
- Что уменьшает боль или увеличивает боль?
- Какие лекарства принимаются сейчас или принимались недавно
Потенциальные осложнения мышечных болей
Осложнения, связанные с мышечной болью, зависят от основного заболевания или состояния. Например, мышечная боль, связанная с фибромиалгией или дегенеративным заболеванием, может привести к снижению двигательной активности и связанных с этим осложнений. Многие скелетные мышечные боли, тем не менее, хорошо поддаются лечению. Однако если боль в мышцах длительная и связана с системным заболеванием, то это может привести к следующим осложнениям, включая такие как:
- Хроническая боль
- Неподвижность и связанные с ним осложнения (такие как пролежни и тромбообразование)
- Стойкая боль, резистентная к лечению
- Атрофия мышц
- Контрактура мышц
- Стойкое повреждение мышц или нервов (чаще всего из-за компрессии нерва), включая паралич.
- Снижение качества жизни
Диагностика
Диагностика мышечной боли (миалгии), прежде всего, основана на истории заболевания и симптоматике. Большинство болей мышц связаны с напряжением мышц (например, вследствие неправильной позы или малоподвижного образа жизни) или травмами (например, растяжения, ушибы или болезненность мышц при занятиях спортом). Инструментальные методы исследования, такие как УЗИ или рентген, КТ, МРТ, помогают подтвердить, или дифференцировать причину болей в мышцах.
История болезни (анамнез).
Врача будет интересовать тип болей, локализация болей и интенсивность мышечных болей. Эта информация может быть ключевой для выяснения причин болей в ногах. Очень важна информация о наличии травм мышц, наличие синяков, факторов, которые приводят к усилению или снижению болей в мышцах или же боли носят стойкий характер, например при грыже диска, время появление болей (днем или ночью).
Осмотр. Осмотр врача позволяет определить наличие болевых участков, наличие участков изменения цвета кожи, объем движений в мышцах или суставах, мышечную силу, наличие локальной болезненности в области сухожилий или определение триггерных точек (например, при фибромиалгии). Кроме того, важное значение имеет рефлекторная активность, чувствительность и другие неврологические тесты, что позволяет обнаружить наличие неврологических нарушений. Время появления болей в мышцах также актуально, как, например, при остеопорозе или болезни Бехтерева. Злоупотребление алкоголем или наркотиками может быть возможной причиной болей в мышцах и информация об этом имеет значение для выяснения причин болей в мышцах. Некоторые медикаменты также могут иметь побочное действие боли в мышцах.
Лабораторные методы исследования.
Анализы крови позволяют определить наличие воспалительного процесса или инфекций, аутоиммунных процессов; биохимические анализы позволяют определить нарушения функций внутренних органов (например, печени или почек).
Ультразвуковое исследование (УЗИ). Этот метод исследования позволяет визуализировать наличие воспаления мышц (миозит), разрывы мышц, сухожилий.
Такие методы исследования, как КТ или МРТ необходимы для визуализации проблем в глубоких мышцах, где УЗИ исследование малоинформативно или же при необходимости визуализации неврологических состояний или травматических повреждений. Электрофизиологические методы исследования (ЭМГ или ЭНМГ) позволяют определить наличие воспалительных или дегенеративных заболеваний мышц или нарушение проводимости по нервам вследствие компрессии нервных корешков или других неврологических заболеваний.
Биопсия мышц, как правило, применяется в качестве последнего шага для диагностики мышечных заболеваний, и только в том случае, если есть четкие признаки таких заболеваний.
Лечение

Лечение мышечной боли зависит от причины появления этого симптома. Поэтому, самым важным фактором, определяющим тактику лечения, является постановка точного диагноза. Например, если боли в мышцах обусловлены приемом определенных препаратов, то в таких случаях бывает достаточно прекратить прием этих лекарств или заменить их на другие медикаменты. Медикаментозное лечение при болях в мышцах может включать как препараты НПВС или анальгетики, так и даже опиаты.
Острая боль в мышцах
При острых мышечных болях, возникших после травмы, необходимо обеспечение покоя и разгрузка, в некоторых случаях иммобилизация. Кроме того, хороший эффект в таких случаях дает местное охлаждение с помощью льда, обернутого в полотенце, что позволяет уменьшить отек, воспаление, боль. Кроме того, необходимо прекратить нагрузки, которые привели к мышечной боли. Для лечения мышечных травм требуется достаточно много времени, так как раннее восстановление обычных нагрузок может привести к хронизации болевого синдрома и избыточному рубцеванию мышечной ткани, а в тяжелых случаях к развитию оссифицирующего миозита.
Хронические боли в мышцах
Лечение хронических болей может включать в себя применение тепловых процедур, а также других методов лечения, таких как:
- Иглоукалывание и точечный массаж
- Электротерапия (терапия через электричество)
- Электромиостимуляция
- Физиотерапия
- ЛФК
- Мануальная терапия
Систематические упражнения (ЛФК) особенно актуальны, когда причиной хронических болей являются дегенеративные заболевания позвоночника, такие как остеохондроз, спондилез, грыжа диска.
Хирургические методы лечения применяются при тяжелых травматических повреждениях мышц или при наличии компрессии нервных корешков.
Профилактика мышечных болей заключается в следующих правилах: ведение здорового образа жизни, достаточная физическая нагрузка, сбалансированное питание, правильная эргономика рабочего места, исключение злоупотребления алкоголем, курения.
Источник