Метеозависимость при остеохондрозе
Содержание статьи
Боли в спине или шее при обострении патологии суставов не всегда значат, что человек долго ходил или, наоборот, долго находился в одном положении. Случается, что погода влияет на остеохондроз, и перепады температуры вызывают дискомфорт в позвоночнике. Существует множество причин обострения болезни и плохого самочувствия суставов, среди которых метеозависимость, но негативного проявления можно избежать, если придерживаться некоторых правил, и знать симптомы.
Этиология обострения остеохондроза
Остеохондроз — комплекс нарушений суставов, связанных с хрящом. Согласно статистике, этим заболеванием страдает около 80% населения планеты. Патология становится не только причиной проблем со спиной, но и быстрого старения кожи. Бывают случаи обострения заболевания, и причина этому — климат. Связано это явление с сезонным изменением погоды, когда на поврежденный позвоночник влияет атмосферное давление. К другим причинам обострения патологии относятся:
- Массаж. Если был проведен специальный массажный комплекс для похудения или пациент заранее не уточнил, что у него остеохондроз.
- Стресс. В результате этого фактора нарушается питание межпозвонкового диска, что усугубляет течение болезни.
- Алкоголь. Спирт отрицательно влияет на восстановительную функцию организма.
- Менструация. В этот период уровень женского гормона эстрогена очень низкий, а он отвечает за целостность костных тканей.
- Чрезмерная физическая нагрузка. При остеохондрозе нельзя делать резкие наклоны тела, поднимать тяжести и ходить широким шагом.
Вернуться к оглавлению
Как погода влияет на остеохондроз?
В межсезонье часто обостряется заболевание поясничного отдела позвоночника.
Погодные условия могут влиять на остеохондроз, так как у людей с этой болезнью наблюдается метеозависимость. Те, кто имеют проблемы со спиной в шейном отделе, часто страдают от резких перепадов температуры или похолодания. Обычно обострения происходят осенью. У тех, кто страдает остеохондрозом межлопаточной зоны или нижнего грудного отдела, заболевание обостряется зимой или летом, то есть, в сильные периоды холода или жары. Обострение болезни поясничного отдела припадает на осень или весну, во время межсезонья.
Вернуться к оглавлению
Симптомы обострения
Главный признак — боль, которая настигает человека утром после сна. При попытке сменить положение в постели, дискомфорт усиливается, как и во время кашля, чихания, смеха или поднятия головы. Боль бывает стреляющей, тупой или ноющей. Она может появляться постоянно или периодически. В течение дня боли либо уменьшаются, либо вовсе прекращаются. При заболевании шейного отдела возникает дискомфорт при наклонах или поворотах головы в сторону. Дополнительными признаками обострения считаются посторонние шумы в ушах во время движения, и хруст в суставах.
Вернуться к оглавлению
Что делать?
Некоторые простые правила, которые рекомендуется проводить в любую пору года, помогут исключить влияние погоды на обострение:
Нужно следить за тем, чтобы на рабочем месте больной сидел ровно.
- Рекомендуется большую часть времени проводить в теплом помещении, и без кондиционеров. Шею следует укутывать в шарф, на голову нужно надевать шапку и капюшон. Это защитит от холода и сквозняков.
- При болях в висках рекомендуется делать небольшой массаж. Для этого необходимо положить большой и указательный пальцы на височную область, и делать легкие круговые движения от уха к глазу.
- Следить за осанкой, сидеть ровно, во время приема пищи или за работой.
- Спать при остеохондрозе нужно исключительно на ортопедической подушке.
- Находиться на холоде или в сырых помещениях меньше. Избегать пребывания на сырой земле или бетонных конструкциях, особенно в зимнее время.
При шейном остеохондрозе не рекомендуется делать резкие повороты головой. Это создает дополнительную нагрузку на шею и позвонки, и может вызвать дополнительный дискомфорт.
Вернуться к оглавлению
Заключение
Остеохондроз не является проблемой, с которой невозможно жить. В период обострения боль можно ослабить с помощью простых правил. На заболевание может влиять погода, поскольку патология и без того, результат нарушения целостности суставных тканей, и любой перепад давления приводит к шуму в ушах или ужасной боли в отделе, где есть остеохондроз.
Источник
Метеозависимость как диагноз. Какие болезни обостряются при смене погоды
Мучиться от метеозависимости для многих является привычным состоянием. При этом зачастую люди с ним смиряются и лишь горестно ожидают изменений, обещанных синоптиками. Не все задумываются, а какие именно патологии может спровоцировать резкое изменение погодных условий или колебание температур. О том, чего можно ждать от погоды и кому стоит насторожиться особенно, АиФ.ru рассказала врач-терапевт, эндокринолог, кардиолог Татьяна Романенко.
Что страдает от погоды?
По сути, отмечает Татьяна Романенко, от перемены погоды страдают все и всё. На неё реагируют:
- сердце;
- сосуды;
- легкие;
- суставы;
- органы пищеварения;
- сон;
- настроение и работоспособность;
- аппетит.
«Ученые и врачи до сих пор не пришли к общему мнению, почему же наш организм так резко отрицательно реагирует на колебания погоды. Это наша психосоматика, когда мы прислушиваемся к себе, ждем ухудшения состояния? Или это на самом деле метеозависимость, метеоапатия?» — говорит Татьяна Романенко. Много вопросов вызывает и то, почему люди начинают жаловаться на шум в ушах, пульсацию в висках, сердцебиение, у кого-то повышается давление, у кого-то, наоборот, понижается оно, у кого-то ломит суставы, у кого-то обостряются проблему с желудочно-кишечным трактом, кто-то жалуется на сон, а кто-то и вовсе вынужден вызывать скорую помощь.
Скорость смены погоды
«Наш организм реагирует на резкие колебания погоды — повышение или снижение атмосферного давления, температуры воздуха, скорость ветра, влажность и т. д., все влияет на самочувствие, все будет зависеть от того, насколько быстро происходит изменение погоды. Если это происходит медленно и постепенно, как при смене времен года, мы успеваем адаптироваться и приспособиться. А если это случается за короткий промежуток времени, за несколько часов, то, конечно, наши приспособительные механизмы не всегда оказываются состоятельными», — говорит Татьяна Романенко.
Например, если атмосферное давление меняется больше чем на 20 миллиметров ртутного столба за несколько часов, конечно, организм негативно реагирует на такие изменения, отмечает терапевт. «Это может быть связано с работой так называемых барорецепторов, которые есть повсюду. Это чувствительные нервные окончания, которые тонко реагируют на малейшие изменения во внешней и внутренней среде организма. В идеале, когда нужно, наше давление повышается или понижается, регулируется самостоятельно, и мы ничего не замечаем. Но если наш организм изношен нездоровым образом жизни, курением, хроническими заболеваниями, отмечается нарушение эластичности сосудов из-за атеросклероза или иных болезней, возникают сложности в нормальной регуляции», — отмечает Татьяна Романенко.
В такой ситуации организм начинает болезненно реагировать на изменения погодных условий, становится метеозависимым.

Сосуды реагируют
Есть два варианта реакции сосудов на смену погоды. «Первая — по гипотоническому типу, когда давление снижается, начинает беспокоить головокружение, появляются сонливость, апатия, снижение работоспособности. Второй — по гипертоническому типу, когда человек жалуется на сердцебиение, давление повышается, появляется пульсирующая головная боль», — говорит Татьяна Романенко.
Естественно, отмечает терапевт, тут следует принимать какие-то меры. Помимо общих рекомендаций есть и некие нюансы.
«Если давление низкое, соответственно, возникают условия для кислородного голодания, тут следует обеспечить повышенный приток свежего воздуха — частое проветривание, прогулки на свежем воздухе. Это то, что позволит пережить негативные метеовстряски. Умеренная физическая нагрузка также будет способствовать улучшению самочувствия. Физическая нагрузка, сокращение мышц, учащение частоты сердечных сокращений — все это обеспечит приток кислорода к органам-мишеням», — говорит Татьяна Романенко.
Также при понижении давления на фоне смены погоды можно помочь себе с помощью свежезаваренного чая и кофе, иногда врачи советуют использовать фитопрепараты-адаптогены: женьшень, элеутерококк, лимонник, но при условии отсутствия противопоказаний и непереносимости. И, конечно, же, если есть негативные проявления на погоду, необходимо проконсультироваться с врачом.
«Намного серьезнее проблемы, если они развиваются по гипертоническому типу. Потому что повышенное давление может спровоцировать большие сердечно-сосудистые события. При повышении давления усиливается риск сердечно-сосудистых заболеваний, как, например, инфаркт миокарда, острое нарушение мозгового кровообращения», — говорит Татьяна Романенко. Особенно нелегко приходится людям в такой ситуации, у кого отмечаются хронические сердечная и легочная недостаточность.

В группе риска в этом случае находятся:
- люди с хронической обструктивной болезнью легких;
- пациенты с бронхиальной астмой;
- те, у кого есть хронический бронхит.
Также уязвимой категорией называют медики и тех, кто страдает от различных сердечно-сосудистых патологий:
- гипертонической болзени;
- ишемической болезни сердца;
- атеросклероза сосудов головного мозга.
«Это все те люди, которые будут испытывать большой дискомфорт при резком изменении погодных условий», — отмечает Татьяна Романенко.
Терапевт отмечает, что такой категории страдающих от колебаний погоды следует иметь под руками «скоропомощные» препараты. То есть помимо тех лекарственных средств, которые они принимают по назначению врача на постоянной основе, должны быть и те, которые помогут быстро привести себя в норму — снизить давление, улучшить дыхание. Их, говорит терапевт, также надо подбирать индивидуально после консультации с врачом.
Кроме того, нужно быть внимательными к водной нагрузке и рациону. «Категорически не рекомендуется использовать продукты, богатые поваренной солью, ее надо максимально исключить, потому что она будет задерживать жидкость и способствовать повышению давления. Также следует ограничить продукты, содержащие кофеин — чай, кофе и т. д. Людям, страдающим от повышения давления, могут быть назначены травяные чаи, но при условии отсутствия аллергии. Они помогут снизить давление и окажут умеренное седативное воздействие. Хорошим подспорьем станут продукты, богатые калием — яблоки, бананы, сухофрукты. Это позволит стабилизировать нервную систему и хорошо скажется как на сердце, так и почках», — отмечает терапевт.
Имеются противопоказания, необходимо проконсультироваться с врачом
Источник
Метеозависимость: почему ломит кости?
Большинство метеозависимых людей — это женщины и мужчины старше 50 лет. Они привыкли тонко чувствовать все изменения погоды, жалуясь на ломоту в костях, разные болевые ощущения, слабость и сонливость. Но метеозависимость может появиться не только в этом возрасте. Такие симптомы часто беспокоят и молодых людей. К тому же ВОЗ (Всемирная организация здравоохранения) утверждает, что на сегодняшний день тонко чувствуют погоду практически половина всех женщин и примерно треть мужчин.
Боли и недомогание при смене погоды
Общая слабость и боль в суставах при смене погоды может появиться по разным причинам. По статистике, чем больше хронических болезней у человека, тем чаще он ощущает колебания атмосферного давления и температуры, а также влажности воздуха. Ломота в костях может свидетельствовать о развитии различных заболеваний. Таким образом проявляются:
- артроз;
- артрит;
- радикулит;
- остеохондроз.
Также болезненная реакция на смену погоды может появиться на фоне сосудистых нарушений, болезней сердца и позвоночника. Слабость, ломота в суставах в данном случае — это коварные симптомы. Ноющие и болевые ощущения можно убрать при помощи грамотно подобранных лекарств, но, как правило, только на короткий промежуток времени. Если ломота в костях при смене погоды — это признак заболевания, то она будет периодически или постоянно напоминать о себе.
Боли в ногах и общая слабость могут свидетельствовать о сосудистых патологиях нижних конечностей. В частых случаях такие симптомы беспокоят курильщиков, стенки артерий которых накапливают атеросклеротические бляшки. Также боли в ногах при смене погоды могут являться признаком варикозного воспаления вен.
Ломота в костях и боли различной локализации при смене погоды ни в коем случае нельзя игнорировать и пытаться перетерпеть. Неприятные ощущения в суставах — часто это симптом патологических изменений, которые происходят в хрящевой ткани. А ведь, как известно, именно она играет важную роль при образовании синовиальной жидкости, которая необходима для предотвращения трения костей. Такая смазка выступает и своего рода амортизатором, необходимым при нагрузке на сустав. В тех случаях, когда хрящевая ткань выполняет свою функцию неправильно, первым получает травму именно сустав. К тому же признаком проблем с хрящевой тканью является ломота в костях, возникающая при резких колебаниях температуры и атмосферного давления на улице.
Что делать если ломит кости, когда на улице снег или дождь?
Если кости и суставы стали чувствительными к колебаниям атмосферного давления или температуры за окном, то ни в коем случае не стоит медлить и ждать пока все пройдет само собой. Своевременное обращение к специалисту поможет избежать осложнений. Врач выявит причину появления неприятных симптомов, и назначит комплексную терапию. Только грамотно подобранное лечение поможет нормализовать метаболизм и питание костных тканей, устранить боли безопасно и правильно.
Если боль в конечностях или неприятные ноющие ощущения в суставах появляются при резкой смене погоды, то за первичной консультацией можно обратиться к семейному врачу. Также в данном случае может понадобиться консультация:
- ревматолога;
- травматолога;
- сосудистого хирурга;
- кардиолога и др.
При сосудистых нарушениях лечащий врач может рекомендовать различные водные процедуры и лекарства, в частности, венотоники и антикоагулянты.
Если ломит кости на погоду, то в зависимости от причин появления неприятного симптома специалист может назначить хондропротекторы и лекарства, устраняющие воспаление. Играет свою важную роль и питание. Врачи советуют употреблять в пищу больше полезных продуктов, в особенности тех, которые содержат достаточное количество витаминов и микроэлементов. Стоит отдать предпочтение овощам и фруктам, морепродуктам, рыбе и мясу, а также гречневой каше.
В холодное время года метеозависимым людям желательно избегать переохлаждений организма. Иногда при слабости и болевых ощущениях, которые появляются при смене погоды, мужчины и женщины стараются устранить неприятные симптомы при помощи альтернативной медицины. Люди все чаще пытаются унять боль в суставах и костях при помощи горячих ванн. Но высокая влажность ухудшает отечность нервных окончаний и потому они становятся еще более чувствительными.
Врачи не советуют заниматься самолечением, тем более пробовать на себе различные рецепты народной медицины, в частности, компрессы с эфирными маслами и настоями трав. Облегчить симптоматику, появившуюся при смене погоды, помогут нестероидные средства, предназначенные для устранения воспаления. Также лечащий врач может посоветовать (в сочетании с лекарствами) использовать специальные шерстяные пояса и согревающие текстильные повязки.
Слабость и боли в конечностях при смене погоды
Иногда метеозависимые люди страдают от ноющего дискомфорта в нижних конечностях, но каких-либо проблем с сердечно-сосудистой системой или суставами врачи у них не обнаруживают. В таком случае в медицинской сфере принято говорить о «синдроме беспокойных ног», и встречается он преимущественно у представительниц прекрасного пола.
Слабостью во всем теле или головокружениями такой синдром, как правило, не сопровождается. Ощущения в ногах попросту неприятные, возникает желание пошевелиться, сменить позу для того, чтобы напряжение уменьшилось или вовсе исчезло. Принято считать, что причина дискомфорта в нижних конечностях в этом случае появляется после активного времяпрепровождения, непосильного физического труда, поскольку за день нервное напряжение накапливается.
Но важно знать, что причины могут быть и более глобальными — анемия, сахарный диабет 2-го типа, почечная недостаточность и др. Если врач исключает такие заболевания, то попробовать избавиться от метеозависимости можно при помощи коррекции образа жизни: не стоит нервничать по пустякам, важно избегать любых стрессовых ситуаций.
Источник
Боль в области поясницы
Боль в пояснице возникает достаточно часто. Пациенты говорят «у меня болит поясница», «защемило поясницу», «прострел в поясницу». Если боль неострая, могут сказать «ломит поясницу», «тянет поясницу», «ноет поясница». Иногда боль описывают как жжение в пояснице.
Поясницей называется нижняя часть спины – от того места, где кончаются ребра, до копчика. Возможно, отдельное слово для обозначения поясницы потребовалось как раз для того, чтобы указать место, в котором болит. Ведь если болит спина, то в большинстве случаев болит именно поясница.
Какой может быть боль в пояснице

Чаще всего боль в пояснице возникает внезапно, резко и носит острый характер. В таком случае говорят о люмбаго (устаревшее народное название – прострел). Боль описывается как резкая, «стреляющая». Движения сковываются, иногда даже невозможно разогнуть спину. При любом движении боль усиливается.
Приступ боли может длиться пару минут, а может продолжаться более значительное время (до нескольких суток). Может быть так, что приступ пройдет, и боль больше о себе не напомнит, но часто боль возвращается и человек привыкает, что поясница у него может болеть.
Боль в пояснице может быть не только острой (резкой), она может носить тянущий характер и быть хронической. Несильные, но постоянные болевые ощущения в пояснице, порою обостряющиеся, например, при физической нагрузке, инфекционном заболевании, переохлаждении и т.п., называются люмбалгией. Иногда непосредственно боли нет, но в пояснице сохраняется скованность, больной испытывает дискомфорт.
Причины боли в пояснице
Боли в пояснице могут вызываться различными причинами, однако статистика тут следующая:
- в 90% случаев боль вызвана проблемами с позвоночником и мышцами спины;
- в 6 % причина боли – это заболевания почек;
- 4% — заболевания других внутренних органов (мочеполовой системы, кишечника).
На долю позвоночника приходится большинство всех случаев боли в пояснице, и это не случайно. У человека центр тяжести тела располагается как раз на уровне поясницы, и при ходьбе вся нагрузка практически полностью ложится на поясничный отдел позвоночника (у животных, передвигающихся на четырех лапах, такой проблемы нет). А когда человек садится, позвонки поясницы и крестца испытывают такую же силу давления, с какой на водолаза давит 170-метровый слой воды. Естественно, что эта область является особо уязвимой.
Заболевания опорно-двигательного аппарата, вызывающие боль в пояснице:
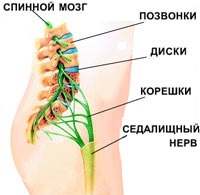
- защемление седалищного нерва. Нервные корешки, отходящие от спинного мозга, сдавливаются соседними позвонками. При этом возникает резкая, стреляющая боль. Как правило, защемление корешков становится возможным вследствие дегенеративных изменений в позвоночнике (остеохондрозе): межпозвоночные диски, отделяющие позвонки друг от друга разрушаются, зазор между позвонками сужается и резкое движение (наклон, поворот) может привести к защемлению нервного ответвления;
- ишиас (пояснично-крестцовый радикулит). Защемленные нервные корешки могут воспалиться. Воспаление нервных корешков называется радикулитом (от лат. radicula – «корешок»); для обозначения воспаления седалищного нерва иногда используется специальное название – ишиас. При поражении седалищного нерва может наблюдаться люмбоишалгия – боль в пояснице, распространяющаяся также в ягодицу и ногу по ходу седалищного нерва;
- грыжа межпозвоночного диска – выпячивание фрагмента межпозвоночного диска в позвоночный канал. Возникает в результате травмы или дегенеративных изменений позвоночника (остеохондроза);
- миозит поясничных мышц. Миозит – это воспаление скелетных мышц. Причиной миозита поясничных мышц может быть переохлаждение или резкое напряжение.
Также боль в пояснице может быть вызвана такими заболеваниями как рассеянный склероз, дегенеративный сакроилеит, остеопороз.
Профилактика боли в пояснице
Возникновение боли в пояснице часто спровоцировано небрежным отношением к собственному здоровью. Боль может быть вызвана:
- длительным пребыванием в одном и том же положении (например, при сидячей работе);
- неправильной осанкой;
- низкой подвижностью;
- чрезмерными физическими нагрузками.
Все эти факторы способствуют развитию заболеваний, проявляющихся болью в пояснице. Риск появления боли можно снизить, если соблюдать следующие советы врачей:
- следите за осанкой;
- избегайте неудобных поз при работе сидя. Желательно, чтобы колени были несколько выше тазобедренных суставов. Для этого используйте низкий стул или подставку под ноги. Проложите маленькую подушку между поясницей и спинкой сидения;
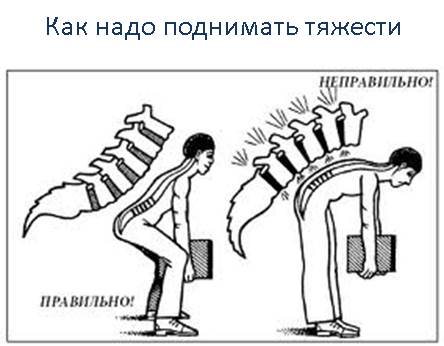
- при сидячей работе необходимо время от времени вставать, чтобы подвигаться. Делайте каждый час пятиминутные перерывы; как правильно поднимать тяжести
- спать желательно на ортопедическом матрасе (эластичном и достаточно жестком);
- поднимать тяжести надо за счет сгибания коленных суставов, а не спины. То есть необходимо присесть, согнув колени, а потом выпрямить их, сохраняя при этом ровную линию спины;
- перенося груз, его необходимо равномерно распределить между обеими руками, носить весь груз в одной руке (одну тяжелую сумку) нельзя;
- ежедневно следует делать комплекс упражнений, направленный на укрепление мышц живота и спины.
Боли в пояснице при заболеваниях почек
При болях в пояснице важно определить, что является их причиной – патологии опорно-двигательного аппарата или заболевание почек (а также других внутренних органов). Диагностику должен осуществлять врач. Однако есть признаки, позволяющие предположить, что боль может быть обусловлена проблемами почек или (и) других органов мочеполовой системы. При проявлении данных симптомов целесообразно сразу обращаться к врачу-урологу. Заболевание почек (или шире – мочеполовой системы) можно подозревать, если боль в пояснице сопровождается:
- общим ухудшением самочувствия (вялостью, сонливостью, слабостью, повышенной утомляемостью);
- отеканием век, лица. Отечность особенно выражена утром, после пробуждения и спадает к вечеру;
- повышением температуры тела, ознобом, потливостью;
- потерей аппетита, тошнотой, рвотой;
- учащенным или болезненным мочеиспусканием;
- изменением характеристик мочи (она может стать более концентрированного цвета или наоборот – бесцветной, содержать слизь или кровь);
- повышением артериального давления.
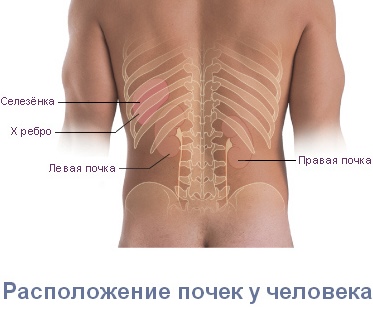
Также важным признаком того, что боль в пояснице вызвана проблемами внутренних органов, а не опорно-двигательного аппарата, является ее независимость от положения тела: от перемены положения тела и конечностей боль не усиливается и не уменьшается. Однако при длительном нахождении в положении стоя при патологии чек боль может усиливаться.
Имеет значение и локализация боли. При заболевании почек боль чаще всего наблюдается с одной стороны (поскольку обычно страдает только одна почка). Почечные боли могут не ограничиваться поясницей, а распространятся по ходу мочеточника, в пах, в наружные половые органы, на внутреннюю поверхность бедер.
Болит поясница: что делать?
Боль в пояснице – это симптом заболевания, которое требует лечения. Поэтому необходимо обратиться к врачу. Но в случае внезапного приступа острой боли («прострела», типичного при радикулите), прежде всего, требуется ослабить болевой синдром. Врачи советуют:
- используйте легкое тепло. Повяжите на поясницу шерстяной платок или шерстяной пояс;
- примите обезболивающее;
- необходимо принять позу, позволяющую расслабить мышцы спины. Рекомендуется лечь на спину, на твердую ровную поверхность (доску); ноги должны быть подняты и согнуты в коленях, для чего под них надо подложить свернутое одеяло или подушку. (На пол ложиться нежелательно, может продуть сквозняком).
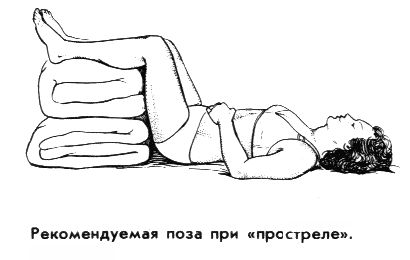
Предложенная поза – не догма. Больной должен чувствовать облегчение, поэтому возможны и другие позы; например, лежа на доске поставить на нее же согнутые в коленях ноги, зажав между ними подушку. Можно попробовать лечь на живот и вытянуть ноги, подложив валик под голеностопные суставы. Если остроту боли удалось снять, это не означает, что врач уже больше не нужен. Без должного лечения приступы будут повторяться, а ситуация в целом – ухудшаться.
К какому врачу обращаться с жалобой на боль в пояснице?
При боли в пояснице лучше всего обратиться к врачу-терапевту, поскольку прежде всего требуется определить, заболевание каких органов вызывает боль. В зависимости от результатов осмотра, может потребоваться консультация того или иного врача-специалиста. Могут быть назначены:
- консультация врача-невролога – для оценки состояния позвоночника, мышц спины и нервной системы;
- консультация врача-уролога – в случае подозрения на заболевание мочевыводящей системы;
- консультация врача-гинеколога – при подозрении или наличии хронических заболеваний органов женской половой системы;
- общий анализ крови и общий анализ мочи – чтобы подтвердить или исключить воспалительный характер заболевания;
- рентгенография позвоночника;
- УЗИ тазобедренных суставов;
- а также другие исследования.
Источник
