Неприятные ощущения в руке после забора крови из вены
Содержание статьи
3812 просмотров
11 декабря 2020
Добрый вечер!
Вчера брали кровь из вены на локтевом сгибе, потом перевязали бинтом место забора. А сегодня я заметила неприятные ощущения в руке, как будто вена напряжена, на месте инъекции при легком нажатии как будто ощущается небольшое уплотнение. Обработала йодом это место, начался зуд В этой области. И ещё заметила что на этой же руке на кисти вена чуть надутее, чем обычно. Скажите, пожалуйста, это не опасно? Дело в том, что ещё мы с мужем предположительно заразились ковид, сегодня примерно 25 день от начала. Просто пугают, что при ковиде могут образоваться тромбозы и поэтому теперь я переживаю насчёт этих ощущений в руке и в вене. Заранее спасибо за ответы. Фото кисти руки приложила.
На сервисе СпросиВрача доступна консультация терапевта онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Терапевт, Аллерголог-Иммунолог
Здравствуйте!
Нет, не опасно! Только йодом не надо мазать это место, зуд скорее всего он вызвал. Достаточно мазать это место троксевазином или гепариновой мазью.
Чтобы не беспокоится по поводу тромбоза, связанного с ковидом — сдайте анализы, общую кровь, Ддимер, а также СРБ и прокальцитонин, чтобы определить, есть ли необходимость в приеме антибиотиков.
Яна, 11 декабря 2020
Клиент
Анна, анализы сдавала 3 декабря. Действительны ли они сейчас? Прикрепила на всякий случай. Антибиотик назначали в самом начале, примерно с 8 дня, амоксиклав 7 дней.
Терапевт, Аллерголог-Иммунолог
Посмотрела, досдайте Д димер, его в анализах нет
Яна, 11 декабря 2020
Клиент
Анна, ддимер сдавала 26.11. Был 0,19.
Терапевт, Аллерголог-Иммунолог
Тогда беспокоится не о чем!
Яна, 11 декабря 2020
Клиент
Анна, пересдавать не нужно этот анализ? Не мог он измениться за это время? Смущает очень неприятное ощущение в вене..
Терапевт, Аллерголог-Иммунолог
Конечно колебания могут быть,для вашего же спокойствия вы можете его пересдать. Дискомфорт, потому что там небольшое воспаление, флебит. Через пару дней забудете об этом, если начнёте мазать это место
Яна, 11 декабря 2020
Клиент
Анна, скажите, пожалуйста, а чем можно пока сегодня обработать это место? Дома нет ни Троксевазина, ни гепариновой мази.
Терапевт, Аллерголог-Иммунолог
А какие нибудь кремя для ног- Лиотон, Детралекс?
Яна, 11 декабря 2020
Клиент
Анна, нет, ничего такого нет
Терапевт, Аллерголог-Иммунолог
Тогда старый, но работающий метод народной медицины—промыть капустный лист, немного помыть его и на беспокоящее место. Либо просто холод местно
Терапевт, Аллерголог-Иммунолог
Яна, 11 декабря 2020
Клиент
Терапевт
Здравствуйте, характерная реакция на взятие крови из вены, хорошо помогает гепариновая мазь, нанесите местно.
Яна, 11 декабря 2020
Клиент
Татьяна, спасибо за ответ!
Терапевт
Здравствуйте, не переживайте,это реакция на повреждение венозной стенки,смазывайте троксевазином.
Яна, 11 декабря 2020
Клиент
Яна, спасибо! Это не опасно какими-нибудь осложнениями?
Терапевт
Яна, 11 декабря 2020
Клиент
Терапевт
Здравствуйте. У вас небольшое воспаление стенки вены-флебит, смазывайте местно троксевазин гель, лиотон гель.
Яна, 11 декабря 2020
Клиент
Ольга, спасибо! Это не опасно какими-нибудь осложнениями?
Терапевт
Осложнения возникают только при запущенных состояниях. У вас такого нет. Да и Д димер в норме.
Яна, 11 декабря 2020
Клиент
Кардиолог, Терапевт
Это не опасно и не страшно абсолютно, гепариновая мазь 2 раза в день
Яна, 11 декабря 2020
Клиент
Оцените, насколько были полезны ответы врачей
Проголосовало 7 человек,
средняя оценка 3.7
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — задайте свой вопрос врачу онлайн.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Колит в вене после забора крови
516 просмотров
18 декабря 2020
Здравствуйте, уважаемые врачи! Подскажите, пожалуйста, что это может быть. Я сдавала кровь из вены 8 декабря, после этого весь день тянуло руку, со стороны локтя было ощущение как-будто рука затекла, образовалась гематома небольшая и припухла вена несильно. Я два дня мазала гепариновой мазью и все прошло. А сегодня 17-го числа, утром у меня при вытягивание руки как-будто что-то щелкнуло в вене или рядом с ней и стало колоть и печь немного в том месте, где брали кровь. Покалывает до сих пор. Вена не вздута, красноты нет, рука тоже не увеличена. Что это может быть и что делать? Ещё ощущаю холодок со стороны локтя. Намазала Троксерутином, а попозже Тромблессом. Вроде колоть меньше стало. Никогда не сталкивалась с такими проблемами, даже когда капельницы ставили. Медсестра 4 года одна и та же. Но, вот сделала не удачно и когда брала кровь, я два раза почувствовала не приятные ощущения.
На сервисе СпросиВрача доступна консультация флеболога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Врач УЗД, Хирург
Здравствуйте!
Каждый сосуд имееттсвои собственные нервики-микроскопические веточки. При венепункции в редких случаях они могут травмироваться. Это не опасно-постепенно эти веточки нервиков восстановятся без всякого лечения.
С уважением врач хирург Елена Германовна
Олеся, 18 декабря 2020
Клиент
Елена, спасибо Вам большое за ответ. То есть тромбофлебит вряд ли есть? Димексид не нужен?
Врач УЗД, Хирург
Тромбофлебит-это уплотнение по ходу вены, уплотнение. Вы данных симптомов не отмечаете. Да , для снятия неприятных ощущений можно наложить влажно-высыхающую полуспитровую повязку или с димексидом в разведении 1/3.
Олеся, 18 декабря 2020
Клиент
Елена, спасибо за ответ! Да, я пощупала вену, она мягкая. Попробую компресс.
Врач УЗД, Хирург
Хирург
Здравствуйте, страшного ничего нет. Если забор прошел безболезненно сам то максимум повреждены нервы сосудов небольшие , если было немного больно то может краевое повреждение сухожилия бицепса (вам было бы больно сгибать руку ). Поэтому в вашей ситуации местно намазать любой НПВС мазью например диклофенак, Кетонал . Млжно примочки с димексидом делать 1-2 раза в день , разводить с водой 1 к 4. Будьте здоровы!
Олеся, 18 декабря 2020
Клиент
Владислав, благодарю Вас за ответ! Да, было немного больно, хотя, ввела иглу медсестра не глубоко. Да, Димексид сегодня купила. Сделаю компресс и противовоспалительное намажу. Тогда Тромблесс и Троксерутин не нужны?
Хирург
Олеся, 18 декабря 2020
Клиент
Владислав, хорошо. Спасибо большое!
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
Отек ног
20 мая 2015
Марина
Вопрос закрыт
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Сильно вздулась рука после взятия крови из вены
6990 просмотров
25 декабря 2020
Здравствуйте. Сегодня утром у меня брали анализ крови из вены. В вену на локтевом сгибе медсестра попасть не смогла и стала брать кровь из вены примерно в 3 сантиметрах от запястья. Через полчаса выше уровня укола образовалась шишка размером 3 x 2 см. Постепенно он стала менее заметной
Вечером я принял душ и смазал уплотнение гепариновой мазью. Через некоторое время заметил покраснение. Вздутие сильно увеличилось — до 6 x 3 см. Это через 10 часов после забора крови.
Фото — во вложении.
Насколько это опасно и что предпринять? Могла ли гепариновая мазь ухудшить ситуацию?
На сервисе СпросиВрача доступна консультация хирурга онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Терапевт, Нефролог
Добрый день! Во время пункции иглы, медсестра проколола заднюю стенку Вены, и образовалась гематома. Не опасно, и прогностический не так важно. Применяйте гепариновую маз дважды в день, или делайте компрессы с раствором магния сульфата.
Василий, 25 декабря 2020
Клиент
Лариса, после гепариновой мази у меня шишка увеличилась в 2 раза и стала более болезненной. Это нормально?
Терапевт, Нефролог
Она увеличилась не из-за гепариновой мази, а из-за организации гематомы
Дерматолог, Хирург, Косметолог
Здравствуйте, на фото гематома и флебит.
Если боль есть, то долобене гель 3-4 раза в день 5 дней.
Хирург
Здравствуйте, действительно это гематома с воспалением, Гепариновая мазь могла спровоцировать дальнейшее распространение гематомы в подкожных слоях если конкретный тромб в месте повреждения не сформировался, а мытьё в горячей воде так же добавило протяженность гематомы и воспаления. Порекомендую вам полуспиртовые (водочные) компрессы + порошок Нимесил 1 пак 1 р. — 3 дня. Ну и нужно сдать клоагулограмму, проверить свёртываемость крови. Только не греть.
Педиатр
Здравствуйте! Это следствие неправильной инъекции, прокололи вену, такое бывает. Делайте полуспиртовые компрессы, смазывайте троксевазином 2 р/д.
Хирург
Здравствуйте, скорей всего флебит данной вены и гематомка. Что делать : примочки либо с димексидом разведанным с водой 1 к 4 либо полуспиртовые водочные по 7-10 минут 2 раза в день. Вмечто димексида можно гель диклофенак. Никакойй воды горячей. Гепариновую мазь сегодня не использовать, если завтра шишка уменьшится то можно пробовать гепариновую мазь. Есди в течении 2-3 дней не пройдет или станет хуже — появиться отек, боль, краснота, повышение температуры тогда бегом к хирургу (скорей всего не ваш случай) Будьте здоровы!
Терапевт
Здравствуйте, у вас гематома после взятия анализа, Гепариновая мазь могла способствовать распространению+ нагрев, тк гепарит- прямой антикоагулянт и препятствует свёртыванию крови, вам нужны компрессы с сульфатом магния на ночь, отек уйдет
Оцените, насколько были полезны ответы врачей
Проголосовало 9 человек,
средняя оценка 3.6
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — задайте свой вопрос врачу онлайн.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Постинъекционный флебит
Постинъекционный флебит — это воспаление венозной стенки, возникающее как осложнение инъекционного введения препаратов. Патология характеризуется болезненной локальной реакцией с гиперемией, отечностью, утолщением пораженного сосуда, создает опасность инфицирования, эмболии легочной артерии и других осложнений. Заболевание выявляют на основании клинического обследования, подтвержденного методами лабораторно-инструментальной диагностики (анализом крови на D-димер, УЗДС вен и флебографией). Лечебная программа включает общие рекомендации, консервативную терапию и хирургическую коррекцию (традиционные и эндоваскулярные техники).
Общие сведения
Флебит является распространенным локальным осложнением инфузионной терапии, осуществляемой с использованием внутривенных катетеров. По различным оценкам, частота патологии у пациентов стационаров колеблется от 2,3 до 67%. Существенное расхождение в показателях заболеваемости, вероятно, связано с недостаточной идентификацией и регистрацией новых случаев. По причине инфузий развивается 70-80% тромботических состояний в венах верхней конечности. Патология встречается у 5,8% потребителей инъекционных наркотиков, составляя 25% всех сосудистых осложнений. Распространенность тромбофлебитов увеличивается с возрастом — половина случаев приходится на людей старше 60 лет. Женщины страдают вдвое чаще мужчин.
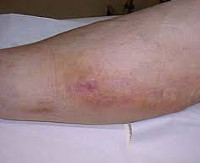
Постинъекционный флебит
Причины
Возникновение постинъекционного флебита обусловлено внутривенными манипуляциями, инициирующими эндотелиальное повреждение. Воспалительный процесс с поражением поверхностных или глубоких вен запускается под влиянием нескольких причин:
- Механические. Движение постороннего предмета (иглы, катетера) становится источником трения и повреждает эндотелий сосуда. Особенно часто это происходит при использовании широких инъекционных игл, некачественной их фиксации (проксимальной, дистальной), введении рядом с венозными клапанами или суставами. Риск флебита увеличивают повторная катетеризация, частые инъекции (25-30 раз в неделю), длительное нахождение канюли (2 суток и более).
- Химические. На частоту развития патологии существенное влияние оказывают pH (менее 5,0) и осмолярность (более 450 мОсмоль/л) вводимых веществ. Повышенный риск наблюдается при вливании антибиотиков (бета-лактамов, ванкомицина, амфотерицина B), гипертонических растворов (глюкозы, кальция хлорида), химиопрепаратов. Повреждающее действие оказывают бензодиазепины, барбитураты, вазопрессорные амины и другие медикаменты.
- Инфекционные. Хотя воспаление обычно носит асептический характер, нарушение правил и техники инъекционного введения лекарств способствует проникновению инфекционных агентов, поддерживающих и усугубляющих его течение. Отмечено, что катетеры из поливинилхлорида и полиэтилена более подвержены контаминации условно-патогенной микрофлорой (стафилококками, дрожжеподобными грибами).
В дополнение к перечисленному, высокая заболеваемость флебитом связана с постановкой и обслуживанием венозных систем слабо подготовленным персоналом. К патологическим изменениям приводят инвазивные лечебно-диагностические процедуры, проводимые с использованием катетеров (ангиография, флебография, эндоваскулярные вмешательства). Отдельной причиной тромбофлебита выступает внутривенное ведение наркотических веществ.
В число факторов риска постинъекционного осложнения входят пожилой возраст, тромботические состояния в анамнезе, курение. Флебит возникает на фоне приема гормональных контрацептивов, при дефектах коагуляции, онкологических процессах и другой патологии (ожирении, сахарном диабете, ВИЧ-инфекции).
Патогенез
Развитие постинъекционного флебита опосредовано повреждением эндотелия, физико-химическими изменениями крови (венозным стазом, усилением коагуляции), влиянием микроорганизмов. Заболевание начинается с нейрорефлекторных реакций в ответ на чрезмерную механическую и химическую агрессию. Инъекции и вводимые растворы раздражают чувствительные нервные окончания в венозной стенке, провоцируя длительный сосудистый спазм.
Инициирующая травма вызывает воспалительный ответ (с участием простагландинов, лейкотриенов), который приводит к немедленной адгезии тромбоцитов в очаге повреждения. Дальнейшая агрегация кровяных пластинок опосредуется тромбоксаном А2 и тромбином. Так или иначе, в воспаленной вене образуется сначала небольшой кровяной сгусток, направленный на устранение повреждения. Но при высоком риске тромбозов он увеличивается в размерах, приводя к гемодинамическим нарушениям.
Классификация
Постинъекционный флебит относится к ятрогенным заболеваниям. Это вторичное состояние, возникающее в ранее неизмененных венах поверхностного или глубокого русла. Учитывая локализацию воспалительного процесса в сосудистой стенке, клиническая флебология различает несколько форм патологии:
- Эндофлебит. Развивается при поражении внутреннего слоя вены (интимы). Это наиболее частый вариант воспаления, ассоциированного с инъекционным введением лекарств или эндоваскулярными вмешательствами.
- Перифлебит. Проникновение инфузионных растворов в паравазальную клетчатку ведет к химическому повреждению и воспалению наружной оболочки сосуда. Обычно возникает при введении раздражающих лекарств, наркотиков.
- Панфлебит. Наиболее тяжелая разновидность патологического процесса. Характеризуется вовлечением всех слоев венозной стенки, часто осложняет течение эндо- или перифлебита.
Исходя из этиологии, различают механический, химический, инфекционный флебит. Среди пациентов, получавших инфузионную терапию, чаще всего наблюдается поражение кистевой, кубитальной зоны, а у лиц, страдающих внутривенной формой наркомании, обычно выявляют поверхностный тромбофлебит нижних конечностей.
Симптомы постинъекционного флебита
Клиническая картина флебита кисти и локтевой ямки развивается непосредственно после введения медикаментов, сопровождаясь достаточно типичной симптоматикой. Повреждение сосудистой стенки и проникновение лекарственного вещества в мягкие ткани проявляется резкой болезненностью в месте инъекции, которая распространятся по ходу вены и ограничивает двигательную функцию конечности. Общее самочувствие практически не нарушено, иногда бывает субфебрильная лихорадка.
В проекции воспаленного сосуда наблюдаются полоса гиперемии с локальным повышением температуры, увеличиваются регионарные лимфоузлы. О тромбировании свидетельствует плотный болезненный шнуровидный тяж, выявляемый при пальпации. Острый период продолжается в течение 3 недель с момента появления клинических признаков, длительность подострого тромбофлебита составляет от 21 суток до месяца. Постоянная травматизация сосуда у инъекционных наркоманов становится причиной рецидивирующего тромбофлебита и облитерации венозного просвета. Тогда в местах введения психоактивных веществ определяется плотный спаянный с тканями линейный инфильтрат, кожа над которым утолщается, становится пигментированной и синюшной.
Тромбофлебит подключичной вены развивается постепенно, на протяжении 1-2 недель. Он начинается у пациентов еще в стационаре, но с учетом интенсивной терапии, проводимой по поводу основного заболевания, часто носит латентный характер. Во время осмотра заметны отек мягких тканей и расширение подкожных вен, распространяющиеся на всю верхнюю конечность. Болевой синдром варьируется от незначительного, усиливающегося при движениях, до интенсивного. Воспаление глубоких сосудистых сегментов протекает по типу пристеночного флеботромбоза.
Осложнения
Осложнения постинъекционного флебита в поверхностном русле достаточно редки. У ослабленных лиц заболевание принимает гнойный характер с абсцедированием и септическим состоянием. Хронический процесс при длительном анамнезе внутривенной наркомании сопровождается глубокими и длительно не заживающими трофическими язвами, склонными к инфицированию и кровотечению. Катетер-ассоциированные флеботромбозы центральных вен осложняются потерей доступа, невозможностью дальнейшей инфузии медикаментов, посттромбофлебитическим синдромом (до 13% пациентов). 5-8% случаев сопряжено с развитием клинически выраженных вариантов ТЭЛА, у 36% пациентов осложнение протекает субклинически.
Диагностика
Выявление поверхностного постинъекционного флебита обычно не вызывает затруднений и осуществляется при врачебном обследовании без необходимости в дополнительных тестах. Инфузионный флеботромбоз, наряду с оценкой клинических данных, нуждается в лабораторно-инструментальном подтверждении с помощью следующих методов:
- Анализ крови на уровень D-димера. Исследование полезно при низком или среднем клиническом риске тромбоза для уточнения коагуляционных изменений. Однако D-димер не позволяет отличить патологический процесс в поверхностных и глубоких сегментах. Обладая высокой чувствительностью, тест имеет низкую специфичность, поэтому в ряде случаев может давать ложные результаты.
- Ультразвуковое ангиосканирование вен. Рекомендуется для подтверждения диагноза и исключения флеботромбоза. УЗДС позволяет оценить состояние внутренней стенки сосуда и характер венозной гемодинамики. Методика имеет много преимуществ, включая хорошую чувствительность и специфичность, низкий риск из-за отсутствия лучевой нагрузки или воздействия контрастных веществ, высокую доступность.
- Контрастная флебография пораженных зон. В случаях, когда ультрасонография дает отрицательный результат при высокой вероятности патологии, в качестве «золотого стандарта» могут использовать контрастную флебографию. Исследование показано при воспалении глубоких вен, ассоциировано с рентгеновским облучением и введением контраста.
В диагностически сложных случаях для улучшения визуализации используют компьютерную или магнитно-резонансную ангиографию. Пациенты с тромбофлебитом нуждаются в помощи специалиста-флеболога. Дифференциальная диагностика постинфузионных тромбофлебитов осуществляется с лимфангоитами, панникулитом, целлюлитом, узловой эритемой.
Лечение постъинъекционного флебита
Лечебная тактика определяется характером процесса, его распространенностью и тяжестью, остротой симптоматики, наличием осложнений и сопутствующих состояний. Легкому поверхностному флебиту свойственно самостоятельное исчезновение после извлечения канюли. В остальных случаях необходимо активное лечение:
- Общие мероприятия. Начальные действия при любом флебите заключаются в прекращении инфузии и удалении катетера (или его замене новым, если пациент гемодинамически нестабилен). Пораженной конечности рекомендуют придать возвышенное положение с целью улучшения оттока крови и уменьшения воспалительной реакции. К воспаленному участку прикладывают холод.
- Медикаментозная коррекция. Направлена на предупреждение распространения процесса на глубокие сегменты, ослабление воспаления, улучшение кровотока и купирование болевого синдрома. Используют антикоагулянты, нестероидные противовоспалительные средства, ангиопротекторы. На пораженную область накладывают повязки с гепариновой мазью и НПВС, после стихания острых явлений — согревающие компрессы.
- Хирургические методы. Оперативное лечение необходимо при гнойном тромбофлебите. Оно включает флебэктомию, некрэктомию, постановку дренажа и наложение первичных швов на рану (параллельно с антибиотикотерапией). Эндоваскулярные технологии (тромбэктомия, селективный тромболизис, установка кава-фильтра) находят применение в ситуациях с флеботромбозами.
В комплексной коррекции постинъекционного флебита используют физиотерапевтические методы — электрофорез с трипсин-гепариновым комплексом, гальванизацию, свето- и лазеротерапию. Пациентам рекомендуют придерживаться активного режима, что позволит избежать венозного застоя.
Прогноз и профилактика
Поверхностный постинъекционный тромбофлебит успешно разрешается после удаления внутривенных систем. Опасность катетер-ассоциированных флеботромбозов заключается в риске легочной эмболии и прочих неблагоприятных последствий. Но своевременность и полнота терапии делают прогноз благоприятным для большинства пациентов. Профилактические рекомендации включают правильный выбор, соблюдение техники установки и обслуживания катетеров, коррекцию факторов риска. Использовать системные антикоагулянты с превентивной целью не рекомендуют, если нет других показаний для их назначения. Снизить вероятность тромботической окклюзии можно путем промывания катетеров гепарином.
Источник