Почему болит спина в области ребер сзади: основные причины
Содержание статьи
На чтение 7 мин. Просмотров 758 Опубликовано 21.10.2019 Обновлено 21.10.2019
Каждый человек знаком с различными болями спины. Если они быстро проходят, беспокоиться обычно не о чем. Продолжительный болевой синдром заставляет задуматься о своем здоровье и выяснить точную причину возникновения.
Характер и локализация боли
 Боль в ребрах может быть односторонней или затрагивать обе половины спины
Боль в ребрах может быть односторонней или затрагивать обе половины спины
Дискомфорт в спине часто не имеет точной локализации. В некоторых случаях проявляется с обеих сторон под ребрами либо остается только вокруг грудного отдела позвоночника. По характеру болевой синдром можно разделить на несколько типов.
- Ноющий. Обычно происходит при болезнях позвоночника: остеохондроз, защемление нерва и др. Локализуется в поясничном отделе, может затрагивать левую и правую сторону спины. Иногда пациент подозревает развитие болезни почек.
- Стреляющий. Возникает внезапно, может затрагивать грудной и поясничный отдел позвоночника. Чаще иррадиирует в руку. Характерно появление симптомов в вечернее время или во время поднятия тяжестей.
- Острый. Больной не может нагнуться, при смене положения тела боли только усиливаются. Иногда становится сложнее сделать вдох. Обычно данный тип боли возникает под ребрами справа. Причиной чаще является радикулит, межпозвоночная грыжа.
Дискомфорт может быть периодическим или постоянным. Любой длительно протекающий болевой синдром необходимо диагностировать. Чем скорее будет ясна причина, тем легче справиться с заболеванием.
Возможные причины
 Боль в ребрах провоцируют нарушения во внутренних органах или костной ткани
Боль в ребрах провоцируют нарушения во внутренних органах или костной ткани
Заболевания при появлении боли в спине можно определить по ее расположению. Болевой синдром может сопровождаться похожими сопутствующими признаками, при этом локализация поможет точнее рассказать с чем связано неприятное ощущение. Основными факторами, провоцирующими появление симптомов, являются:
- болезни дыхательной и сердечно-сосудистой системы;
- патологии ЖКТ;
- почечные заболевания и грыжи;
- проблемы с женским здоровьем;
- межреберная невралгия;
- раковые опухоли;
- остеохондроз, радикулит, артроз;
- болезни невралгического характера.
Если говорить о конкретных патологиях, обязательно обращают внимание в какой зоне появилась боль.
Болит слева под ребрами
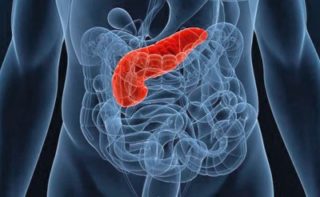 При панкреатите боль бывает опоясывающей, затрагивает нижние ребра со спины
При панкреатите боль бывает опоясывающей, затрагивает нижние ребра со спины
Дискомфортное чувство под левой частью грудной клетки может говорить о развитии следующих проблем со здоровьем:
- Панкреатит. Если патология носит хроническую форму, боль имеет умеренную интенсивность, часто иррадиирует под лопатку. При обострении дискомфорт усиливается или появляется внезапно. Характерный признак, который точно указывает на панкреатит — возникновение болевого синдрома после приема соленой, сладкой или жирной пищи. Иногда можно наблюдать синюшность кожи, которая говорит об общей интоксикации организма.
- Злокачественная опухоль поджелудочной железы. Боль совершенно не связана с приемом пищи, имеет ноющий характер. При росте новообразования возникает резко, появляется чувство распирания грудной клетки слева на спине и в районе солнечного сплетения.
- Инфаркт миокарда сопровождается дискомфортным чувством жжения в левой части спины (под лопаткой) в том случае, если поражается задняя стенка сердечной мышцы. Обычно такая боль отдает в ключицу, локтевой сустав и фаланги пальцев.
Характерно появление боли в районе левых ребер при нервных срывах и таких серьезных заболеваниях, как лимфома, красная волчанка, артериальная гипертензия.
Левосторонние боли должны диагностироваться в срочном порядке. В большинстве случаев медлительность с обращением к специалисту приводит к летальному исходу.
Болит справа под ребрами
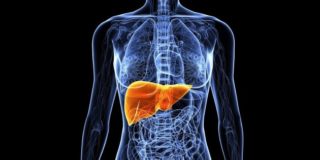 При гепатите желтеет кожа и белки глаз
При гепатите желтеет кожа и белки глаз
Боли справа также могут свидетельствовать о разных патологиях организма. Самыми распространенными считают следующие:
- Проблемы с печенью, такие как цирроз, гепатит, застойные процессы и злокачественные опухоли. В момент развития патологий по результатам анализов диагностируется печеночная недостаточность. Характерным признаком является желтуха (отчетливо видна на кожных покровах и глазных яблоках).
- Камни в желчи. Это патологический процесс, сопровождающийся острой болью в спине, справа под ребрами и в районе диафрагмы. Сопутствующий признак — появление рвоты. При выходе камня из желчного канала боль исчезает до следующего обострения.
- Раковые новообразования проявляются как в левой, так и в правой части спины. Обычно опухоль возникает в желудке и поджелудочной железе. С ростом злокачественных клеток происходит сдавливание нервов, этот процесс сопровождается болевым синдромом.
Хронический холецистит также способен создавать чувство дискомфорта справа. Дополнительными признаками такого состояния считают рвоту и горечь во рту.
Болит под ребрами посредине
 Прободение язвы желудка локализует боль в средней части ребер
Прободение язвы желудка локализует боль в средней части ребер
Срединный дискомфорт возникает в случае появления язвы желудка или двенадцатиперстной кишки. Независимо от характера патологии появляются сопутствующие признаки:
- Черный кал говорит об открывшемся кровотечении.
- Рвота наблюдается при интоксикации организма.
- Снижается масса тела.
- Боли имеют приступообразный характер и становятся сглаженными только при выборе оптимального положения тела.
Обязательно при язве ЖКТ присутствует слабость, апатия и неудовлетворенность.
При наличии боли в средней части живота или между ребрами в спине можно заподозрить проблемы с диафрагмой. Они имеют выраженный дискомфорт, возможно обострение при неправильно выбранной позе тела.
Подобные признаки не исключают появление раковой опухоли в желудке. При ее росте сквозь стенки органа возникают сильные боли, требующие эффективных анальгетиков. Опухоль давит на другие органы, начинается метастазирование. На начальных стадиях проявляется незначительным чувством сдавливания и тяжести.
Боль имеет разную локализацию
 Сопутствующим симптомом боли в ребрах при пневмонии является повышенная температура тела
Сопутствующим симптомом боли в ребрах при пневмонии является повышенная температура тела
В подобных случаях подозревают развитие таких патологий:
- правосторонняя или левосторонняя пневмония в нижней части легких;
- воспаление оболочки легочной ткани;
- травмы внутренних органов: разрывы селезенки или печени.
При любом из этих заболеваний появляется сильная нарастающая боль. Она может быть вызвана скоплением крови во внутренних органах.
Гематомы забрюшинного пространства
Внутренние кровоизлияния происходят чаще всего из-за полученных травм. Как правило, страдают надпочечники и двенадцатиперстная кишка. В подобных случаях боль возникает внезапно, вместе с ней может резко упасть артериальное давление. Бледность и слабость появляются всегда при внутренних гематомах.
Межреберная невралгия
Синдром при межреберной невралгии носит пронзающий и жгучий характер. В момент обострения болезни человек не может сделать глубокий вдох, сменить положение тела. Проходит, как правило, спустя несколько минут нахождения в покое. Может отдавать в поясницу, под лопатки. Изначально пронзает область между нижними ребрами.
Фактором, провоцирующим развитие межреберной невралгии, чаще всего является стресс, неудобная поза или переохлаждение.
Вегетативные нарушения
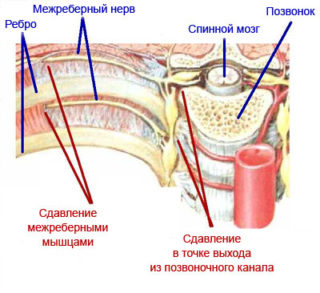 Самая частая причина боли в ребрах — межреберная невралгия
Самая частая причина боли в ребрах — межреберная невралгия
В таких случаях боль в спине появляется резко, не имеет никаких предварительных причин. В качестве сопутствующих признаков выступают:
- одышка;
- синдром раздраженного кишечника;
- бессонница;
- неудовлетворенность.
Даже самые неожиданные патологии способны вызвать боль в подреберье. При этом данный синдром нередко носит физиологический характер. Например, появляется после усталости.
Методы диагностики
Перед обращением к врачу при боли в спине с правой или левой стороны выше поясницы в области ребер необходимо провести диагностику:
- определите локализацию;
- установите иррадиацию;
- оцените характер проявлений;
- засеките периодичность и время обострения.
После посещения специалиста могут быть назначены лабораторные анализы и инструментальная диагностика: МРТ, УЗИ, рентген. Эти методы помогут обозначить, есть ли серьёзные нарушения во внутренних органах. Доктор обязательно сам должен провести пальпацию, в ходе которой оценит состояние зоны, в которой локализуется боль.
Когда болит спина в области ребер сзади, причина должна быть достоверной. От этого зависит необходимость лечения и его эффективность. Самостоятельно не рекомендуют принимать никаких препаратов, так как медицинское обследование может иметь ложноотрицательные результаты.
Источник
Причина боли под ребрами со стороны спины
Многие люди в какой-то момент испытывают боль в ребрах со стороны спины. Боль может быть острой или тупой, легкой или сильной. Зачастую боль в этой области возникает вследствие незначительной травмы и со временем ослабевает. Однако иногда это может указывать на серьезное заболевание, требующее специализированной помощи.
 Фото: Pixabay
Фото: Pixabay
Боли в спине под ребрами — причины
Травма
Травмы от падений и физической нагрузки могут сопровождаться болью в ребрах со стороны спины. Распространенные повреждения, связанные с ребрами, включают в себя:
- растяжение мышц
- ушиб грудной клетки
- переломы ребер
Если боль продолжительная и сильная, то может быть вызвана переломом ребра. Для выявления такого рода повреждений врач может назначить рентгенографию или МРТ.
Методы лечения переломов ребер различны. Многие люди с переломами ребер просто нуждаются в покое и обезболивающих препаратах. Хирургическое вмешательство необходимо только в тяжелых случаях.
Растяжение межреберных мышц
Растяжение межреберных мышц — это повреждение мышц расположенных между ребрами, называемых межреберными мышцами. Растяжение возникает при повреждении мышц, зачастую вследствие напряженной физической активности. Распространенные симптомы напряжения межреберных мышц включают в себя:
- острая, сильная боль в верхней части спины или ребер
- скованность и напряжение мышц верхней части спины
- спазмы в межреберных мышцах
Для лечения этого вида напряжения врачи часто рекомендуют обезболивающие препараты и физиотерапию.
Остеопороз
Переломы ребер иногда возникают в результате интенсивных физических нагрузок или сильных падений. Однако уже существующие заболевания могут «ослабить» ребра так, что те легко могут повредиться, зачастую во время менее интенсивной деятельности.
Остеопороз, например, приводит к тому, что кости теряют минералы, которые необходимы, чтобы они оставались сильными. При низкой минеральной плотности кости могут довольно легко разрушаться. Это частое состояние пожилых людей, особенно женщин. Симптомы остеопороза включают болезненность.
Врачи зачастую диагностируют заболевания с помощью рентгеновских лучей, а также могут проверить функцию почек и щитовидной железы. Некоторые методы лечения остеопороза включают в себя:
- выполнение щадящих силовых упражнений, таких как йога или тай-чи
- сокращение потребления алкоголя и курения сигарет
- прием добавок кальция и витамина D3
- прием препаратов, снижающих риск переломов
Фибромиалгия
Фибромиалгия вызывает распространенную боль в мышцах и костях. Исследователи не уверены, что вызывает ее, но чаще она встречается у женщин, чем у мужчин.
Помимо боли, фибромиалгия часто вызывает:
- усталость
- головные боли
- парестезии, онемение или ощущение жжения, обычно в конечностях
- депрессия
- тревожность
- когнитивные нарушения, такие как проблемы с обработкой и запоминанием информации
Поскольку фибромиалгия имеет разнообразные симптомы, врачи могут рекомендовать различные вмешательства, в том числе:
- улучшение качества сна
- практика релаксационных техник
- когнитивно-поведенческая терапия
- регулярные сердечно-сосудистые упражнения
- прием лекарственных препаратов, в том числе антидепрессантов и противосудорожных средств
Тромбоэмболия легочной артерии
Тромбоэмболия возникает при блокировке кровеносного сосуда тромбом. Тромбоэмболии легочной артерии являются серьезными и относительно распространенными. Помимо боли в задней части ребер, легочная эмболия может вызвать следующие симптомы:
- кашель
- кашель с кровью
- потливость
- головные боли и головокружение
- одышка
- учащенное дыхание
- тревожность
- нерегулярное сердцебиение
Тромбоэмболия легочной артерии может быть опасной без лечения. Лечение включает в себя антикоагулянтные препараты, которые разжижают кровь.
Заболевания легких
Определенные состояния, которые влияют на легкие, также могут вызвать боль в ребрах спины. Например, плеврит возникает при воспалении слизистой оболочки легких, что может проявляться болью в груди, плечах и ребрах спины.
Рак легких также может вызвать боль в груди и ребрах. Это опасное для жизни заболевание, которое является ведущей причиной смерти от рака.
Другие симптомы рака легких включают в себя:
- кашель
- одышку
- кашель с кровью
Оптимальный курс лечения зависит от типа и стадии рака, а также факторов, специфичных для каждого конкретного человека. Может потребоваться операция, химиотерапия и лучевая терапия.
Заключение
Боль в ребрах со стороны спины зачастую является результатом относительно незначительной травмы. Однако это может быть симптомом более серьезного состояния здоровья. По этой причине при постоянных или сильных болях в ребрах спины необходимо обратиться к врачу за консультацией.
Статья по теме: Как правильно спать, чтобы не болела шея.
Источник
Боль в ребрах
Боль в ребрах возникает при патологических процессах в костных структурах, окружающих мягких тканях, нервах, грудном отделе позвоночника. Может быть тупой, острой, слабой, интенсивной, постоянной, кратковременной, ноющей, колющей, давящей, простреливающей. Часто усиливается при глубоком дыхании, изменении положения тела. Диагностируется на основании жалоб, данных осмотра, результатов рентгенографии, КТ, др угих исследований. Для устранения болевого синдрома применяются анальгетики, физиотерапевтические методы лечения.
Причины боли в ребрах
Травматические повреждения
Ушиб ребер проявляется умеренной болью, отеком, иногда — кровоподтеками. Боль усиливается при давлении на зону поражения, глубоких вдохах. При надавливании на ребра в отдалении от пораженной области, сдавливании грудной клетки в переднезаднем направлении болезненность отсутствует, что свидетельствует о сохранении целостности ребер. Болевой синдром уменьшается и исчезает через 1-2 недели.
При переломе ребер боль острая, очень интенсивная, усиливающаяся при малейших движениях, кашле, разговоре, уменьшающаяся в положении сидя. Из-за выраженного болевого синдрома пациенты стараются меньше двигаться, разговаривают тихо, дышат поверхностно. При ощупывании области поражения определяется резкая болезненность, иногда — крепитация.
Пальпация ребра на расстоянии и сдавливание грудной клетки вызывают острую боль в месте перелома. При переломах передних и боковых отделов отмечаются нарушения дыхания, при множественных повреждениях наблюдается ухудшение общего состояния, возможен шок. Мягкое поскрипывание подкожной клетчатки, нарастающая одышка свидетельствуют о разрыве легкого.
Воспалительные заболевания
Боль в ребрах иногда возникает при миозите межреберных мышц, который является следствием переохлаждения или перенапряжения. Боли неинтенсивные, тупые, усиливающиеся при резких движениях и глубоком вдохе. При пальпации определяется незначительное усиление болезненности, нерезко выраженный отек в межреберном промежутке.
При синдроме Титце отмечается болезненность в области одного или нескольких верхних ребер рядом с грудиной. Боли обычно односторонние, возникают остро либо нарастают постепенно, усиливаются при движениях, чихании, кашле, глубоком дыхании, иногда иррадиируют в плечо или руку. Болевой синдром может сохраняться в течение многих лет, склонен к волнообразному течению с чередованием ремиссий и обострений. Пальпация зоны воспаления резко болезненна, выявляется припухлость по ходу хрящевой части ребра.
Асептический периостит ребер обычно становится следствием ушиба. Сопровождается локальной постоянной умеренной ноющей болью, усиливающейся при пальпации, незначительным отеком. Симптомы обычно проходят в течение 5-7 дней. При гнойном периостите, возникающем на фоне воспалительных очагов, инфицированных ран мягких тканей грудной клетки, боли острые, интенсивные. Появляются внезапно, быстро усиливаются, становятся дергающими, распирающими, сопровождаются повышением температуры, ознобами.
Остеомиелит ребер диагностируется редко, развивается после открытых переломов, огнестрельных ранений, операций, гнойных поражений мягких тканей. Характеризуется быстрым нарастанием болевого синдрома на фоне лихорадки, ухудшения общего состояния, выделения обильного гнойного отделяемого или появления серого налета на дне раны. Боли пульсирующие, распирающие, уменьшаются после формирования свища. Пальпация зоны повреждения резко болезненна.
При плевритах болевой синдром формируется в плевральной полости, но может ошибочно истолковываться как болезненность в ребрах. Экссудативный плеврит проявляется разлитой тупой болью, которая сменяется ощущением тяжести в боку, одышкой, кашлем, повышением температуры. При сухом плеврите боли колющие, усиливаются при дыхании и движениях, ослабевают в положении на больном боку.

Онкологические поражения
Хондромы обычно образуются в зоне костно-хрящевого перехода, поражают верхние ребра. Болевой синдром появляется через несколько месяцев или лет после образования плотной «шишки». Боль локальная, незначительная либо умеренная, тупая, ноющая. Несмотря на доброкачественность, хондрома может прорастать плевру. В этом случае интенсивность болей нарастает, они становятся острыми, колющими, усиливаются при глубоких вдохах.
Клиническая картина при хондросаркоме определяется степенью злокачественности новообразования. При высокодифференцированных опухолях боли незначительные, постепенно прогрессируют на протяжении нескольких лет, усиливаются по ночам, уменьшаются, но не исчезают после приема ненаркотических анальгетиков. При низкодифференцированных неоплазиях боль быстро нарастает в течение 1-3 месяцев, хуже снимается приемом обезболивающих средств.
Саркома Юинга возникает у детей и молодых людей, проявляется слабой или умеренной волнообразной болью. Болевой синдром быстро усиливается, становится интенсивным, постоянным, беспокоит в ночное время, ограничивает движения и дыхание. Возможно развитие кровохарканья, дыхательной недостаточности. При хондросаркомах и саркомах Юинга наряду с болями в ребрах отмечаются нарушения общего состояния, похудение, слабость, локальное расширение вен в области поражения.
Неврологические причины
Основной неврологической причиной боли в ребрах считается межреберная невралгия. Боль односторонняя, острая, внезапная, ощущается как удар тока или прострел, локализуется в области межреберья, распространяется от позвоночника к грудине. Приступ начинается с покалывания, затем болевой синдром в течение нескольких секунд или 1-3 минут нарастает до невыносимого, заставляет пациента замирать и задерживать дыхание.
Возможна иррадиация в сердце, лопатку, эпигастрий. Иногда после завершения приступа сохраняется ощущение ползания мурашек или щекотания в межреберье. В межприступном периоде пациенты стараются избегать резких движений. Межреберная невралгия встречается при следующих заболеваниях и патологических состояниях:
- Переохлаждение, перегрузка. Невралгия возникает на фоне предшествующей нагрузки, длительного пребывания в неудобной позе, ношения одежды не по сезону, нахождения на сквозняке.
- Травмы. Боли выявляются после ушиба грудной клетки или перелома ребер, сопровождаются проявлениями основной патологии.
- Болезни позвоночника. Межреберная невралгия развивается при остеохондрозе, межпозвоночных грыжах, грудном спондилезе, искривлении позвоночника (сколиозе, кифосколиозе).
- Опоясывающий лишай. Отличительной особенностью этой разновидности невралгии являются розовые пятна, которые образуются через 2-4 дня после начала болей, трансформируются в пузырьки, а затем вскрываются с формированием корочек.
Другие причины
При фибромиалгии боль в ребрах сочетается с неприятными или мучительными ощущениями в других частях тела. Пациенты жалуются, что «болит везде». Боли постоянные, жгучие, диффузные, дополняются онемением, покалыванием, «беганием мурашек», усиливаются как при физической нагрузке, так и при продолжительном пребывании в состоянии покоя. Развиваются нарушения сна, нередко — депрессия, генерализованное тревожное расстройство.
Алгические сенестопатии возникают при депрессиях, неврозах, ипохондрии, других психических расстройствах. Отличаются чрезвычайным разнообразием и изменчивостью, не укладываются в клиническую картину определенного заболевания. Возможны постоянные или периодические тупые, острые, жгучие, сверлящие, выворачивающие болевые ощущения.
Диагностика
Выяснением причины болей в ребрах обычно занимаются травматологи-ортопеды. Для определения характера патологии применяются объективные методики и дополнительные исследования. Программа диагностического поиска включает:
- Опрос. Врач уточняет время и условия появления болевого синдрома, продолжительность и динамику болей, их связь с внешними обстоятельствами. Выявляет другие жалобы (на затруднения дыхания, слабость, повышение температуры).
- Физикальное обследование. Включает внешний осмотр, пальпацию, перкуссию и аускультацию грудной клетки. Позволяет определить локализацию болей, наличие деформации, отека, локальной гиперемии, изменений кожи, других нарушений, оценить дыхание, границы легких.
- Рентгенографию ребер. Показана при травмах и опухолях ребер. Подтверждает переломы, изменения структуры кости. При подозрении на сопутствующее поражение органов грудной клетки дополняется рентгенографией ОГК, по результатам которой можно обнаружить очаговые и диффузные патологические процессы в легких и плевральной полости.
- Неврологический осмотр. Рекомендован при неврологическом генезе болезни. Позволяет локализовать источник болевой импульсации, диагностировать заболевания нервов и позвоночного столба, определить дальнейшее направление обследования.
При опоясывающем лишае дополнительно назначается осмотр дерматолога, при онкологических заболеваниях — консультация онколога. Для уточнения характера изменений в костях, хрящах и мягкотканных структурах при недостаточной эффективности рентгенографии выполняют КТ или МРТ грудной клетки. При опухолях проводят биопсию с последующим цитологическим либо гистологическим исследованием.

Множественные переломы ребер
Лечение
Помощь до постановки диагноза
При незначительном болевом синдроме, удовлетворительном общем состоянии рекомендуется на несколько дней ограничить физическую активность, использовать местные обезболивающие, согревающие и противовоспалительные средства. При повреждениях кожи мази и гели наносить нельзя. При слабости, повышении температуры, появлении резких болей, одышки, кашля, кровохарканья необходимо срочно обратиться за медицинской помощью.
Консервативная терапия
План консервативного лечения определяется характером патологии. В большинстве случаев рекомендуют покой, назначают дыхательную гимнастику, физиопроцедуры. В ряде случаев показаны массаж, мануальная терапия. Лекарственная терапия может включать:
- Анальгетики. При умеренном болевом синдроме применяют таблетированные средства, при сильных болях медикаменты вводят внутримышечно. На поздних стадиях онкологических заболеваний требуются наркотические препараты.
- Антибиотики. При плеврите, гнойном периостите, остеомиелите показана антибиотикотерапия. Вначале используют лекарства широкого спектра действия, затем схему терапии корректируют с учетом чувствительности возбудителя.
- Гормональные средства. Боли при межреберной невралгии и синдроме Титце успешно устраняются путем блокад с кортикостероидами. Блокады выполняют при неэффективности других методик, курс включает не более 3-х введений препарата.
- Цитостатики. Медикаменты назначаются при злокачественных опухолях, уничтожают раковые клетки, замедляют рост новообразования. Могут применяться в виде монотерапии или комбинации из нескольких средств.
Хирургическое лечение
При переломах ребер, осложненных гемо- или пневмотораксом, выполняют пункцию либо дренирование плевральной полости. При множественных двойных переломах требуется остеосинтез. Гнойный периостит является показанием к вскрытию, дренированию гнойника. При остеомиелите осуществляют секвестрэктомию или резекцию ребра. Онкологические поражения являются показанием для проведения радикальных хирургических вмешательств с удалением кости, мягких тканей, лимфатических узлов.
Источник