Почему к вечеру ухудшается зрение и что делать при «куриной слепоте»?
Содержание статьи
Многие люди отмечают, что к вечеру их зрение заметно ухудшается. Причем подобные симптомы могут наблюдаться даже у тех, кто никогда не имел зрительных нарушений. Чем обусловлено снижение остроты зрения в вечернее время суток, можно ли справиться с этим явлением — рассмотрим в данной статье.
Как проявляется «куриная слепота», или ухудшение зрения вечером?
Состояние, при котором происходит ухудшение сумеречного зрения, называется «куриной слепотой», или гемералопией. Для нее характерно снижение остроты зрительного восприятия и потеря пространственной ориентации в сумерках или при плохом освещении. Основными симптомами гемералопии являются снижение светочувствительности, нарушенный процесс адаптации зрения к темноте, сужение зрительных полей. При этом в дневное время и при хорошем освещении человек может видеть нормально.

Офтальмологи отмечают, что «куриная слепота» не является самостоятельной болезнью. Чаще она указывает на наличие офтальмологического заболевания, нехватку витаминов или усталость глаз.
В любом случае гемералопия серьезно отражается на качестве жизни людей, особенно в зимнее время, когда световой день сильно сокращается.
Почему к вечеру ухудшается зрение: основные причины гемералопии
Специалисты выделяют несколько причин, из-за которых возникают расстройства сумеречного и ночного зрения.
Наследственность.
В некоторых случаях гемералопия присутствует у человека с рождения и сохраняется на протяжении всей жизни.
Недостаток витамина А.
Ретинол является одним из важнейших витаминов для зрения. Он входит в состав родопсина (зрительного пигмента) и играет важнейшую роль в процессе световосприятия. Ежедневная норма потребления витамина А для взрослых людей составляет от 800 до 1000 мкг. Если по той или иной причине в организм поступает недостаточно ретинола, у человека ухудшается ночное зрение и развивается «куриная слепота».

Заболевания глаз.
Гемералопия может являться симптомом некоторых офтальмологических заболеваний. Плохое зрение в темноте и в сумерках может указывать на дистрофические изменения сетчатки, воспалительные заболевания сосудистой и сетчатой оболочек глаза, атрофию зрительного нерва, глаукому и другие глазные болезни. Как правило, в таких случаях «куриная слепота» является не единственным симптомом и сопровождается другими клиническими проявлениями заболевания.

Переутомление глаз.
Еще одна распространенная причина, почему к вечеру зрение падает, заключается в переутомлении глаз. Если весь день Вы проводите в офисе за компьютером, много смотрите телевизор, занимаетесь шитьем или другой работой, где требуется хорошее зрение на близком расстоянии, то к вечеру возникает чрезмерный тонус мышц. Это приводит к тому, что дальнее зрение вечером заметно ухудшается. Опасность частого переутомления глаз состоит в том, что регулярное перенапряжение аккомодационных мышц рано или поздно может привести к близорукости, и тогда понадобится соответствующая коррекция.

Основные виды «куриной слепоты»
В зависимости от причины, которая вызвала гемералопию, выделяют несколько разновидностей «куриной слепоты».
Врожденная.
В этом случае расстройство сумеречного и ночного зрения носит наследственный характер и является постоянным. Врожденная гемералопия проявляет себя уже в детском или подростковом возрасте, характеризуется стойким снижением зрения в темноте и нарушенным процессом адаптации к изменению освещенности. Такой тип «куриной слепоты» не поддается лечению.
Эссенциальная.
Данный тип гемералопии возникает при недостаточном поступлении в организм витамина А или нарушении его всасываемости. Наиболее часто эссенциальная гемералопия развивается у людей, которые придерживаются несбалансированных диет, плохо питаются, страдают алкоголизмом, заболеваниями печени, неврастенией. Нарушение всасываемости ретинола характерно для пациентов с эндокринными заболеваниями, сниженным иммунитетом, гепатитом, хроническими болезнями поджелудочной железы и ЖКТ. Такой тип «куриной слепоты» хорошо поддается лечению: достаточно нормализовать поступление в организм ретинола или восстановить обменные процессы.

Симптоматическая.
Это расстройство сумеречного зрения, которое является симптомом других глазных заболеваний. Терапия в данном случае заключается в лечении основной болезни.
«Ложная куриная слепота».
Если вечернее зрение ухудшается временами из-за дневного переутомления глаз, то такой тип гемералопии называют «ложной куриной слепотой».
Группы риска: у кого к вечеру падает зрение?
«Куриная слепота» может развиваться у людей любого пола. Однако в период менопаузы в женском организме происходят серьезные гормональные перестройки, из-за чего риск развития гемералопии становится в несколько раз выше, чем у представителей сильного пола того же возраста.
Также в группу риска входят еще несколько категорий людей:
- социально незащищенные слои населения, рацион которых обеднен витаминами, в том числе ретинолом;
- приверженцы несбалансированных строгих диет;
- пациенты с хроническими заболеваниями, влияющими на всасываемость витаминов;
- люди старше 40 лет, потому что с возрастом ухудшается питание сетчатки;
- пациенты с некоторыми офтальмологическими заболеваниями;
- люди, которые много работают за компьютером.

Чем опасно плохое зрение в темноте?
Гемералопия не просто снижает качество жизни пациентов, она может быть по-настоящему опасной.
Во-первых, если вовремя не обратить внимание на то, что у Вас садится зрение и нарушена адаптация к темноте, можно пропустить опасное офтальмологическое заболевание, которое приведет к необратимым изменениям.
Во-вторых, по оценкам европейских врачей, «куриная слепота» становится причиной ДТП не реже, чем вождение в пьяном виде. Люди, у которых нарушено световосприятие, могут не замечать опасностей на дороге, что и приводит к аварийным ситуациям. По этой причине комиссии, которые определяют профессиональную пригодность водителей и других специалистов, зачастую проводят тест на «куриную слепоту».

Ухудшение зрения вечером: диагностика, лечение и профилактика
В большинстве случаев «куриная слепота» поддается лечению, поэтому если у Вас ухудшилось зрение в темноте, нужно как можно раньше обратиться на прием к врачу-офтальмологу.
Диагностика обычно включает анализ жалоб пациента, изучение клинических симптомов и проведение электроретинографии, которая позволяет установить наличие аномалий сетчатой оболочки.
Также в диагностических целях врач может провести следующие исследования:
- периметрию — определение зрительных полей;
- электроокулографию — оценку состояния глазных мышц и поверхности сетчатой оболочки при движениях глазного яблока;
- адаптометрию — тестирование на световосприятие.
По результатам диагностики специалист определяет тип гемералопии и назначает соответствующее лечение.

Если «куриная слепота» связана исключительно с переутомлением, то врач порекомендует изменить режим работы: давать отдых глазам, делать частые перерывы, соблюдать расстояние между глазами и монитором компьютера, выполнять специальную гимнастику. Избежать усталости зрительных органов помогает правильное освещение, которое должно быть умеренно ярким и комфортным. Не рекомендуется работать за монитором или смотреть телевизор в темноте.
При эссенциальной гемералопии важно увеличить поступление в организм витамина А или устранить причины, которые мешают его усвоению. При такой форме расстройства часто назначают диетотерапию, которая предполагает сбалансированное питание и употребление продуктов с большим количеством ретинола и других витаминов. При «куриной слепоте» нужно есть много свежих ягод и фруктов (чернику, черную смородину, крыжовник, абрикосы, персики), зелень и овощи (морковь, шпинат, томаты, зеленый горошек), а также печень трески, сливочное масло, сыр, яйца, молоко. При необходимости врач назначит комплекс витаминных препаратов, которые компенсируют недостаток ретинола в организме.

Успех лечения симптоматической гемералопии напрямую зависит от тяжести основного заболевания. Если оно поддается терапии или коррекции, то расстройство ночного зрения также будет обратимо. Например, хирургическое лечение миопии или глаукомы в большинстве случаев помогает вернуть пациенту четкое зрение, восстановить светочувствительность сетчатки, тем самым избавив его от «куриной слепоты».
Единственная форма гемералопии, которая не поддается лечению, — врожденная. Однако для уменьшения выраженности симптомов специалист может назначить прием витаминов и диетотерапию.

Людям, которые входят в группу риска по развитию гемералопии, но пока не имеют симптомов данного расстройства, врачи рекомендуют выполнять профилактические мероприятия:
- сбалансированно питаться, употребляя в пищу много продуктов с витамином А;
- защищать глаза от яркого света (слепящих фар, фонарей, отраженных световых лучей);
- регулярно посещать офтальмолога для своевременной диагностики близорукости или офтальмологических заболеваний;
- ежегодно проходить диспансеризацию для выявления хронических болезней и состояний, которые могут спровоцировать развитие гемералопии.
Внимательное отношение к здоровью глаз поможет предупредить развитие «куриной слепоты» и сохранить хорошее зрение в темноте.
Источник
Болит правый или левый глаз – в чем опасность?
Болит правый или левый глаз — в чем опасность? LensMaster.ru 2020-01-29T11:39:35+03:00
 Глазная боль — это термин, включающий в себя дискомфорт в глазу, а также вокруг и позади него. Боль может затрагивать как оба глаза, так и только один. Разберем последний вариант более подробно.
Глазная боль — это термин, включающий в себя дискомфорт в глазу, а также вокруг и позади него. Боль может затрагивать как оба глаза, так и только один. Разберем последний вариант более подробно.
По результатам исследований нет данных о том, что правый или левый глаз болит чаще. В каждом случае это индивидуально.
Наиболее распространенные причины острой боли в одном глазу это:
Травма глаза с повреждением роговицы, острый приступ глаукомы, иридоциклит, флегмона орбиты, невралгические синдромы, головные боли и височный артериит.
1) Травмы глаза с повреждением роговицы. При повреждении передней прозрачной оболочки глаза — роговицы, возникает целый комплекс симптомов, который объединили в роговичный синдром. При этом пациент испытывает острую боль режущего характера, светобоязнь, блефароспазм (глаз не может полностью открыться). Связано это с повреждением нервных волокон роговицы, которые в изобилии представлены на ее поверхности. Характерный диагностический признак — улучшение состояния при применении анестезирующих капель, так как снижается чувствительность нервных окончаний.
2) Острый приступ глаукомы. Развивается при резком повышении внутриглазного давления. При этом боль распространяется в висок, зрение ухудшается, мутнеет, глаз приобретает красно-фиолетовый оттенок, глазное яблоко становится твердым, пальпация безболезненна. Эта ситуация является экстренной и требует немедленного обращения к врачу! При долгом воздействии высокого давления начинает страдать зрительный нерв, его ткань разрушается и прежнюю остроту зрения можно не вернуть.
Также глаукома может протекать без острых приступов. Постепенное повышение внутриглазного давления не дает острых проявлений, что нередко является причиной позднего обращения к офтальмологу. Заболевание достигает терминальной стадии, зрительная функция теряется и возникает гипертензионный болевой синдром. Боль наступает постепенно и медленно затухает.
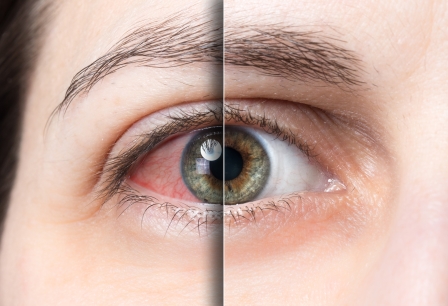 3) Иридоциклит — это воспаление передней части сосудистой оболочки глаза (радужки и цилиарного тела).
3) Иридоциклит — это воспаление передней части сосудистой оболочки глаза (радужки и цилиарного тела).
При этом пациент испытывает острую боль, усиливающуюся по ночам, зрачок сужается и теряет способность к расширению. Глаз мягкий, но при пальпации возникает болезненность.
4) Флегмона орбиты — это гнойное воспаление тканей орбиты. При этом боль локализуется в области глазного яблока и рядом с ним. Возникает остро, общее состояние пациента ухудшается, повышается температура, появляется озноб и головная боль. Веки глаза отекают, при касании боль резко усиливается. Это состояние опасно для жизни, требует неотложной медицинской помощи.
 5) Невралгические синдромы. Односторонняя боль в глазу характерна при поражении нервов. В зависимости от пораженного нерва, различается точная локализация боли и ее характер. При поражении тройничного нерва (первой его ветви) характерны сильные приступообразные боли в области глаза, надбровья и верхнего века. Пальпация в точке выхода зрительного нерва очень болезненна.
5) Невралгические синдромы. Односторонняя боль в глазу характерна при поражении нервов. В зависимости от пораженного нерва, различается точная локализация боли и ее характер. При поражении тройничного нерва (первой его ветви) характерны сильные приступообразные боли в области глаза, надбровья и верхнего века. Пальпация в точке выхода зрительного нерва очень болезненна.
Невралгия носоресничного нерва — характеризуется выраженной болью в области глаза, у внутреннего угла глаза и спинки носа.
Синдром крыло-нёбного узла — боль в лобной области и в области глазного яблока. Может сопровождаться отеком верхнего века и светобоязнью.
 6) Головные боли.
6) Головные боли.
Мигрень сопровождается выраженной односторонней болью в лобно-орбитально-височной области головы. При этом боль может распространиться на всю половину головы, а зрение может ухудшиться (в большинстве случаев это проявляется возникновением мерцающего пятна в поле зрения).
Также известны кластерные боли — это пульсирующая головная боль, захватывающая область глаза, длительностью 1,5 часа. Возникает преимущественно ночью в одно и тоже время.
7) Височный артериит. Возникает исключительно у пожилых людей, за редким исключением. Больше подвержены женщины. Это воспаление артерий, снабжающих кровью область головы, глаз и глазного нерва. Во время приступа возникает сильная боль в виске, глазной области, временное ухудшение зрения. Опасность данного заболевания в том, что при длительном течении может вызывать необратимую потерю зрения.
Как видите, список возможных причин боли в одном глазу обширен. Для постановки точного диагноза необходимо динамическое наблюдение, в некоторых случаях специфические обследования. Среди этих патологий есть состояния, промедление при которых опасно для жизни.
Лечение.
- При травмах глаза, необходимо удостовериться в отсутствии инородных тел, при необходимости их удалить, обработать раны антисептиками, антибактериальными препаратами и заживляющими гелями.
- При глаукоме необходима нормализация внутриглазного давления, препараты нейропротекторы, защищающие нервные ткани от действия высокого давления.
- При иридоциклите — используются противовоспалительная и антибактериальная терапии, а также лечение системного заболевания, спровоцировавшего иридоциклит.
- Невралгические синдромы обусловлены воспалением нервной ткани, поэтому в основном требуется противовоспалительная терапия. Головные боли, как и невралгия, требуют совместного наблюдения у врачей-неврологов.
- Височный артериит лечится совместно с терапевтом. Назначают курс стероидных препаратов хорошо снимающих воспаление артерий.
- Все лечение требует индивидуального подхода и комплексного наблюдения. Если вы отмечаете возникающую боль на одном глазу, особенно повторяющуюся — не стоит медлить. Запишитесь на консультацию! Ведь только вовремя оказанная медицинская помощь даст максимально быстрое избавлении от болезненного состояния.
Берегите свои глаза и будьте здоровы!
Источник
Давящая боль в глазах — причины и возможные последствия
Давящая боль в глазах — причины и возможные последствия LensMaster.ru 2019-10-27T23:45:52+03:00
Давящая боль в глазах — ощущение не из приятных. Особенно, боль проявляется в полной мере при попытке посмотреть вверх, в стороны, а также при открытии и закрытии глаз. Из-за такой боли пациенту может начать казаться, что он испытывает головную боль, которая ощущается особенно сильно в области лобной и височных долей, а иногда ощущение давления сопровождается повышением температуры, двоением в глазах, светобоязнью, и общим снижением качества зрения. Что делать при давящей боли в глазах и является ли частая боль признаком заболевания?
Частой причиной возникновения давящей боли является повышение артериального давления. В данном случае, наши глаза выступают своеобразным индикатором, принимая часть проблемы на себя. При повышении давления, человек ощущает, что глаз болит «изнутри», нередко симптом сопровождается головокружением и рассеянным зрением. При приведении давления в норму, как правило, и глазная боль проходит.
Не стоит исключать инфекционные заболевания глаза, головного мозга и общую интоксикацию организма. Ощущение давления здесь связано с тем, что в воспалительный процесс могут быть включены зрительный нерв и мышцы глаза. Говоря об интоксикации, не следует думать только о попадании яда в организм. Интоксикация — это широкое понятие, которое может иметь место и при наличии вирусов и грибков, например, при заболевании гриппом и ОРВИ. Воспаление носовых пазух при насморке или гайморите, также напрямую повлияет и на состояние глаз. При осложненных формах инфекционных заболеваний, гной может проникнуть даже в область глазницы.
Мы часто недооцениваем наше психоэмоциональное состояние, поэтому пренебрегаем заботой о нем и экологией внутреннего мира. Однако, наличие депрессионных периодов или психологического расстройства может стать причиной боли в глазах, особенно, если в результате нервного напряжения мы плачем и постоянно трем глаза. Колоссальные нагрузки, испытываемые глазами, могут стать причиной бесконечных мигреней и ухудшения зрения.
Травмы глазного яблока, головы и лицевой кости черепа могут являться причиной боли в глазницах. Причиной является непосредственное механическое воздействие на довольно нежный и восприимчивый орган. Если у вас сотрясение головного мозга или вы недавно с ним столкнулись, боль в глазах — результат такого взаимодействия и, как следствие, побочный эффект.
Наш организм — целостная система, в которой все взаимосвязано. Таким образом, боль при остеохондрозе шейной части может ощущаться в том числе и в глазах. Однако, симптоматика остеохондроза нередко сопровождается головной болью и искривлением позвоночника.
Конечно же, нельзя исключать и заболевания глаз. В данном случае, симптом давления присущ человеку при наличии или созревании ячменя и при развитии конъюнктивита. Воспаление слизистой оболочки глаза — частая причина болевых ощущений при моргании и в покое, сопровождается ощущением сухости и желанием тереть глаза. Нередко, при конъюнктивите, вследствие попадания инфекции, глаза краснеют, слезятся.
Методы коррекции зрения, линзы или очки, подобранные неправильно, также могут усугубить состояние глаза и неприятные ощущения в нем. Тенденцию к боли легко отследить, понаблюдайте за собой при ношении очков, если именно в них появляются неприятные ощущения, то возможно изделие было подобрано без учета ваших особенностей и его необходимо поменять.
Что делать, если вы испытываете такое неприятное чувство? Во-первых, постараться в ближайшее время посетить врача, чтобы наверняка исключить плохой сценарий развития болезней и точно определить именно вашу симптоматику. В домашних условиях, можно принять обезболивающие препараты групп нестероидных противовоспалительных средств. Если в дополнении к ощущению давления в глазах, есть признаки инфекционных заболеваний, гриппа или ОРВИ, необходимо взять больничный и усиленно заняться укреплением иммунитета и лечением, не забыв вызвать на дом терапевта. Если причиной боли в глазах стало попадание инородного предмета, ни в коем случае не стоит пытаться самостоятельно решить проблему и вытащить его. Это чревато занесением инфекции в глаз, так как наши руки не стерильно чистые, и зачастую подобные манипуляции проводятся далеко не в подходящих условиях. Помимо этого, есть огромный риск загнать соринку или осколок вглубь глаза, откуда вытащить его можно будет лишь хирургическими методами. Единственное, что вы можете сделать — это промыть глаза чистой водой. Если это не дало результата, и в глазах по-прежнему ощущается что-то инородное, следует обратиться в травмпункт.
Какие обследования нужно пройти, чтобы исключить болезни? Будучи у врача, необходимо измерить глазное давление. Допустимым считается диапазон от 9 до 22 мм рт.ст. При отклонении от нормы могут быть назначены дополнительные исследования. Не менее важно, провести КТ и МРТ, чтобы исключить опухоль и воспаления головного мозга. Необходимо записаться на УЗИ сосудов головного мозга, чтобы определить наличие тромбов в сосудах и общей скорости кровообращения.
Источник