Пояснично-крестцовый радикулит: симптомы и лечение
Содержание статьи
Сильная боль в спине — признак начала радикулита. Как лечить радикулит?
Радикулит — самое распространенное заболевание пучков нервных волокон спинного мозга. Причиной возникновения радикулита могут быть:
— осложнения после перенесенной инфекционной болезни, например, гриппа или ангины;
— заболевания позвоночника: травмы или остеохондроз, при которых межпозвонковые диски теряют эластичность и оказывают давление на нервные окончания.
Обычно радикулит приходит неожиданно, после какого-нибудь неловкого движения. Чаще всего начинается болезнь с сильной боли в спине, при которой человек не может ни согнутся, ни разогнутся. При первых появлениях резких и жгущих болей в спине срочно обращайтесь к неврологу. Он после рентгеновского обследования позвоночника оценит степень развития заболевания и риск развития осложнения. При несвоевременном и неправильном лечении радикулит переходит в хроническую форму с периодическими обострениями.
В зависимости от места поражения нервных волокон различают: пояснично-крестцовый, верхний шейный, шейно-плечевой и грудной радикулит. Боли, локализирующиеся в области затылка и шеи, которые усиливаются при поворотах головы или кашле свидетельствуют о радикулите в шейном отделе позвоночника. При этой форме радикулита могут наблюдаться сильные головокружения, временная глухота, что говорит о нарушении кровоснабжения мозга. Иногда боли в шеи могут отдаваться также в плечи и руки. Они сильно усиливаются при движении руками или повороте плеч и рук. Такие симптомы характерны шейно-плечевому остеохондрозу.

Боли при грудном радикулите острые и приступообразные, которые усиливаются при вдохе и резком движении. Часто симптомы радикулита очень часто путают с болью, возникшей из-за сбоя работы сердца. В основном у людей трудоспособного возраста встречается пояснично-крестцовый радикулит. Боли в области поясницы, резко усиливающиеся при ходьбе и наклонах туловища — характерные симптомы радикулита поясничного отдела позвоночника.
Первый вопрос, возникающий при приступе радикулита: как лечить болезнь? Снять приступы сильной боли в спине при радикулите помогают инъекции болеутоляющих препаратов, таких как кетонал, вольтарен, кеторол и другие, а также хорошо действует новокаиновая блокада. Одновременно врач назначает физиотерапевтическое процедуры: ультрафиолетовое облучение, ультразвук, электрофарез, магнитотерапию, гирудотерапию или иглоукалывание. По мере ослабления болей назначается массаж и лечебная гимнастика.
При пояснично-крестцовом радикулите обязательно надо носить специальные пояса или корсеты. При любых видах радикулита больному рекомендуется санаторно-курортное лечение, где имеются минеральные воды и грязелечение. Минеральные воды и грязь оказывают противовоспалительное и обезболивающее действие, они улучшают кровообращение и способствуют восстановлению мягких тканей позвоночника. Но мануальная терапия, которая предлагается при радикулите, может быть полезным не во всех случаях. Действительно, опытный мануальный терапевт может иногда снять боль за несколько секунд, но если имеются воспалительные заболевания межпозвонковых дисков, такой метод может только усугубить ситуацию.
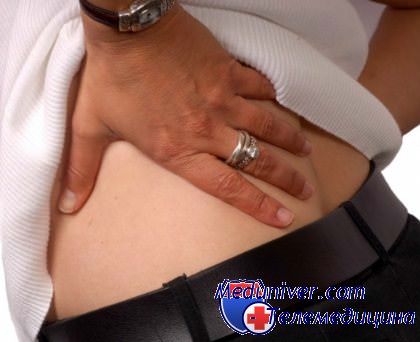
Многие люди при возникновении сильных болей в спине стараются лечить ее, прикладывая к больному месту грелку, горчичники, нагретый утюг или натирая жгучими мазями согревающего действия. Применение тепловых процедур без назначения врача недопустимо, так как боли в спине не всегда могут быть симптомом радикулита. Радикулит не вылечивается быстро, чаще всего больному приходится приспосабливаться к этой болезни. При обострениях радикулита надо придерживаться постельного режима. Больной должен избегать действий, вызывающих приступ болезни. Это — поднятие тяжести, неловкие повороты туловища и головы, переохлаждения тела, а также заражения инфекционными заболеваниями и интоксикации.
После установки точного диагноза следует параллельно с медикаментозным лечением радикулита применять растирания мазями и препаратами лекарственных растений. Поглаживания, разминания и растирания области больного места в течение 10 минут эффективны для снятия болевых ощущений. При радикулите курс лечения должно подбираться неврологом, а его эффективность зависит от активного участия самого больного в процессе лечения.
Больной сам может ускорить выздоровление путем активизации возможностей своего организма в борьбе с болезнью. А для этого надо больше двигаться, вести здоровый образ жизни, не забывая регулярно выполнять лечебную гимнастику и массаж. Лечебная гимнастика и массаж укрепляют мышечно-связочный аппарат спины, что способствует вытяжению позвоночника и уменьшению нагрузки на межпозвонковые диски. Эта разгрузка позвоночника и способствует улучшению состояния больного при радикулите.
Видео урок как с помощью плавания укрепить спину
— Вернуться в оглавление раздела «Профилактика заболеваний»
Автор: Искандер Милевски
Источник
Пояснично-крестцовый радикулит: симптомы и лечение
Наш позвоночник болит по разным причинам, одна из них – радикулит. Распространенным типом радикулита является тот, что вызывает сильную боль в нижней части спины. Что же это такое – радикулит пояснично-крестцового отдела позвоночника? Это заболевание, при котором происходит воспаление и/или сдавливание нервных корешков сразу в двух отделах позвоночника. Основной признак патологии – болезненные ощущения, усиливающиеся и прекращающиеся при воздействии определенных факторов. Лечение требует правильной диагностики и подбора разных методов, направленных на снятие болевого синдрома, воспаления и профилактику рецидивов. При своевременном обращении к врачу прогноз для пациента благоприятный. Радикулит этого типа хорошо поддается терапии при выполнении пациентом всех данных ему рекомендаций.
Что нужно знать о пояснично-крестцовом радикулите?
Заболевание диагностируется часто у мужчин и женщин в возрасте от 35 до 55 лет. Провоцируют появление и развитие патологии различные факторы, и основной из них – дегенеративно-дистрофические изменения, происходящие в позвоночнике (воспаления, инфекции, смещения, сужения каналов и пр.). Радикулит в поясничном и крестцовом отделах позвоночника – это, как правило, хроническое заболевание с периодическими рецидивами разной продолжительности и интенсивности. Рецидивы случаются от одного до нескольких раз в год. Спровоцировать радикулит могут следующие факторы:
- травмы и повышенная нагрузка на позвоночник;
- новообразования;
- воспаления в мягких тканях, различные патологии и заболевания;
- нарушение обмена веществ и аутоиммунные патологии;
- наследственность.
Спровоцировать рецидивы могут такие факторы, как:
- переохлаждение или простуда;
- физические нагрузки;
- внезапное травмирование (например, резкие движения в области поясничного отдела);
- интоксикация организма.
С данной проблемой сталкиваются многие, но в группе риска находятся те, чья профессиональная деятельность связана с поднятием тяжестей и постоянной нагрузкой на позвоночник, а также те, кто, также в силу профессии, сидит по многу часов.
Признаки заболевания
Главный симптом пояснично-крестцового радикулита – боль. Болевой синдром может быть разной интенсивности и места возникновения, но всегда усиливается при подъеме тяжестей и при любых нагрузках на поясничный отдел. Также болезненность может возникать при кашле и чихании, при наклонах вперед-назад и в стороны. Боль может возникать в поясничном отделе и отдавать в ягодицы, болеть могут внешняя и внутренняя поверхность бедра и даже икроножные мышцы. Также болевой синдром при радикулите этого типа может проявляться как с одной, так и с обеих сторон спины.
Внезапное появление боли, ее спонтанное прекращение
Острая форма радикулита в пояснице и крестце характеризуется появлением внезапной резкой боли, особенно при наклонах вперед или поднятии тяжестей. Дискомфортные ощущения исчезают так же внезапно, как появляются, спустя какое-то время.
Интенсивное усиление болей при поднятии выпрямленных ног
Как правило, это симптом первой стадии, и чаще всего появляется он в положении лежа. Если у больного радикулит проявляет себя только с одной стороны, то при подъеме ноги с этой стороны, также из положения лежа, боль будет резко усиливаться и распространяться от поясницы на ягодицу и заднюю поверхность бедра.
Невозможность находиться постоянно в одной позе
Хронический и вялотекущий радикулит в области поясницы и крестца проявляется тупой ноющей болью, которая может усиливаться после долгого пребывания в одном и том же положении, например, после сна или когда человек продолжительное время стоит и сидит, что значительно ухудшает качество жизни. Болезненный дискомфорт может сопровождаться онемением в области спины. Симптоматика пояснично-крестцового радикулита также определяется по стадиям.
- Первая стадия (острая форма) часто сопровождается резким усилением боли при наклонах головы, при кашле или чихании, скованностью движений, дискомфортом при ходьбе, поворотах и наклонах. Болезненность в основном сосредотачивается в пояснице и ягодице, как правило, с одной стороны.
- Для второй стадии характерны те же симптомы, но при этом боль резко усиливается при наклоне головы – теперь уже в спине, бедрах, голени и стопе. Также появляется резкая боль при смене положения лежа на положение сидя.
Причины возникновения
Радикулит в поясничной и крестцовой областях не является самостоятельным заболеванием. К раздражению и сдавливанию нервных корешков, после чего появляется серьезный дискомфорт, приводят разные причины. Это могут быть и занесенные инфекции, но чаще всего к радикулиту приводит развитие остеохондроза.
Травмы позвоночника
Травмы и ушибы позвоночника, которые впоследствии приведут к развитию радикулита, это:
- серьезные интенсивные воздействия – автомобильные аварии, падения с высоты, оказание давления тяжелыми предметами (при обрушении зданий, например);
- физические воздействия (удары, столкновения с другими предметами и людьми);
- травмы на фоне имеющихся патологий (остеопороза, метастазов, опухолей и т.д.): такая травматизация возможна даже при неловком повороте в постели. Также получить травму можно во время занятий спортом.
Заболевание, к примеру, артрит
Привести к воспалению корешков могут и различные заболевания, преимущественно опорно-двигательного аппарата (артрит, деформирующий спондилоартроз, межпозвонковые грыжи, остеоартроз и т.д.). Также радикулит может быть последствием и осложнением таких болезней, как менингит, грипп, ревматизм, туберкулез и пр.
Остеохондроз
Остеохондроз – одна из основных причин, приводящих в радикулиту в пояснице. Патология возникает из-за разного рода деформаций позвоночника и его отдельных частей. Основной фактор развития остеохондроза – перегрузка опорно-двигательного аппарата, которая возникает из-за нарушения осанки, индивидуальной манеры сидеть или ходить, наследственности, аномального развития, неподходящих или чрезмерных физических нагрузок. Остеохондроз поясничного отдела часто связан с перегрузками при наклонах и подъеме тяжестей.
Как лечить радикулит?
Лечение пояснично-крестцового радикулита редко выходит за пределы дома, но подбирается специалистом и проводится под его строгим контролем. Чем раньше диагностировано заболевание и начато лечение, тем меньше вероятности, что оно приобретет хроническую форму. Начало лечения – консультация у невролога и осмотр. После этого доктор назначает анализы и обследования: рентген, электромиографию, МРТ, КТ и пр. – в зависимости от анамнеза пациента. Лечение пояснично-крестцового радикулита может быть медикаментозным и с хирургическим вмешательством (в редких особо запущенных случаях), а план лечения составляется исходя из результатов обследований, симптомов и причин развития заболевания пациента и может включать:
- снятие или купирование болевого синдрома и последствий – воспалений, отеков, снижения подвижности и т.д. – достигается за счет назначения обезболивающих и противовоспалительных препаратов, в некоторых случаях назначается блокада болевых участков;
- физиотерапевтические процедуры, которые являются обычной практикой при лечении пояснично-крестцового радикулита. Пациенту могут быть назначены УФО, УВЧ, магнитотерапия, электрофорез и рефлексотерапия;
- ЛФК и массаж, которые назначают после окончания острого периода.
- Медикаментозное лечение пояснично-крестцового радикулита – процесс сугубо индивидуальный и подбирается под каждого пациента и его симптомы отдельно.
Профилактика обострений
В качестве профилактики при радикулите пояснично-крестцового отдела позвоночника назначают гимнастику, которая способствует укреплению мышечного корсета. Очень рекомендуется плавание. Также пациентам рекомендуется исключить любые факторы,которые приводили или приводят к радикулиту и его причинам.
Источник
Радикулит поясничный причины, симптомы, методы лечения и профилактики

Дата публикации: 13.06.2018
Дата проверки статьи: 29.11.2019
Поясничный радикулит — это болезнь позвоночника, выраженная в защемлении спинномозговых нервных корешков. Чаще возникает вследствие возрастных дегенераций в поясничном отделе. Существует также пояснично-крестцовый радикулит, который развивается в области поясницы и крестца. Характерный признак патологии — воспалительные процессы и жгучий болевой синдром, причём боль распространяется не только на поясницу, но и соседние зоны спины. Симптомы проявляются при активных физических нагрузках или резких движениях (наклонах, поворотах, сгибах позвоночника). Облегчение наступает, если остановиться и прекратить любую двигательную активность. Другое название — корешковый синдром. Лечением занимается врач-ревматолог, невролог, хирург и другие специалисты.
Причины поясничного радикулита
Источник заболевания может локализоваться в любом внутреннем органе или тканях, что приводит к различным осложнениям. Причины патологии:
- смещения позвонков и дисков (спондилолистез, спондилолиз, спондилез, спондилоартроз);
- дистрофические процессы и дегенерации позвоночного столба и спинного мозга;
- нарушения метаболизма, ожирение, сахарный диабет;
- инфекционные воспаления нервов;
- воспаления и отёки в спине;
- спазмы мышц и нервных волокон;
- стеноз позвоночного столба;
- переломы и ушибы позвоночника;
- грыжи, протрузии, парезы;
- образование остеофитов;
- венозные застои, тромбы;
- малоподвижный образ жизни;
- искривление осанки с гиперлордозом;
- переохлаждение;
- инфекции;
- беременность.
Симптомы поясничного радикулита
Поясница считается самой прочной и устойчивой к нагрузкам — именно здесь находится центр тяжести тела. Когда уровень нагрузок превышает возможности спины, происходит смещение позвонков и защемление нервов спинного мозга. Одновременно нарушаются функции межпозвоночных мышц, связок, костных и мягких тканей.
Признаки поясничного радикулита:
- болевой синдром разной интенсивности, частоты и длительности (ишиас, люмбаго, люмбалгия, люмбоишиалгия);
- снижение чувствительности спины, онемение, покалывание кожи;
- выраженные симптомы неврологических патологий;
- возникновение боли в ногах, седалищном нерве, ягодичной зоне;
- расстройства нервных импульсов;
- потеря естественных рефлексов;
- слабость костно-мышечного аппарата;
- заболевания межпозвоночных дисков;
- поясничный остеохондроз;
- ограничение подвижности;
- тонические мышечные сокращения;
- перекос туловища.
Стадии развития поясничного радикулита
Для любой формы корешкового синдрома характерно развитие в два этапа — первая и вторая стадии. Также существуют стадии обострения и прогрессирования, которые зависят от состояния пациента и степени тяжести болезни:
- Первая. Выражается в поражении ягодичных и спинных нервов при смене положения тела, кашле, чихании. Больной инстинктивно принимает скованную позу, чтобы избавиться от боли.
- Вторая. Характеризуется увеличением болезненности и иррадиацией в седалищный нерв, а также повышенной ограниченностью двигательных функций.
Обострение и прогрессирование характеризуется изменением температуры тела и походки, онемением конечностей и спины, потерей чувствительности, слабостью мышц.
Корешковый синдром классифицируется по этиологии (первичный и вторичный) и по форме протекания (острый и хронический).
Поясничный радикулит по причине возникновения
- Первичный. Неврологический тип, появляется вследствие врождённых или приобретённых поражений нервных корешков спинного мозга.
- Вторичный. Невротический тип, возникает из-за сдавливания нервов в спинномозговом отделе позвоночника.
Поясничный радикулит по форме протекания
- Острый. Развивается внезапно, обычно после резких поворотов или наклонов туловища, усиленных нагрузок. Сопровождается резкой жгучей болью, которая при должном лечении проходит через несколько дней.
- Хронический. Затяжная форма, которая отличается равномерной интенсивностью и отсутствием острых болевых ощущений. Обычно длится несколько месяцев.
Диагностика
Исследование состояния больного проводят невролог и ревматолог. Неврологические анализы изучают:
локацию и характер болевого синдрома в ноге, ягодицах, спине;
рефлексы связок и сухожилий в колене и стопе;
степень устойчивости и силы нижних конечностей;
уровень чувствительности в стопе, голени, бедре, пояснице;
линию искривления позвоночника и стадию сколиоза.
Из аппаратных способов обследовать спинномозговые корешки врачи применяют МРТ и компьютерную томографию спинного мозга, которые показывают расположение, состояние и структуру межпозвоночных дисков, нервов, суставов и других элементов опорно-двигательного аппарата.
В сети клиник ЦМРТ можно пройти обследования с помощью следующих методов диагностики:
К какому врачу обратиться
Диагностировать болезнь может терапевт, однако лечением занимается невролог. Он же выдает направление к другим врачам, например, вертебрологу, если радикулиту сопутствуют заболевания позвоночника.
Лечение поясничного радикулита
Чтобы полностью избавиться от боли и вылечить патологию, необходимо своевременно обращаться к специалисту. Врач проведёт диагностику и подберёт эффективный курс лечения. Обычно назначают физиотерапевтическое и медикаментозное лечение, в сложных случаях — операцию. Самые надёжные средства для лечения болезни:
- Лекарства и мази. Обезболивающие таблетки, противовоспалительные препараты, инъекции.
- Мануальная терапия и массаж. Механическое воздействие на нервно-мышечные сплетения и стимуляция рефлексов.
- Лечебная гимнастика. Правильное дозирование физических нагрузок.
- Физиотерапия. Лечение радиоволнами, лазером, магнитом, ультразвуком.
В сети клиник ЦМРТ врачи применяют такие лечебные методики:
Профилактика поясничного радикулита
- Запишитесь на танцы, массаж, ЛФК, плавание, делайте утреннюю зарядку.
- Спите 6-8 часов на ровной удобной поверхности, лучше на спине или в позе эмбриона.
- Соблюдайте режим отдыха и работы, делайте перерывы и разминку.
- Не перегружайте позвоночник, контролируйте силу и частоту нагрузок.
Отзывы пациентов
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник