Покраснение глаз
Содержание статьи
Покраснение глаз — это не только эстетическая проблема, это еще и медицинский симптом, которым могут проявляться различные заболевания. Если у Вас покраснели глаза, стоит разобраться, какая именно причина вызвала их покраснение.
Почему краснеют глаза
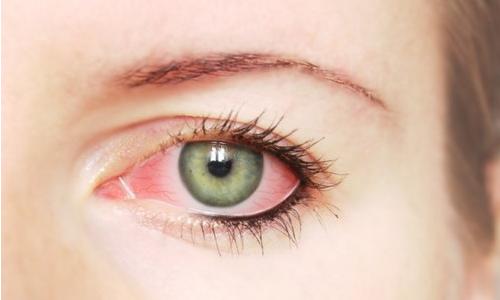
Под покраснением глаз обычно понимают покраснение склеры — белковой оболочки глаза. Склера содержит значительное количество капилляров — мельчайших кровеносных сосудов. Обычно они незаметны, но под воздействием ряда обстоятельств кровеносные сосуды склеры могут расширяться, стенки сосудов при расширении растягиваются, и тогда мы их видим, вернее, видим наполняющую сосуды кровь. Кровь красного цвета, поэтому глаза выглядят покрасневшими.
В большинстве случаев расширение сосудов склеры вызвано резким усилением кровообращения. Так организм отвечает на достаточно широкий круг проблем. Кровь — это внутренний транспорт, с помощью которого доставляются питательные вещества, удаляются токсины. Приток крови способствует повышению местной иммунной защиты, ускоряет заживление. Во многих случаях покраснение глаз довольно быстро проходит; это означает, что кровоснабжение склеры нормализовалось. Если покраснение сохраняется длительное время, то, очевидно, проблема, которая его вызвала, достаточно серьёзна.
Что делать при покраснении глаз

В первую очередь следует устранить причину, вызвавшую покраснение глаз.
Если покраснение глаз — следствие переутомление, надо дать глазам отдых. Устранению покраснения способствует сон: ведь когда мы спим, наши глаза отдыхают. Полноценный восьмичасовой сон во многих случаях поможет убрать покраснение глаз.
В современном мире многие виды деятельностей связаны с работой за компьютером. Глаза очень устают, если приходится всё время смотреть в экран. Необходимо отводить глаза в сторону, специально моргать, а ещё лучше давать глазам отдых время от времени закрывая их на пару минут.
Возможно, покраснение глаз — это аллергическая реакция. Необходимо убрать то, что способно вызвать аллергию. Если Вы начали пользоваться новой косметикой, отложите её. Пользуйтесь только натуральными средствами гигиены. Исключите контакты с домашними животными.
Если краснота глаз не проходит, следует обратиться к врачу.
Причины
Физиологические причины покраснения глаз
К физиологическим причинам покраснения глаз относят:
- усталость глаз в результате длительного зрительного напряжения, в том числе при неправильно подобранных очках;
- усталость глаз на фоне нервного напряжения;
- недостаток сна;
- сильные физические нагрузки;
- длительный плач;
- продолжительный кашель или чихание.
Покраснение глаз при физиологическом происхождении не приводит к развитию воспаления. Как только фактор, вызвавший покраснение, исчезает, покраснение проходит без каких-либо последствий для организма. Усталость глаз, как правило, проявляется покраснением склер к концу рабочего дня или вечером. При этом покраснение может сопровождаться ощущением жжения или рези в глазах.
Физическое или химическое воздействие
Причиной покраснения глаз может быть воздействие различных раздражителей. Наиболее типичны следующие ситуации:
- попадание в глаза воды;
- попадание в глаза средств бытовой химии (моющих и чистящих средств, дезодорантов, репеллентов и т.п.);
- попадание в глаза дыма (в том числе сигаретного);
- воздействие солнечного излучения (нахождение на ярком солнце без светозащитных очков);
- длительное пребывание на холоде или на сильном ветре;
- попадание в глаза инородных предметов (пыли, соринок и т.п.);
- раздражение глаз контактными линзами.
Если глаза будут довольно часто испытывать химическое или физическое
раздражение, это может привести к развитию различных заболеваний глаз, одним из
симптомов которых будет покраснение, проявляющееся в периоды
обострений.
Офтальмологические заболевания
Покраснение глаз может быть симптомом следующих заболеваний:
- конъюнктивит (воспаление слизистой глаза);
- кератит (воспаление роговицы);
- воспаление слёзной железы (дакриоаденит);
- воспаление слёзного мешка (дакриоцистит);
- каналикулит (воспаление слёзных канальцев);
- блефарит (воспаление век);
- увеит (воспаление сосудистой оболочки глаза);
- ячмень на глазу;
- синдром сухого глаза;
- глаукома;
- неврит зрительного нерва;
- а также других, более редких глазных заболеваний.
Другие заболевания, проявляющиеся покраснением глаз
Когда при покраснении глаз надо обратиться к врачу?
Незамедлительно обратиться к врачу необходимо, если покраснение глаз сопровождается такими симптомами, как:
- тошнота и рвота;
- сильная головная боль;
- ухудшение зрения;
- боль в глазах;
- светобоязнь;
- какие-либо выделения из глаз.
К какому врачу следует обратиться?
С жалобой на покраснение глаз необходимо обращаться к врачу-офтальмологу.
Источник
Гиперемия лица
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Гиперемия лица — это покраснение кожи на лице, которое проявляется на щеках в морозную погоду, на жаре или в душном помещении.
Тоническая гиперемия лица и шеи наблюдается в случае повышения температуры тела во время простуды, в стрессовых ситуациях, при сильном эмоциональном возбуждении и повышенных физических нагрузках. В принципе, это нормальное явление, так как под влиянием перечисленных факторов происходит повышенное поступление крови (прилив) в расположенные на лице кровеносные сосуды. Так называемая преходящая гиперемия лица в клинической медицине не считается патологией.
Однако часто гиперемия кожи лица имеет вид пятен, которые появляются на щеках, подбородке, на носу и носогубных складках, и при этом явные причины для переполнения сосудов вроде бы отсутствуют.
[1], [2], [3], [4], [5], [6], [7], [8], [9]
Причины гиперемии лица
На самом деле причины гиперемии лица могут быть представлены весьма солидным списком заболеваний и патологий, для которых покраснение кожи на лице является одним из симптомов. Остановимся на самых распространенных.
У людей, злоупотребляющих алкоголем, лицо и шея краснеют из-за расширения сосудов не только после выпитого спиртного, но постоянно имеют багровый цвет вследствие ферментной недостаточности печени и ее неспособности трансформировать уксусный альдегид, который получается при окислении этанола.
Гиперемия лица и шеи появляется при наступлении менопаузы у женщин. Так называемые климактерические приливы с внезапным увеличением притока крови к лицу вызывает перестройка системы половых гормонов и реакцией на нее практически всех систем организма, в том числе вегето-сосудистой.
Причинами гиперемии лица могут быть:
- системная красная волчанка;
- гипертоническая болезнь (повышенное артериальное давление);
- тепловая гипертермия (перегревание);
- патологии эндокринной системы (сахарный диабет, гипотиреоз);
- эритематозная розацеа (хроническое воспалительное заболевание кожи лица);
- аллергия;
- скарлатина;
- проблемы с печенью или поджелудочной железой;
- эритроцитоз (сверхвысокое содержание гемоглобина в крови);
- эритрофобия (блашинг-синдром);
- приобретенный порок сердца (митральный стеноз);
- карциноидный синдром (при наличии опухолей кишечника);
- побочное действие лекарственных препаратов (в том числе гормональных).
Эритрофобия или гиперемия лица, вызванная блашинг-синдромом, проявляется в неожиданном покраснении лица, возникающем регулярно и без очевидной причины (при самом незначительном волнении человека). С точки зрения физиологии здесь также происходит расширение капилляров и повышается их наполнение кровью. А вот с патогенетической стороны гиперемия кожи лица при блашинг-синдроме связана с функциональными нарушениями нервной системы.
[10], [11], [12], [13], [14], [15]
Диагностика гиперемии лица
В принципе, диагностика гиперемии лица должна проводиться дерматологом. Но, учитывая, что покраснение кожи на лице сопутствует целому ряду заболеваний, пациентам с данной патологией следует пройти всестороннее обследование.
Для этого врачу нужно собрать анамнез и внимательно осмотреть пациента; назначить сдачу анализов крови и мочи; провести измерение пульса и артериального давления. Если покраснение связано с дерматологическими патологиями, то специалист может сразу же определить тактику его лечения.
Когда гиперемия представляет собой симптом нарушения обмена веществ, онкозаболевания или проблем с сердечно-сосудистой системой, то необходимо обращение к врачу соответствующей специализации для проведения обследования и постановки диагноза.
[16], [17], [18], [19], [20],
Лечение гиперемии лица
Сразу заметим, что кратковременная преходящая гиперемия лица не нуждается в лечении, так как после прекращения действия причинивших ее факторов, краснота пропадает сама собой.
Другое дело, когда гиперемия кожи лица является частью комплекса симптомов определенной патологии. Но и тогда отдельному лечению она не подлежит, поскольку симптоматическая терапия не решает проблем избавления от основной болезни. Поэтому необходимо лечить именно ее.
Остановимся на лечении гиперемии кожи лица при блашинг-синдроме, о котором шла речь выше. В данном случае может помочь психиатр, психотерапевт или хороший психолог, владеющий методиками преодоления повышенного волнения (самовнушение, мышечная релаксация, дыхательные упражнения, медитация и т.д.). Что касается лекарственных препаратов, в частности, седативных средств и бета-блокаторов, то назначить их может только врач — после обследования пациента и постановки правильного диагноза. К примеру, для снижения нервного напряжения могут быть рекомендованы настойки валерианы, пустырника, а также Корвалол, Валокордин, Валокормид (по15-20 капель 2-3 раза в день).
Применяемые при сердечно-сосудистых заболеваниях бета-блокаторы препятствуют воздействию адреналина на кардиорецепторы, что приводит к снижению частоты сердечных сокращений и артериального давления. Стандартные побочные эффекты таких препаратов: головокружение, нарушения сна, затрудненное дыхание, проблемы в сексуальной сфере, ощущение усталости и др.
Предлагается хирургическое лечение гиперемии лица при блашинг-синдроме — эндоскопическая симптэктомия, при которой проводится удаление участка симпатического нервного ствола. В результате прекращается прохождение нервных импульсов, которые вызывают расширение сосудов и повышение их наполнения кровью. Операция малоинвазивная, но чревата множеством вероятных побочных эффектов.
Также возможно проведение эндоскопического пережатие нервного ствола в области подмышки с помощью специальной клипсы. Эффективность данного метода — до 85%, а его наиболее частым побочным последствием является рефлекторное повышение выделения пота.
Когда покраснение лица является сугубо косметическим недостатком, то косметологи могут посоветовать провести лазерную коагуляцию кожных сосудов. Следует иметь в виду, что данная процедура рассчитана не на лечение гиперемии лица, а на ликвидацию купероза — сосудистой сеточки и «звездочек» на лице, возникающих при хроническом врожденном или приобретенном расширении мелких сосудов кожи (телеангиэктазии). После лазерной коагуляции сосуды могут снова проступить на коже лица, кроме того, есть большой риск нарушения функционирования потовых желез.
Профилактика гиперемии лица
Среди наиболее распространенных рекомендаций специалистов по профилактике гиперемии лица отметим следующие:
- не переохлаждаться, не перегреваться, не злоупотреблять ультрафиолетом;
- не умываться слишком холодной или чересчур горячей водой;
- не применять для очистки лица средств, пересушивающих и раздражающих кожу, в первую очередь, скрабов;
- не тереть кожу лица губками, не вытирать жесткими полотенцами;
- не переедать острого и жирного, ограничивать употребление кофе и алкогольных напитков;
- употреблять больше витаминов, особенно А, С, Е, К и Р.
Источник
Высокое давление и головная боль: вместе или врозь?
Гипертоническая болезнь обманчива. Она может протекать совершенно бессимптомно — не зря ее называют молчаливым убийцей.
В то же время многие уверены, что непременно почувствуют, если «подскочит» давление.
И головная боль в затылке негласно лидирует среди считающихся классическими признаков гипертонии. Действительно ли при повышении давления начинает болеть голова?
Сила крови
Чтобы понять, как может проявляться гипертония и почему, хорошо бы разобраться, что же происходит в организме при повышении давления.
Итак, при сокращении сердца кровь выталкивается в сосуды — по ним она проникает в ткани. Чтобы богатая кислородом и питательными веществами кровь смогла добраться до каждой клетки организма, она должна выбрасываться из сердца с определенной силой, которая, в свою очередь, давит на сосуды. Именно эта сила и считается артериальным давлением.
Уровень давления обусловливают множество факторов. Он зависит от силы, с которой сердце выбрасывает кровь в сосуды, объема крови, поступающего в артерии, эластичности сосудов и многих других аспектов. Поэтому знаменитая норма 120/80 мм рт.ст. может варьироваться как в нижнюю, так и в верхнюю сторону.
Тем не менее, при превышении порога в 140/90 мм рт.ст. давление считается аномально повышенным.
Если давление повышается регулярно, развивается артериальная гипертония. Она «подступает» незаметно: обычно цифры растут постепенно, и организм адаптируется к изменению силы, с которой кровь давит на стенки сосудов. Поэтому даже при постоянно высоком давлении зачастую человек чувствует себя прекрасно, что подтверждают и данные многочисленных исследований, изучающих связь гипертонии и ее возможных проявлений, в том числе головной боли.
Не болит…
В самом деле, многие научные работы показали, что связи между головной болью и повышением давления нет. Более того: доказано, что регулярные головные боли вовсе не влияют на состояние больного гипертонией.
Так, в Американском журнале гипертонии были опубликованы результаты масштабного исследования, в котором участвовали 1914 пациентов с артериальной гипертензией. Ученые наблюдали за ними долгие три десятилетия, регистрируя симптомы, течение и осложнения заболевания.
Результаты эксперимента показали, что связь между регулярным возникновением головной боли и вероятностью сердечно-сосудистой смерти отсутствует.
Это косвенно подтверждает, что головная боль не имеет отношения к гипертонической болезни.
Отсутствие связи между головной болью и гипертонией подтверждают и многие кардиологические организации, например, Американская кардиологическая ассоциация. Ее специалисты опубликовали данные, свидетельствующие, что больные артериальной гипертензией реже испытывают головную боль, чем те, у кого нормальное давление. И все же есть противоположное мнение.
…или болит?
Дело в том, что внезапное и резкое повышение артериального давления, известное как гипертонический криз, может вызвать увеличение давления внутри черепа — в синусах мозговой оболочки, желудочках головного мозга и других структурах. При этом может возникать головная боль, которая непохожа на «традиционную» головную боль напряжения или приступ мигрени.
По мнению некоторых специалистов, такая боль имеет пульсирующий характер и может усиливаться при физической нагрузке. Нередко она ощущается в затылочной части головы, хотя локализация ее может быть другой.
О значительном повышении артериального давления могут свидетельствовать и некоторые другие симптомы, в частности:
Покраснение лица
Слабость
Одышка
Нарушение зрения
Боль в груди, сердцебиение, нарушение сердечного ритма
Тошнота
Сильная тревога или, наоборот, заторможенность
Потливость
Носовое кровотечение.
При появлении сильной головной боли наряду с помутнением зрения и спутанностью сознания нужно немедленно вызвать неотложку — комбинация этих симптомов может свидетельствовать о повреждении органов и необходимости в экстренной медицинской помощи. Но и в остальных случаях лучше не медлить.
Что делать?
При головной боли, возникающей на фоне гипертонического криза, важно как можно быстрее принять меры к снижению артериального давления. Нельзя забывать, что резкое его падение так же нежелательно, как и внезапное повышение. В течение первых двух часов давление нужно снижать не более чем на 25%, а целевых показателей (то есть нормальные) необходимо достичь в течение 2-6 часов после начала приступа.
Читайте также:
По жестким сосудам к гипертонии:чем опасно старение сосудов, кто в группе риска и можно ли его отсрочить?
Ну а после улучшения состояния важно, как говорил Дейл Карнеги, выжать из доставшегося вам лимона лимонный сок, сделав верные выводы из не самой приятной ситуации. Ведь современные антигипертензивные препараты позволяют контролировать давление и не допускать его внезапного повышения. А, следовательно, не чувствовать головной боли, связанной с внезапным ростом показателей.
Нужно лишь регулярно принимать лекарства и соблюдать другие рекомендации врача, чтобы взять гипертонию под тотальный контроль и не оставить ей ни единого шанса разрушить ваше здоровье.
Марина Поздеева
Фото depositphotos.com
Мнение автора может не совпадать с мнением редакции
Источник