Шейный миозит
Содержание статьи
Шейный миозит — это воспаление в области мышц шеи и плечевого пояса. В процесс может вовлекаться как одна, так и несколько мышц. Причиной обычно становится локальное переохлаждение, непривычная физическая нагрузка, длительное пребывание в неудобном положении и инфекционные заболевания. Основным симптомом является боль, которая, как правило, распространяется только по одной стороне шеи, может отдавать в голову, плечо, спину и руку. Движения ограничены, иногда выявляется незначительный отек и местная гипертермия. У маленьких детей возможен подъем температуры. Диагноз выставляется на основании клинических симптомов. Лечение консервативное: блокады, физиотерапия, мануальная терапия.
Общие сведения
Шейный миозит встречается чаще всех других разновидностей миозита. Он может поражать людей любого пола и возраста, в том числе детей. Обычно провоцируется сквозняком, непривычной нагрузкой, перенапряжением или стрессом. На протяжении жизни практически каждый человек хотя бы раз переносит острый миозит, вызванный одной из перечисленных причин. Гораздо реже выявляются шейные миозиты, развившиеся в результате аутоиммунных и паразитарных заболеваний. В отличие от других форм миозита, такое воспаление мышц протекает длительно, имеет более выраженную склонность к хронизации и тяжело поддается лечению.
Шейный миозит
Причины
Самой частой причиной развития шейного миозита является сквозняк. Чуть менее широко распространены миозиты, возникшие после травмы, длительного пребывания в неудобном положении либо после перенапряжения шейных мышц в результате непривычной физической активности, чрезмерной профессиональной физической нагрузки или перетренированности у спортсменов. Иногда шейный миозит становится осложнением острых инфекционных заболеваний (ОРВИ, гриппа, ангины).
Редкими формами шейного миозита являются миозиты при системных поражениях соединительной ткани (СКВ, ревматизме, ревматоидном артрите) и паразитарных заболеваниях. В первом случае причиной болезни становится выработка иммунных клеток, атакующих собственную мышечную ткань организма, во втором — токсико-аллергическая реакция. И в том, и в другом случае воспаление обычно поражает не только мышцы шеи, но и другие группы мышц. Еще одна редко встречающаяся разновидность шейного миозита — гнойный миозит. Заболевание развивается при распространении инфекции из открытых ран или гнойников в области шеи.
Факторы риска
В группу риска входят люди, которым при выполнении профессиональных обязанностей приходится долгое время находиться в одной и той же позе: скрипачи, водители, машинистки, пианисты, офисные работники и т. д. У студентов и школьников миозит, возникший вследствие переутомления или неудобного положения, может развиваться в период подготовки к экзаменам. В качестве дополнительного фактора риска многие специалисты рассматривают стресс, при котором мышцы шеи и надплечий находятся в состоянии постоянного напряжения.
Симптомы шейного миозита
Первые симптомы острого воспаления мышцы появляются спустя несколько часов после неблагоприятного воздействия. Вначале возникает локальная боль по задней или заднебоковой поверхности шеи (обычно — с одной стороны, либо справа, либо слева), усиливающаяся при поворотах и наклонах головы. Постепенно интенсивность боли увеличивается, может отмечаться иррадиация в затылочную и теменную область, верхнюю часть спины, межлопаточную область, область надплечья и руку с больной стороны. Больной старается избегать движений шеей, чтобы не вызвать новый приступ боли, иногда его голова находится в вынужденном положении.
При осмотре может выявляться незначительная отечность в области пораженной группы мышц. Иногда отмечается нерезко выраженная локальная гипертермия и гиперемия. Воспаленные мышцы напряжены и уплотнены, их пальпация болезненна. Общее состояние у взрослых людей не страдает. У детей младшего возраста возможно значительное повышение температуры (до 38-39 градусов), слабость, вялость, отсутствие аппетита. Заболевание протекает остро, все симптомы полностью исчезают в течение нескольких дней, реже — нескольких недель.
В отдельных случаях острый миозит переходит в хроническую форму. Боли становятся рецидивирующими, начинают беспокоить даже после незначительной перегрузки, недолгого пребывания в неудобной позе и при каждой простуде. Защитное напряжение мышц становится постоянным, движения головы ограничиваются. Со временем возникает мышечная слабость, в отдельных случаях развивается атрофия пораженных мышц.
Особой формой заболевания является паразитарный миозит, который, наряду с мышцами шеи, поражает ряд других мышечных групп (мышцы конечностей, жевательные мышцы) и сопровождается повышением температуры. Еще одна достаточно редкая форма миозита — гнойный миозит — протекает остро. Появляются интенсивные дергающие или распирающие боли. В области шеи возникает заметный отек, кожа над областью поражения краснеет, ее температура повышается. Развитие гнойного процесса сопровождается общей гипертермией, разбитостью, слабостью, потерей аппетита, головной болью и другими признаками общей интоксикации. Ощупывание резко болезненно, при формировании гнойника может определяться флюктуация.
Диагностика
Диагноз выставляется врачом-травматологом или неврологом на основании характерных клинических проявлений. При острых миозитах, спровоцированных неудобной позой, перегрузкой, сквозняком и другими подобными причинами, дополнительные исследования не требуются. При наличии нехарактерных симптомов и затяжном течении шейного миозита назначают обследование, которое может включать в себя осмотр ревматолога и инфекциониста, выявление паразитов, определение ревматоидного фактора и т. д. Пациентов с подозрением на гнойный миозит направляют на консультацию к хирургу.
Лечение шейного миозита
Консервативное лечение
Лечение травматического шейного миозита и воспаления мышц, развившегося в результате перегрузки или пребывания в неудобном положении, проводится амбулаторно специалистами в сфере травматологии и ортопедии. Пациенту рекомендуют ограничить физическую активность, натирать область поражения согревающими и противовоспалительными мазями, прикладывать сухое тепло, при сильных болях — принимать анальгетики. Выписывают направление на УВЧ. Обычно все симптомы исчезают в течение нескольких дней, максимум — 1-2 недель.
При неэффективности терапии врач проводит новокаиновые блокады с добавлением небольшого количества кортикостероидов. При отсутствии противопоказаний возможно применение техник мануальной терапии (постизометрической релаксации).
Больных с другими формами шейного миозита направляют к соответствующим специалистам. Лечение миозита, обусловленного ревматическим заболеванием, осуществляет ревматолог, терапию инфекционного миозита — инфекционист, лечение паразитарного миозита — паразитолог. Больным с ревматическим процессом назначают глюкокортикоиды и иммуносупрессоры, пациентам с инфекционным миозитом проводят антибактериальную терапию. При паразитарном миозите выписывают антигельминтные средства.
Хирургическое лечение
При наличии нагноения рекомендовано лечение у гнойного хирурга. Применяют антибиотики (пенициллин, тетрациклин и другие препараты), обезболивающие средства и УВЧ. Появление участка размягчения является показанием к вскрытию гнойника. Полость промывают и дренируют марлевой салфеткой. Осуществляют перевязки. После очищения раны накладывают повязки с мазью Вишневского и другими препаратами, способствующими ускорению регенерации. Рана заживает вторичным натяжением.
Источник
Миозит шеи
Шейным миозитом называют воспаление в мышцах шеи. Многим знакомо состояние, когда накануне «продуло», а с утра невозможно повернуть голову, потому что больно. В некоторых случаях так проявляется миозит.
Вообще выделяют две формы заболевания: диффузную и локализованную.
При диффузной страдают разные группы скелетных мышц, при локализованной — только определенные, например, шейные.
Иногда можно услышать не совсем корректный термин «миозит шейного отдела позвоночника». Позвоночник — это позвонки, межпозвонковые диски и суставы, а при миозите по определению поражение возникает в мышцах.
Почему возникает шейный миозит?
Существуют разные формы болезни, вызваны они различными причинами.
- Воспалительные заболевания. Некоторые болезни характеризуются хроническими воспалительными процессами в разных частях организма, в том числе в мышцах шеи. Обычно они вызваны аутоиммунными состояниями, при которых иммунные клетки начинают вести себя «неправильно» и атаковать собственные ткани. Например, шейные мышцы (но не они одни) могут страдать при таких заболеваниях, как дерматомиозит, полимиозит.
- Инфекционные болезни. Самая распространенная причина — вирусы. Воспаление в мышечной ткани может возникать при гриппе, простуде. Реже виновниками становятся болезнетворные грибки и бактерии.
- Прием некоторых лекарств. При этом в мышцах не всегда обнаруживают воспаление (такие состояния называют миопатиями). Причиной могут быть статины (лекарства, которые используют для снижения в крови уровня «вредного»холестерина), альфа-интерферон и др.
- Отравления. Например, алкоголем, кокаином.
- Травмы. Травмирование шейных мышц с последующим развитием воспалительного процесса может произойти в результате слишком интенсивных спортивных занятий.
Какие формы заболевания выделяют?
В зависимости от длительности течения выделяют две формы заболевания:
- острый миозит шеи — развивается очень быстро, например, после переохлаждения, неловкого сильного движения, во время простуды, но симптомы его сохраняются недолго;
- хронический миозит шеи — бывает вызван хроническими воспалительными заболеваниями, инфекциями, иногда является продолжением острой формы.
Лечение миозита мышц шеи
Можно ли вылечить миозит шеи? Это зависит от его причины.
- Если воспаление вызвано травмой или возникло после того, как «продуло», оно обычно проходит достаточно быстро, даже не нужно специальное лечение.
- При гриппе и простуде прогноз также благоприятный. Специальное лечение миозита шейных мышц не обязательно — после того как человек выздоравливает от инфекции, проходят и симптомы воспаления в мышечной ткани.
- Бактериальные инфекции становятся причиной болезни редко, при этом врач пропишет вам курс антибиотиков. Принимать их нужно строго по времени, так, как указано в назначении.
- Сложнее лечение хронического миозита шеи, вызванного воспалительными заболеваниями, такими как дерматомиозит и полимиозит.
Сегодня не существует препаратов и методик, которые могли бы полностью излечить эти патологии. Но правильная терапия помогает держать симптомы под контролем, восстановить функции мышц.
Симптомы миозита шеи
Характерный симптом шейного миозита, который знаком многим людям — ноющая боль в шее. Нередко она возникает утром, после пробуждения. Человек неожиданно обнаруживает, что не может повернуть голову вправо или влево, наклонить её, потому что от этого становится больно.
- Болевые ощущения вызваны отеком, который приводит к мышечному спазму. Иногда в области пораженной мышцы можно заметить отечность и покраснение на коже. В толще мышц иногда прощупываются болезненные уплотнения.
- Такими симптомами проявляется острый миозит мышц шеи. Обычно они проходят достаточно быстро, даже без специального лечения.
- Но заболевание может переходить в хроническую форму. При этом симптомы миозита шейного отдела периодически рецидивируют, постоянное напряжение мышц приводит к перекосу — спастической кривошее, смещению шейных позвонков, способствует образованию межпозвонковых грыж.
Мы вам перезвоним
Для консультации врача оставьте свой номер телефона
В редких случаях встречается гнойный шейный миозит. При этом в мышцах шеи развивается гнойное воспаление, вызванное бактериями. Симптомы этого состояния: сильная резкая боль, которая усиливается во время движений, ухудшение общего состояния, высокая температура, выраженный отек, который может переходить на лицо, грудную клетку.
Современные методы диагностики
Во время осмотра врач расспросит вас о ваших симптомах, ощупает вашу шею, чтобы определить напряжение мышц и болезненность, попросит повернуть, наклонить голову вправо и влево. Будет проведен неврологический осмотр — он поможет выявить признаки других заболеваний, которые, возможно, могли привести к воспалению в шейных мышцах.
После осмотра вам назначат обследование, которое может включать:
- Анализы крови. Они помогут выявить повышенный уровень ферментов (например, креатинкиназы), что будет указывать на воспаление в мышечной ткани. Иммунологические анализы позволят обнаружить антитела при аутоиммунных заболеваниях.
- МРТ. На снимках будут видны очаги поражения в мышцах.
- Биопсия шейных мышц. Врач получает фрагмент подозрительной ткани и отправляет на анализ в лабораторию.
Эти исследования нужны далеко не всегда, врач назначает их лишь по специальным показаниям.
Лечение симптомов миозита мышц шеи
Лечение симптомов шейного миозита складывается из следующих мероприятий:
- Для шеи нужно обеспечить покой. Нагрузки и резкие движения лишний раз травмируют шейные мышцы и способствуют усилению воспаления.
- Для борьбы с болью применяют обезболивающие препараты — нестероидные противовоспалительные средства.
- При сильных болях врач может провести новокаиновую блокаду — ввести в область пораженных мышц раствор анестетика.
- Если повышена температура тела — назначают жаропонижающие средства.
Конечно, параллельно нужно проводить лечение основного заболевания, которое привело к воспалению в шее. Прогноз в большинстве случаев благоприятный: примерно через 2 недели (в зависимости от причины) симптомы полностью проходят у 2/3 больных.
Источник
Воспаление лимфоузлов на шее — лечение
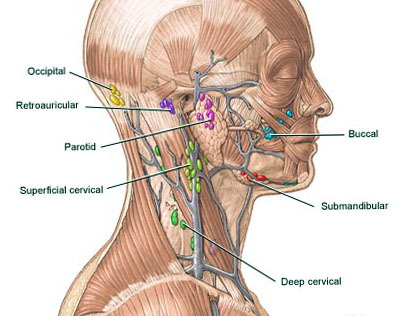
Увеличение лимфоузлов на шее, как правило, происходит в результате контакта с бактериями и вирусами. Если увеличение вызвано инфекцией, это называется лимфаденит. Реже причиной может стать рак.
Лимфатическая система играет жизненно важную роль в поддержании жизни нашего организма и является основной составляющей нашего иммунитета. Лимфоузлы можно прощупать в области шеи, подбородка, подмышек и паха. В некоторых случаях для лечение не требуется никаких действий и теплого компресса вполне достаточно. Лечение зависит от причины возникновения.
Симптомы
Лимфатическая система включает в себя сеть органов и лимфатических узлов, расположенных по всему телу. Большинство из них находятся в области головы и шеи. Увеличение лимфатических узлов указывает на то, что в организме что-то не так. Первые признаки — это чувствительность, болезненность и увеличение лимфоузлов до размера фасолины и даже больше.
В зависимости от причины появления, симптомы болезни могут быть следующими:
Насморк, боль в горле, лихорадка и другие признаки инфекции верхних дыхательных путей. Опухлость лимфатических узлов по всему телу может указывать на ВИЧ, мононуклеоз или иммунные расстройства, такие как волчанка или ревматоидный артрит. Раздутые конечности могут указывать на блокировку лимфатической системы, вызванную опухолями в лимфоузлах, которые находятся глубоко под кожей и не прощупываются.
Когда лечение лимфоузлов на шее требует обращения к врачу
Лимфатические узлы со временем приходят в норму, если причиной увеличения была инфекция, которая поддалась лечению. Но есть ряд факторов, при которых следует обратиться к врачу:
- Разбухание без явной причины
- Продолжительность 2-4 недели
- Узлы трудно прощупываются и не двигаются при нажатии на них
- Сопровождается постоянными лихорадками, ночным потом и потерей веса
- Сопровождается болью в горле и затруднением при глотании.
Почему воспаляются лимфоузлы на шее — причины
Лимфатический узел — небольшой, круглый или фасолевидный кластер клеток, покрытый капсулой из соединительной ткани. Клетки представляют собой сочетание лимфоцитов, которые производят частицы белка, борющиеся с вирусами и макрофаги, расщепляющие вредные вещества. Лимфоциты и макрофаги фильтруют лимфотическию жидкость, которая проходит через все тело и защищает нас.
Лимфоузлы расположены группами, каждая из которых служит определенной области тела. Увеличение конкретной области может подсказать причину. Самая распространенная — это инфекция, особенно вирусная, например, простуда. Но существуют и другие виды лимфаденита шейных лимфоузлов, такие как паразитирующая или бактериальная, которые могут послужить причиной увеличения лимфоузлов.
Распространенные инфекции:
- Корь
- Ушные инфекции
- Заражение зуба — абсцесс
- Мононуклеоз
- Кожные инфекции
- ВИЧ
Нетипичные инфекции:
- Туберкулез
- Передающиеся половым путем (сифилис и другие)
- Токсоплазмоз
- Бактериальная инфекция от кошачьей царапины
Аутоиммунные заболевания:
- Волчанка
- Ревматоидный артрит
Рак:
- Лимфома
- Лейкемия
- Другие виды рака, которые распространили метастазы в лимфоузлы
Осложнения
Если причиной является инфекция, и ее не лечили должным образом, могут возникнуть осложнения.
Формирование абсцесса. Локализация скопления гноя, вызванная инфекцией. Гной содержит в себе жидкость, белые кровяные клетки, мертвые ткани, бактерии и другие опасные для организма элементы. При возникновении абсцесса может потребоваться дренаж или лечение антибиотиками. Значительный ущерб может быть нанесен, если затронуты жизненно важные органы.
Инфекция кровотока. Бактериальная, может возникнуть в любом месте вашего тела и прогрессировать вплоть до сепсиса, вызванного значительным заражением крови. Сепсис может привести к полиорганной недостаточности и смерти. Лечение включает в себя госпитализацию и внутривенное введение антибиотиков.
Диагностика
Для диагностики заболевания врачу может потребоваться:
- Медицинская история болезни
- Медосмотр
- Анализ крови
- Рентген грудной клетки и компьютерная томография
- Биопсия лимфоузла (в крайнем случае).
Лечение лимфоузлов на шее
Если причиной является вирус, лимфоузлы на шее сами восстановятся в прежнее состояние после лечения самой инфекции. Но если этого не происходит или есть другая причина, может потребоваться следующее лечение:
- Инфекция. Наиболее распространенным средством для лечения увеличенных лимфатических узлов являются антибиотики. Если причиной послужила ВИЧ-инфекция, требуется соответствующее заболеванию лечение.
- Аутоиммунное заболевание. При волчанке и ревматоидном артрите необходимо правильное лечение самого заболевания.
- Рак. В зависимости от вида и степени развития может потребоваться хирургическая операция, облучение или химиотерапия.
Лечение лимфоузлов на шее в домашних условиях
Если ваши лимфоузлы разбухли и вызывают болезненные ощущения, вы можете облегчить симптомы следующими способами:
- Воздействие тепла. Нанесите теплый влажный компресс, например, губку, смоченную в горячей воде.
- Обезболивающее. Аспирин, ибупрофен и ацетаминофен могут помочь облегчить боль и сбить температуру. Не давайте аспирин детям без консультации врача.
- Отдых. Хороший полноценный отдых — иногда это все, что нужно, чтобы привести свое состояние в норму.
Смотрите также: Лимфатическая система
Предлагаем вам ознакомиться с линейкой аппаратов ЭСМА для медицины.
Источник