Синдром щелкающего (скользящего) ребра
Содержание статьи
Скользящее ребро – это особое патологическое состояние, при котором выражены щелчки при движениях и присутствует болевой синдром. Если распознать симптомы синдрома скользящего ребра, лечение можно проводить консервативными методами без хирургического оперативного вмешательства. Если же у пациента уже сформировалась обширная рубцовая ткань, то помочь сможет только операция. В противном случае могут пострадать внутренние органы грудной клетки.
Важно понимать, что синдром скользящего ребра является патологическим состоянием, при котором происходит расплавление, дисплазия хрящевой ткани в области крепления реберной дуги к грудине. При длительно протекающем процессе образуется патологическая рубцовая ткань. Она может препятствовать нормальной подвижности грудной клетки. В результате этого изменяется жизненный объем легких. Может возникать дыхательная недостаточность и кислородное голодание внутренних органов. В первую очередь страдает головной мозг и сердечная мышца.
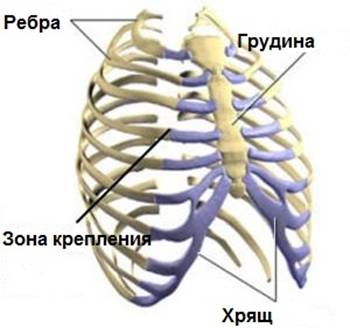
Рёберная дуга представляет собой плоскую кость, которая может в диаметре достигать 50 мм. Спереди реберная дуга прикрепляется к грудине. Со стороны спины крепление ребер образуется в области позвоночного столба. Благодаря такому строению реберные дуги образуют внутреннюю полость, которая называется грудной клеткой. В ней располагаются жизненно важные органы – сердце и легкие. Поэтому одной из важнейших функций реберных дуг является защитная. Вторая функция – это обеспечения каркаса, на основании которого базируются все внутренние органы.
Между ребрами располагаются дыхательные мышцы. Вместе с диафрагмой они обеспечивают движение грудной клетки. при этом реберные дуги двигаются в заданной амплитуде. Их крепление с помощью хрящевой ткани и прочных связочных волокон обеспечивает определённую степень подвижности.
Синдром щелкающего ребра – это патологическое состояние, при котором во время движения грудной клетки может возникать избыточная подвижность отдельных дуг. Это может сопровождаться появлением щелчков, хруста. Постепенно развивается дегенерация и дистрофия хрящевой ткани. Появляется свободное скольжение ребер. Это приводит к стойкому болевому синдрому.
Если у вас периодически возникают щелчки в области грудины и боль, то рекомендуем как можно быстрее обратиться на прием к ортопеду. Опытный доктор проведёт осмотр и обследование. Затем, после постановки точного диагноза будет назначено своевременное эффективное лечение. В запущенных случаях лечение синдрома скользящего ребра может проводиться только с помощью хирургического вмешательства. В ходе операции хирург восстанавливает соединение реберной дуги с грудиной с помощью пластики.
В Москве на бесплатный прием к ортопеду можно записаться в нашей клинике мануальной терапии. Позвоните администратору и согласуйте время, удобное для визита.
Причины переднего реберного синдрома
Для того, чтобы понять причины, предрасполагающие к развитию синдрома скользящего ребра, нужно немного углубиться в анатомию. У человека грудная клетка сформирована позвоночным отделом, грудиной и 12-тью парами реберных дуг. В области грудного отдела позвоночника все 24 ребра надежно прикреплены с помощью хрящевой ткани и связочного аппарата. К грудине спереди крепятся только верхние семь реберных пар дуг.
Расположенные ниже пять пар ребер прилепляются хрящевыми перепонками к вышерасположенным дугам. С грудиной они не связаны и позволяют свободно расширяться грудной клетке при совершении глубокого вдоха.
Передний реберный синдром – это нарушение хрящевой связи между нижними парами ребер. Они оказываются независимо скользящими в вертикальной плоскости. За счет этого происходит периодическое смещение нижележащего ребра на верхнее. При движении в обратную сторону возникает характерный щелчок. Длительное течение патологии приводит к тому, что при постоянно травмировании поверхностей реберных дуг происходит утолщение хрящевой оболочки, которой они покрыты. В местах травмы развиваются рубцы. Они препятствуют нормальному положению ребер.
Потенциальные причины развития синдрома скользящего ребра включают в себя следующие патологические факторы:
- тяжелый физический труд и повышенные нагрузки, в результате которых возникает мышечное перенапряжение и деформация грудной клетки;
- занятия тяжелой атлетикой и другими видами спорта, сопряженными с повышенным риском травматизма;
- деформирующий артроз суставных поверхностей в области сочленения рёберных дуг с позвонками и грудиной;
- дегенеративное дистрофическое заболевание грудного отдела позвоночника;
- сколиотическое искривление грудного отдела позвоночника;
- сутулость, круглая спина и другие виды искривления позвоночника;
- туберкулез легких, бронхиальная астма, бронхоэктатическая болезнь, эмфизема легких – заболевания, которые провоцируют деформацию грудной клетки или чрезмерное напряжение дыхательной мускулатуры во время кашлевого приступа;
- избыточная масса тела, особенно опасно висцеральное ожирение, при котором происходит нарушение баланса внутриполостного давления в грудной и брюшной полостях;
- травмы спины и грудной клетки (удары ушибы, трещины и переломы ребер, подвывих и т.д.).
Иногда причиной развития синдрома скользящего ребра становится неправильная организация рабочего или спального места. Нарушение правил эргономики приводит к тому, что во время работы или ночного сна возникает существенная деформация грудной клетки.
Выявление и устранение потенциальной причины синдрома щелкающего ребра – это важный этап на пути к полному выздоровлению. Без устранения причины любое лечение принесет лишь кратковременное облегчение. Постепенно разовьётся рецидив заболевания. Поэтому важно помочь доктору обнаружить потенциальную причину. Все рекомендации, который даст индивидуально ортопед, следует неукоснительно выполнять.
Симптомы синдрома скользящего ребра
Клиническая картина синдрома щелкающего ребра зависит от стадии патологического процесса. В острой фазе это заболевание дает сильнейший болевой синдром, сопоставимый по силе проявления с переломом реберной дуги.
Симптомы скользящего ребра в острой стадии патологии включают в себя:
- стреляющая, колющая или режущая боль в нижней части грудной клетки (часто это требует проводить дифференциальную диагностику с различными острыми заболеваниями органов пищеварения);
- при совершении вдоха боль усиливается;
- при пальпации обнаруживается избыточная подвижность нижних ребер (требуется проведение рентгенографического обследования с целью исключения перелома ребер);
- появление характерных щелчков при движении грудной клетки.
При осмотре доктор обязательно проведет ряд функциональных тестов:
- при надавливании на мечевидный отростков грудины снизу и спереди у пациента отмечается усиление боли;
- попытка поднять верхнюю конечность в любой плоскости также приводит к острому прострелу по ходу нижних реберных дуг.
Пациенты отмечают существенное облегчение боли при определённом положении: сидя с сильным наклоном туловища вперед. Будьте осторожны – подобный признак присутствует при остром панкреатите и панкреонекрозе.
При хронической стадии течения симптомы синдрома скользящего ребра выражаются в постоянном повышенном напряжении мышц в области патологического изменения. Повороты туловища в разные стороны затруднены. Пациент испытывает боль, поэтому старается ограничивать подвижность туловища. Постепенно это приводит к соответствующей деформации осанки – появляется сутулость.
При длительном течении возникает боль в области плечевого сустава, желудка, желчного пузыря. нарушается работа почек и поджелудочной железы. При чрезмерной подвижности реберной дуги высока вероятность травмирования плевральных оболочек, пищевода, лимфатических узлов и крупных кровеносных сосудов.
Известны случаи гибели пациентов от проникающего ранения аорты скользящим ребром. Возникающее при этом профузное кровотечение не оставляет шансов на медицинскую помощь. Смерть пациента наступает в течение нескольких минут.
Диагностика синдрома скользящего ребра включает в себя обязательный осмотр специалистом. Только опытный доктор сможет поставить точный диагноз. С помощью рентгенографического снимка можно только исключить травмы костной ткани. Увидеть нарушение целостности хрящевой ткани при этом невозможно.
Проводимое обследование МРТ позволяет получить достоверные сведения о состоянии хрящевой ткани, но оно не позволяет в полной мере оценить степень подвижности скользящей реберной дуги. Только функциональные тесты и мануальное обследование грудной клетки позволяет получить картину истинного положения дел.
Простейший мануальный тест: надавить пальцем на реберную дугу и резко отпускают. Если возник щелкающий звук, то диагноз скользящего ребра становится очевидным.
Вы можете записаться на бесплатную консультацию к мануальному терапевту или ортопеду в нашей клинике. Опытный доктор проведёт мануальное обследование и поставит диагноз. Затем он даст индивидуальные рекомендации по проведению эффективного лечения.
Лечение синдрома скользящего ребра
Лечение скользящего ребра возможно с помощью методов мануальной терапии. Доктору необходимо восстановить целостность хрящевой ткани, с помощью которой происходит крепление нижних реберных дуг.
В нашей клинике мануальной терапии для лечения синдрома скользящего ребра используются следующие методики:
- остеопатия и массаж помогают быстро восстановить микроциркуляцию крови и лимфатической жидкости, купировать процессы воспаления в области деформации тканей;
- рефлексотерапия (иглоукалывание) используется для запуска репаративного процесса восстановления целостности поврежденной ткани;
- лечебная физкультура и кинезиотерапия укрепляют мышцы и формируют прочный каркас туловища, который позволяет надежно фиксировать реберные дуги в физиологическом положении;
- физиотерапия, лазерное воздействие и электромиостимуляция позволяют ускорить процесс выздоровления.
Курс лечения всегда разрабатывается индивидуально. Запишитесь на первичную бесплатную консультацию в нашу клинику мануальной терапии. Вам будет предложен индивидуальный курс лечения.
Консультация врача бесплатно. Не занимайтесь самолечением, позвоните и мы поможем +7 (495) 505-30-40
Источник
Реберный хондрит (синдром Титце)
Реберный хондрит (часто называют синдромом Титце) – это воспаление в области хрящевого крепления ребер к грудине. Заболевание характеризуется локальной болезненностью в грудной клетке, усиливающейся при пальпации и давлении на эти зоны. Реберный хондрит — относительно безобидное заболевание и, как правило, исчезает без лечения. Причина возникновения не известна.
- Реберный хондрит является частой причиной болей в груди в детском и подростков возрасте и составляет от 10-30 % всех болей в груди в этом возрасте. Наиболее часто встречается в возрасте от 12-14 лет.
- Реберный хондрит также рассматривается как возможный диагноз у взрослых, у которых есть боль в груди. Боль в груди у взрослых считает потенциально серьезным симптомом заболевания и, в первую очередь, необходимо исключить патологию сердца (ЭКГ, анализы, осмотр и т.д). Только после тщательного обследования и исключения кардиального генеза боли можно предположить наличие реберного хондрита. Подчас дифференциальная диагностика бывает затруднительна. У взрослых реберный хондрит встречается чаще у женщин.
Реберный хондрит очень часто называют синдромом Tитце. Синдром Титце — редкое воспалительное заболевание, характеризующееся болью в груди и набуханием хряща в области крепления второго или третьего ребра к грудине . Боль возникает остро и бывает иррадиация в руку, в плечо .Болеют как мужчины, так и женщины чаще в возрасте от 20 до 40 лет. Встречается в основном у людей, работа которых связана с физическими нагрузками или спортсменов.
Причины
 Реберный хондрит — это воспалительный процесс в хрящевой ткани , обычно не имеющий никакой определенной причины. Повторные небольшие травмы грудной клетки и острые респираторные инфекции могут спровоцировать появление болезненности в области крепления ребер (воздействие как самих вирусов, так и частого кашля на зоны крепления ребер). Иногда реберный хондрит возникает у людей, принимающих парентерально наркотики или после оперативных вмешательств на грудной клетке. После операций поврежденная хрящевая ткань более подвержена инфицированию из-за нарушений ее кровоснабжения.
Реберный хондрит — это воспалительный процесс в хрящевой ткани , обычно не имеющий никакой определенной причины. Повторные небольшие травмы грудной клетки и острые респираторные инфекции могут спровоцировать появление болезненности в области крепления ребер (воздействие как самих вирусов, так и частого кашля на зоны крепления ребер). Иногда реберный хондрит возникает у людей, принимающих парентерально наркотики или после оперативных вмешательств на грудной клетке. После операций поврежденная хрящевая ткань более подвержена инфицированию из-за нарушений ее кровоснабжения.
Симптомы
Болям в груди, связанным с реберным хондритом, как правило, предшествуют физические перегрузки, небольшие травмы или острые респираторные инфекции верхних дыхательных путей.
- Боль, как правило, появляется остро и локализуется в передней области грудной клетки. Боль может иррадиировать вниз или чаще в левую половину грудной клетки.
- Наиболее частая локализация боли — область четвертого, пятого и шестого ребра. Боль усиливается при движении туловища или при глубоком дыхании. И, наоборот, происходит уменьшение болей в покое и при неглубоком дыхании.
- Болезненность, которая четко выявляется при пальпации (нажатии в области крепления ребер к грудине). Это является характерной особенностью хондрита и отсутствие этого признака говорит о том, что диагноз реберного хондрита маловероятен.
Когда причиной реберного хондрита является послеоперационная инфекция, то можно заметить отечность, красноту и/ или выделение гноя в области послеоперационной раны.
Учитывая, что симптоматика хондрита нередко похожа на неотложные состояния, необходимо экстренно обратиться за медицинской помощью в случаях:
- Проблемы с дыханием
- Высокая температура
- Признаки инфекционного заболевания (отечность, краснота в области крепления ребер)
- Боль в грудной клетке постоянного характера, сопровождающаяся тошнотой, потоотделением
- Любая боль в грудной клетки без четкой локализации
- Усиление болей на фоне лечения
Диагностика
Основой диагностики является история болезни и внешний осмотр. Характерным для этого синдрома является болезненность при пальпации в области крепления 4-6 ребра.
Рентгенография (КТ, МРТ) обычно малоинформативна для диагностики этого синдрома и применяется только для дифференциальной диагностики с другими возможными причинами болей в грудной клетке (онкологические заболевания, заболевания легких и т.д.). ЭКГ, лабораторные исследования необходимы для исключения заболеваний сердца или инфекций. Диагноз реберного хондрита выставляется в последнюю очередь после исключения всех возможных других причин (особенно заболеваний сердца).
Лечение
Если диагноз верифицирован, то лечение заключается в назначении НПВС на короткое время, физиотерапии, ограничение на некоторый период времени физических нагрузок, иногда инъекции в область локализации боли анестетика совместно со стероидом.
Источник
Почему хрустит в грудной клетке
Боль и хруст в грудной клетке могут беспокоить людей разных возрастов. Эти симптомы появляются вначале при движениях или глубоком дыхании и доставляют неприятный дискомфорт. Причины хруста в грудной клетки могут быть как вполне простыми, так и иметь серьезные последствия. Для их выявления в первую очередь следует обратиться к врачу.
В большинстве случаев щелканье в груди обусловлено изменениями в хрящевых частях ребер. На фоне метаболических изменений в хрящевой ткани формируются микротрещины и надрывы, в которых откладываются соли кальция. Образовавшиеся остеофиты уменьшают амплитуду движений в реберно-грудинных и реберно-позвоночных сочленениях.
Причины
Если хрустит грудная клетка и болит посередине, то обратите особое внимание на эти серьезные симптомы, так как в норме подобных проявлений быть не должно. Исключением считаются ситуации, когда хруст и боль появились после повышенных силовых нагрузок, например, у спортсменов.
Симптомы быстро проходят после отдыха и не нарушают привычного ритма жизни. Если дискомфортные ощущения не проходят и сохраняются в течение длительного периода, то это говорит о наличии патологического процесса.
Заболевания, которые сопровождаются такими проявлениями, в основном связаны с деструкцией (разрушением) хрящевой и костной тканей ребер, грудины и грудного отдела позвоночника. Возможные болезни:
- спондилоартроз,
- реберно-грудинный синдром,
- синдром Титце,
- болезнь Бехтерева,
- синдром скользящего ребра,
- травмы грудной клетки.
Провоцирующие факторы:
- подъем тяжестей при ограничении подвижности позвоночника,
- рацион, который не соответствует правилам здоровой пищи, приводящий к ухудшению обменных процессов,
- нарушение метаболических процессов при таких заболеваниях, как подагры, сахарный
- диабет, фосфатный диабет, а также других болезнях, связанных с нарушением обмена веществ,
- искривление позвоночного столба,
- межпозвоночная грыжа.
Симптомы
Спондилоартроз развивается преимущественно у пожилых людей на фоне дегенеративных процессов. Вначале заболевание протекает бессимптомно. По мере увеличения кальциевых скоплений подвижность грудной клетки уменьшается. При активных движениях и наклонах появляются хруст и боль. На поздних этапах эти симптомы беспокоят пациентов и в состоянии покоя.
При реберно-грудинном синдроме щелкает в грудной клетке посередине. Полость грудной клетки при наполнениивоздухом расширяется вместе с межреберными промежутками. Подвижность суставов нарушается, когда откладываются соли кальция.
Эта патология чаще всего встречается у женщин старше 40 лет на фоне дегенеративно-дистрофических заболеваний позвоночника.
Симптомы данного состояния следующие:
- хруст появляется при вдохе и разгибании,
- боль чаще возникает во время резкого движения или после сидения в одном положении,
- боль усиливается при глубоком вдохе,
- боль снижается после проведения блокады глюкокортикостероидами.
Синдром Титце также может быть причиной хруста. Он наблюдается у детей и молодых людей. Основными проявлениями будут болезненность при пальпации и отечность реберного хряща в области второго реберно-грудинного сочленения, односторонний характер поражения.
При болезни Бехтерева поражаются суставы позвоночника, в том числе и грудной отдел. Развивается анкилозирующий спондилоартроз, который нарушает подвижность грудной клетки. Патология имеет аутоиммунный характер, поэтому со временем в процесс вовлекаются крупные суставы и внутренние системы организма.
Синдром щелкающего ребра проявляется ощущением щелчка в нижней части ребер, стреляющими болями и вынужденным положением пациента. При травмах реберных суставов наряду с хрустом появляются жалобы на выраженный болевой синдром пораженной области.
Методы диагностики
Первичная диагностика проводится врачом на основании жалоб, анамнеза и осмотра пациента. Повреждения костно-суставной системы выявляют с помощью следующих диагностических методов:
- рентген,
- УЗИ,
- МРТ грудины и позвоночника,
- КТ,
- биохимическое исследование крови.
Лечение
Лечение этого симптома проводится только врачом после установления причины.
Если это воспалительный процесс, то обязательно назначаются препараты из группы НПВС для приема внутрь и местно в виде мазей и гелей: «Диклофенак», «Ибупрофен», «Индометацин», «Найз» и другие.
Для восстановления хрящевой ткани и улучшения метаболических процессов назначаются хондропротекторы («Артра», «Терафлекс», «Румалон» и другие) и витаминные комплексы.
Следует пересмотреть свой рацион питания. Для восстановления хрящевой ткани рекомендуется употреблять белки и свежие овощи и фрукты. Мануальная терапия, массаж и ЛФК помогут восстановить кровообращение, улучшить трофику тканей и снять спазм и напряжение мышц. Массаж и остеопатия укрепляют мышечный и связочный аппарат, уменьшают отложения солей.

Если симптом вызван дегенеративно-дистрофическими изменениями, то при их начальной стадии необходимо сделать все, чтобы заболевание не прогрессировало. В запущенном случае надо рассмотреть вариант оперативного вмешательства. При травме помощь должна быть оказана как можно быстрее, потому что перелом ребер грозит таким серьезным осложнением, как разрыв легочной ткани.
Заключение
Причины хруста в грудной клетке могут быть связаны с различными заболеваниями опорно-двигательного аппарата, поэтому стоит серьезно отнестись к этим проявлениям. При подобных симптомах следует обратиться к квалифицированному специалисту, который сможет выяснить причины, назначить лечение и поддерживающую терапию. При своевременно начатой терапии прогноз выздоровления благоприятный.
Источник