Слизь в горле
Содержание статьи
Скопление слизи в глотке — состояние неприятное, но излечимое. Главное — точно определить причину этого симптома, и устранить её. То есть состояние, при котором в глотке собирается слизь — это не самостоятельный диагноз, а одно из проявлений основного заболевания. Мокрота в горле может скапливаться не только из-за воспалительных процессов в носоглотке. Есть и другие причины, не связанные с лор-органами. Какие? Читайте в нашей новой статье.
Скопление слизи в горле — состояние весьма неприятное, особенно в тех случаях, когда она накапливается постоянно, и человека не покидает чувство, что в горле что-то мешает.
В медицине даже существует специальный термин, который употребляется при постоянно стекающей слизи в глотку из носовой полости — постназальный синдром. По сути, это тот же насморк, но наоборот.
Когда слизистые выделения из носа выходят не наружу, а внутрь, они раздражают стенки глотки и вызывают у человека непреодолимое желание часто откашливаться и сглатывать мокроту. Такое состояние, безусловно, нельзя назвать приятным. Чтобы от него избавиться, необходимо для начала определить, почему скапливается слизь в горле, в какой из систем организма произошёл сбой и провести грамотное лечение заболевания. Сделать это самостоятельно, увы, не удастся. Нужна помощь квалифицированного оториноларинголога.
Так почему скапливается слизь в горле? Причины и лечение этого состояния — тема нашей новой статьи.
Зачем образуется слизь
Выработка носоглоткой слизистых масс — явление естественное. Они выполняют увлажняющую и защитную функцию. Слизистые массы задерживают попадающие с воздухом инородные частицы, пыльцу, бактерии и не дают им спуститься ниже в трахею и лёгкие. Как только эти чужеродные агенты попадают на слизистые оболочки, количество вырабатываемого секрета увеличивается, у человека возникает желание прочистить нос или откашляться. Когда раздражитель выведен из организма, выработка секрета возвращается к прежнему уровню.
В норме процесс образования слизистых масс человек не замечает — они сглатываются вместе со слюной.
Скопление слизи в горле становится заметным, когда она вырабатывается постоянно и загустевает. Больной непосредственно ощущает, как слизистые массы текут по задней стенке глотки и скапливаются в ней. В дневное время скопление мокроты не так беспокоит — она проглатывается и не сильно раздражает кашлевые рецепторы. Но стоит принять горизонтальное положение, например, ночью во время сна, слизистые массы не могут свободно пройти внутрь и застаиваются в глотке. Это вызывает сильнейшие приступы кашля, которые даже могут спровоцировать рвоту.
Когда человек приходит к оториноларингологу и говорит: «Я постоянно сглатываю слизь в горле», первым делом лор-врач выяснит, почему в горле скапливается слизь.
Только после установления истинной причины слизи в горле, можно будет назначить корректное лечение.
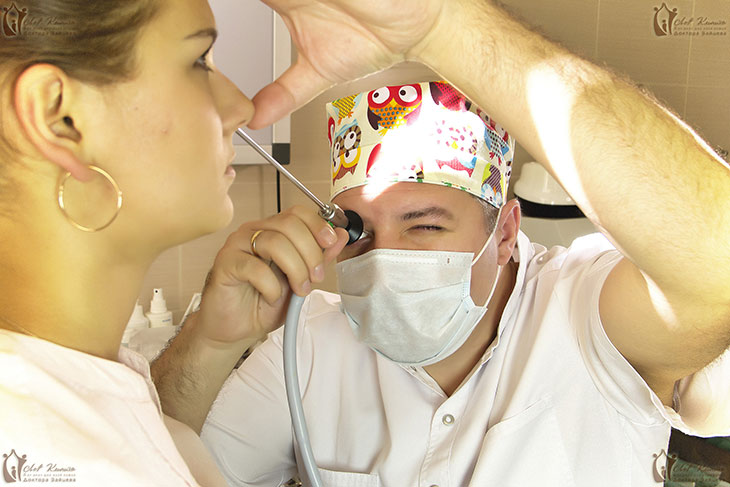
Причины постназального синдрома
Причины постоянно скапливающейся слизи в глотке могут быть инфекционной и неинфекционной природы. К ним относят:
- Воспалительные заболевания носоглотки и гортани (синуситы, фарингит, ларингит). Усиленная выработка слизистого секрета в этот период связана с попыткой организма прочистить дыхательные пути от бактерий и вирусов, тем самым ускорив выздоровление. То, что слизь в этом случае выделяется обильно, наоборот, является вариантом нормы. Такие слизистые массы не мешают, а помогают избавиться от болезнетворных микроорганизмов.
- Хронические заболевания верхних дыхательных путей. Эти заболевания вызывают воспалительные процессы в носоглотке, в результате чего здесь формируется постоянный источник инфекции.
- Заболевания нижних дыхательных путей (бронхит, воспаление лёгких, туберкулёз).
- Аллергические реакции на внешний раздражитель. Аллергия может сопровождаться обильным скоплением мокроты, которая мешает и её хочется постоянно сглатывать.
- Нарушения в работе желудочно-кишечного тракта, при которых содержимое желудка забрасывается обратно в пищевод и далее в глотку (гастроэзофагеальная рефлюксная болезнь, гастрит, язва).
- Особенности строения носовой полости (искривлённая носовая перегородка, увеличенные носовые раковины).
- Аденоиды.
- Неправильное питание — употребление слишком жирной или острой пищи раздражает органы ЖКТ и может спровоцировать усиленную выработку секрета.
- Вредные привычки. Табакокурение и злоупотребление алкогольными напитками приводит к ожогам слизистой оболочки глотки. Организм пытается избавиться от пагубного воздействия вредных веществ, усиленно вырабатывая слизистые массы.
- Попадание в носовую полость посторонних предметов — частая причина скопления слизистых масс в глотке у детей, поскольку малыши в процессе игры могут засунуть в носовые ходы бусинки, мелкие детали игрушек и т.п.
- Плохая экологическая обстановка в месте проживания — загрязнённый воздух и пыль. Таким способом организм пытается избавиться от вредных частиц, попавших с воздухом.
Чем быстрее будет определена причина этого состояния, тем быстрее будет назначено и проведено эффективное лечение горла.
Симптоматика
Когда слизистые массы постоянно «стоят» в горле, больному хочется их сглатывать. Подобные действия (если секрет слишком густой) могут вызывать рвотные позывы и тошноту. Это состояние обычно протекает параллельно с другими характерными признаками, на которые жалуются больные на приёме у лор-врача:
- першение в гортани;
- ощущение кома в горле, от которого невозможно избавиться;
- постоянное желание откашляться, хотя и кашель не приносит облегчения; приступы кашля особенно сильны ночью;
- неприятные ощущения в процессе проглатывания пищи;
- неприятный запах изо рта, вызываемый размножающимися в глотке болезнетворными микроорганизмами;
- увеличение лимфатических узлов;
- громкий храп.
Чтобы понять, как лечить горло, нужно обратиться к лор-врачу для определения причины постназального синдрома.
Как лечить слизь в горле
Определением причины скопления слизистых масс занимается врач — оториноларинголог. Иногда приходится дополнительно обращаться к смежным специалистам: аллергологу, гастроэнтерологу и т.п. После установления причины неприятного состояния, пациенту будет назначена эффективная схема лечения, направленная не только на избавление от мокроты, но и на терапию основного заболевания.
Ведь стекание слизистых масс по носоглотке — это всего лишь симптом, который был спровоцирован основным диагнозом. Если качественно лечить заболевание, уйдёт и проблема скапливающейся слизи.
Пациенту лор-врач обязательно порекомендует скорректировать количество употребляемой жидкости: необходимо пить больше тёплой жидкости, чтобы разжижить слизь (разумеется, если у больного нет проблем с почками). Также больному назначают отхаркивающие препараты и лекарства для разжижения мокроты (муколитики), чтобы ускорить её отхождение.
Дальнейшая тактика лечения зависит от характера основного заболевания. Если мокрота образуется из-за инфекционного заболевания, врач назначает антибактериальную либо противовирусную терапию (препарат, его дозировку и курс приёма также определяет оториноларинголог).
Если причина в аллергии, назначаются антигистаминные препараты. Дальнейшим лечением занимается врач — аллерголог.
При диагностировании проблем с ЖКТ необходимо пройти курс лечения у гастроэнтеролога.
Местная терапия также включает использование антисептических спреев (например, «Мирамистин»), приём иммуностимуляторов («Имудон», «Лизобакт»). Отлично дополнят основное лечение и ускорят процесс выздоровления физиотерапевтические процедуры в лор-клинике.
Если проблема скопления слизистых масс вас беспокоит, не затягивайте с лечением и приходите в «Лор Клинику Доктора Зайцева», ведь это профиль нашей клиники.
Для записи на консультацию звоните, пожалуйста, по телефонам: +7 (495) 642-45-25 и +7 (926) 384-40-04.
Будем рады вам помочь!
Всегда ваш, Доктор Зайцев.
Об авторе: ЛОР врач высшей категории, кандидат мед. наук.

23.05.2019
23.11.2020

29.06.2017

10.02.2017

03.08.2020
19.12.2017
Вы можете задать вопрос нашим специалистам
Аир (можно пожевать), посконник пронзеннолистный (это заваривайте), гвоздика и шалфей лекарственный (тоже заваривать нужно), девясил (можно бальзамом), имбирь (можно с чаем), кожура апельсина (добавляйте в чай). Но для эффекта все эти настойки нужно литрами пить. По мне так лучше пару таблеток выпить в день. От назначенного врачом препарата пользы будет больше, чем вреда.
А какие отхаркивающие средства вы посоветуете? Только чтобы домашние были, а не их аптеки. Я в аптечную мафию не верю.
Святослав, согласен с Александром. Лучше врачебной помощи еще ничего не придумали. В каждом конкретном случае, исходя из диагноза и состояния пациента, лор-врач назначает эффективный препарат. Нельзя пить одно и то же лекарство от всех болезней. Не экспериментируйте: приезжайте на осмотр, после чего подберем эффективные и безопасные препараты. А если дополним лечение физиопроцедурами, то еще быстрее поправитесь. Приезжайте, поможем!
Источник
Мокрота
Мокрота состоит преимущественно из слизи, выделяемой эпителием трахеи и бронхов.
У здорового человека слизь также выделяется, но в незначительных количествах (около 100 миллилитров в сутки). С помощью слизи происходит очистка дыхательных путей. В норме слизь без проблем эвакуируется из дыхательной системы посредством мукоцилиарного транспорта (так называется перемещение с помощью колебаний ресничек, покрывающий эпителий). Слизь доставляется снизу вверх по дыхательным путям в глотку; мы её сглатываем, обычно не замечая этого.
При патологической ситуации происходит резкое увеличение вырабатываемой слизи (до 1500 миллилитров в сутки). Мокрота заполняет просвет трахеи и бронхов, мешая дыханию. Её эвакуация происходит с помощью кашля (мокроту приходится откашливать). Кашлевой рефлекс — это нормальная реакция организма на ощущение помехи в дыхательных путях.
Иногда пациенты жалуются на мокроту, но у них отсутствует кашель. Например, утром ощущается, что горло забито мокротой, — обычно так бывает при хронических воспалительных заболеваниях носа. Густая слизь стекает по задней стенке и скапливается во время сна.
Какой бывает мокрота
Цвет и консистенция мокроты довольно сильно варьируются в зависимости от патологического процесса. Поэтому описание мокроты входит комплекс обязательных диагностических мероприятий.
Мокрота может быть:
довольно вязкой, жемчужного цвета. Такой цвет означает, что мокрота состоит только из слизи. Причиной обильного выделения подобной мокроты обычно является воспаление слизистой оболочки дыхательных путей (например, бронхит). Такое воспаление может быть вызвано, в том числе, и аллергической реакцией, поэтому мокрота данного вида характерна для астмы. Такая же мокрота типична для курильщиков (в данном случае слизь выделяется в ответ на раздражение слизистой табачным дымом). При длительном и интенсивном курении мокрота может стать серого и даже почти черного цвета;
густой и липкой, желтого или желто-зеленоватого цвета. Подобный цвет указывает на присутствие гноя в мокроте. Примесь гноя характерна для бактериальной инфекции. Обычно заболевание дыхательных путей начинается с вирусной инфекции, которая поражает нос или горло (ОРВИ). Затем воспалительный процесс может спуститься — в трахею, бронхи и лёгкие. Движение воспаления вниз и присоединение бактериальной инфекции означает развитие заболевания (усугубление ситуации). Жёлто-зелёная мокрота типична для бактериального бронхита и пневмонии;
общий красноватый оттенок мокроты и прожилки красного цвета говорят о том, что в мокроте присутствует кровь. Попадание крови может быть вызвано тем, что от кашля где-то лопнул сосудик, но во многих случаях кровь в мокроте является признаком серьёзного заболевания (инфаркт лёгкого, онкологические процессы, туберкулёз). При обнаружении крови в мокроте следует незамедлительно обратиться к врачу;
ржавый или коричневый цвет мокроты указывают на присутствие продуктов распада крови. Это — также признак опасного заболевания. Так проявляются крупозная пневмония или туберкулёз.
Тревожными симптомами также являются пенистая мокрота, мокрота с явным неприятным запахом (сладковатым или зловонным).
Отклонение от обычного (беловато-жемчужного) цвета мокроты должно стать поводом для оперативного обращения к врачу.
Анализ мокроты
Цвет — только одна из характеристик; чтобы вывод о заболевании был точным, необходимо получить больше данных. Для этого проводится лабораторное исследование мокроты. Оно включает в себя не только клинический анализ (оценивается общее количество, цвет, запах, наличие патологических примесей), но и изучение мокроты под микроскопом (как в естественном виде, так и специально окрашенной). Микроскопическое исследование позволяет обнаружить волокнистые и кристаллические образования, клеточные элементы, грибы, бактерии и паразитов.
Но патогенные микроорганизмы не всегда удаётся обнаружить с помощью микроскопии. Для точной идентификации возбудителя проводятся другие виды исследований — бактериальный посев или ПЦР.
Сбор мокроты для анализа, как правило, проводится пациентом самостоятельно. Чтобы мокроту было проще собрать (чтобы она лучше отделялась), накануне стоит выпить побольше жидкости. Мокрота собирается до завтрака. Предварительно нужно как следует почистить зубы и прополоскать рот, чтобы в пробу не попали бактерии из полости рта. Сбор производится в контейнер для анализов, который продаётся в любой аптеке. Достаточно 5 миллилитров слизи. Если мокрота не отходит, можно сделать ингаляцию, используя дистиллированную воду с содой или солью.
При проведении бронхоскопии (эндоскопического исследования дыхательных путей) забор мокроты может быть проведён с помощью эндоскопа.
Как избавиться от мокроты
Густая мокрота мешает нормальному дыханию, изнуряя больного, поэтому понятно желание от неё избавиться. В то же время, не следует упускать из виду, что выделение мокроты — это ответ организма на проблему, и основные усилия необходимо направлять на её устранение (т.е. на лечение заболевания, вызвавшего мокроту).
Прежде всего, следует добиться лучшего отхождения мокроты. Для этого:
пейте больше жидкости. Если в организм будет поступать больше воды, мокрота станет более жидкой и будет лучше откашливаться. Не забывайте, что питьё должно быть тёплым (с температурой не ниже комнатной);
позаботьтесь об увлажнении воздуха. Если воздух в комнате сухой, пересыхает гортань. Мокроту сложнее откашливать, она становится более густой;
по назначению врача принимайте муколитики (препараты, разжижающие мокроту) и отхаркивающие средства. Хорошо помогают ингаляции. Но помните, что заниматься самолечением нельзя, особенно если речь идёт о применении медикаментов;
- применяйте постуральный дренаж и дренажную гимнастику. Суть постурального дренажа состоит в том, чтобы очаг воспаления в лёгких на какое-то время стал выше точки, в которой трахея разветвляется на главные бронхи. Тогда мокрота будет уходить из бронхов под воздействием силы тяжести. Когда же она достигнет точки разветвления, подключится кашлевой рефлекс (это место особенно чувствительно к раздражению). Существуют различные упражнения. Например, больной становится в постели на колени и сгибает туловище вперёд (6-8 раз подряд), потом минуту отдыхает и повторяет упражнение (до 6-ти раз). Другое упражнение состоит в том, чтобы лёжа в постели на боку максимально свесить верхнюю часть туловища — сначала на одну сторону кровати, потом на другую. Можно убрать подушку, подложить под ноги валик: задача — обеспечить небольшой наклон тела (30-45°) от диафрагмы к голове. Лежать в такой позиции следует 15 минут.
Источник
Слизистая мокрота
Слизистая мокрота образуется при воспалительных заболеваниях верхних (хронический ринит, фарингит) и нижних дыхательных путей (гиперпластический ларингит, трахеит, бронхит и вирусная пневмония). К редким причинам симптома относят попадание инородного тела в бронхи, бронхолегочные опухоли, отек легких. С диагностической целью необходимо выполнение рентгенографии ОГК, ЛОР-осмотра и бронхоскопии, спирометрии. Обязательно проводится микроскопический и бактериологический анализ слизистой мокроты. Лечение включает препараты (отхаркивающие, противовирусные, противовоспалительные), физиотерапию, хирургические методики.
Причины появления слизистой мокроты
Хронический ринит
Кашель со слизистой мокротой при рините обусловлен раздражением задней стенки глотки стекающей слизью. Пациент испытывает першение и ощущение в горле инородного тела, для устранения которого возникает кашлевой рефлекс. Отхаркивание небольшого количества прозрачного отделяемого происходит в утреннее время после сна, а также при длительном нахождении в лежачем положении. После откашливания слизистой мокроты неприятные ощущения исчезают.
Фарингит
Для воспаления глотки типичен сухой кашель, но иногда он переходит во влажный с выделением слизистой мокроты. Фарингит проявляется отхаркиванием небольшого количества прозрачной слизи, не имеющей неприятного запаха. Симптом сохраняется в течение 3-5 дней, сочетается с постоянной болью в горле. Приступ кашля с отхаркиванием мокроты начинается без видимых провоцирующих факторов, но может усиливаться при громкой речи, вдыхании холодного воздуха.
Хронический гиперпластический ларингит
Для этой патологии характерно выделение скудного количества слизистой мокроты в утренние часы, сопровождающееся болями в горле и покашливанием. Симптом беспокоит человека на протяжении 3 недель и более. Для ларингита патогномонично постоянное ощущение инородного тела и дискомфорта в горле. Попытка откашляться завершается появлением небольшого объема слизи, обычно не принося облегчения.
Трахеит
Заболевание манифестирует выделением прозрачной слизи после приступообразного мучительного кашля. Постепенно объем слизистой мокроты увеличивается, она становится мутной. Если трахеит развивается на фоне бактериальной инфекции, в слизистом секрете появляются гнойные прожилки. Больные жалуются на частые кашлевые пароксизмы, которые возникают при смехе, громком разговоре, глубоких вдохах.
Бронхит
Откашливание средних или больших количеств слизистой мокроты — типичный признак катарального воспаления бронхов. При остром процессе беспокоит постоянный кашель и отхождение прозрачной или мутноватой слизи без запаха. Симптомы длятся 1-3 недели. При хроническом бронхите отхаркивание слизистого отделяемого длится несколько недель и даже месяцев. Откашливание слизистой мокроты по утрам типично для бронхита курильщика.

Слизистая мокрота
Атипичная пневмония
Отхаркивание большого количества слизи встречается при воспалении легких вирусной или микоплазменной этиологии. Выделение мокроты начинается на 2-4 день от начала болезни. Слизь прозрачная, без патологических включений, иногда она бывает вязкой и с трудом откашливается. Симптом дополняется фебрильной лихорадкой, болями в грудной клетке. Если кашель и отхаркивание слизистой мокроты длятся более 3 месяцев, диагностируют затяжную пневмонию.
Коклюш
Кашель с отхаркиванием слизистой мокроты характерен для периода разрешения инфекционного процесса. В это время кашлевые пароксизмы становятся редкими и менее продолжительными, после приступа ребенок сплевывает прозрачную слизь в небольших количествах. С учетом тяжести коклюша симптоматика сохраняется от нескольких дней до нескольких месяцев. Постепенно количество выделяющейся слизистой мокроты уменьшается.
Отек легких
Выделение прозрачной мокроты при кашле наблюдается на этапе альвеолярного отека, когда в легкие поступает жидкость из кровеносных сосудов. Состояние развивается внезапно, пациент ощущает затруднения дыхания, безуспешно пытается откашляться. Количество выделяемой слизи возрастает. В тяжелых случаях вместо слизистой мокроты при дыхании и кашле появляется розовая пена, указывающая на попадание эритроцитов из крови в альвеолы.
Аденокарцинома легкого
На начальных этапах заболевания человека беспокоит периодическое покашливание, сопровождающееся выделением жидкой прозрачной слизи. При прогрессировании злокачественной опухоли в легких и бронхах образуется большое количество (до 1-2 л в сутки) водянистой мокроты, которую больной вынужден постоянно отхаркивать, чтобы облегчить дыхание. Если аденокарцинома прорастает в окружающие ткани, слизь сменяется кровянистой мокротой.
Инородное тело бронха
При небольших размерах постороннего предмета дыхание сохранено. Пациента беспокоит периодический кашель, при котором отхаркивается прозрачная жидкая слизь. Симптомы наблюдаются до момента извлечения инородного тела. Если этого не произошло, в бронхе развивается воспаление с увеличением количества выделяемой слизистой мокроты, которая со временем становится более мутной и вязкой.
Диагностика
Первичное обследование больного с жалобами на слизистую мокроту зачастую выполняет врач-терапевт, который при необходимости дает направление к отоларингологу или пульмонологу. Для постановки предварительного диагноза достаточно сбора жалоб, аускультации легких, визуального осмотра миндалин и глотки. План уточняющих диагностических исследований включает следующие методы:
- ЛОР-осмотр. При прямой и непрямой ларингоскопии врач оценивает состояние слизистой оболочки гортани, выявляет признаки воспаления, гипертрофии. При помощи фиброларингоскопа делают биопсию атипичных участков. При подозрении на хронический насморк ценную информацию дает передняя и задняя риноскопия.
- Рентгенография ОГК. Проведение рентгенограммы в двух проекциях позволяет выявить изменения, типичные для воспалительных или опухолевых процессов бронхолегочной системы. Для уточнения диагноза назначают прицельные исследования: рентгеноскопию, КТ и МРТ органов грудной клетки.
- Эндоскопическая диагностика. В ходе бронхоскопии визуализируется слизистая оболочка бронхов крупного и среднего калибра. Метод используется для диагностики хронического бронхита, неоплазий, фиброзных изменений. С помощью эндоскопии берут биоптаты для гистологического исследования, промывные воды бронхов.
- Анализ мокроты. Бакпосев бронхиальной слизи необходим для выявления вирусных или атипичных бактериальных инфекций. При микроскопии слизистой мокроты обращают внимание на патогномоничные кристаллы и спиралевидные скопления слизи. Для исключения туберкулеза требуется микроскопия материала после специального окрашивания.
Среди лабораторных методов информативен общий анализ крови, позволяющий дифференцировать воспалительные и другие патологии дыхательной системы. При биохимическом исследовании изучаются острофазовые показатели. Рекомендованы серологические реакции, направленные на поиск антител к патогенным микроорганизмам. Для измерения функции внешнего дыхания и диагностики хронических болезней показаны спирометрия, пикфлоуметрия.

Анализ мокроты
Лечение
Помощь до постановки диагноза
При остром воспалительном поражении органов дыхания следует обеспечить беспрепятственное отхождение слизистой мокроты. Чтобы улучшить дренажную функцию бронхиального дерева, рекомендовано обильное теплое питье, поддержание оптимальной влажности воздуха в помещении. Все медикаментозные методы лечения могут применяться только после визита к врачу.
Консервативная терапия
Слизистая мокрота как симптом не требует специального лечения, поскольку она исчезает после воздействия на основное заболевание. В случаях, когда слизи становиться слишком много и ее отхаркивание затруднено, рекомендованы методики постурального дренажа, назначаются лекарства с муколитическим и секретомоторным действием. Эффективны методы физиотерапии — щелочные и масляные ингаляции, УВЧ и электрофорез на переднюю поверхность грудной клетки.
Чтобы воздействовать на первопричины отхождения слизистой мокроты применяются противовирусные, противоаллергические препараты. Антибиотики не показаны, они используются только при слизисто-гнойном характере отделяемого бронхов. Противовоспалительные лекарства ускоряют выздоровление, снимают субъективную симптоматику. При хронических бронхитах выполняется лечебная бронхоскопия для промывания и целенаправленного введения медикаментов.
Хирургическое лечение
При гипертрофическом рините для улучшения носового дыхания проводится частичная или тотальная конхотомия, лазерная вазотомия, криодеструкция разрастаний. Для лечения гиперпластического ларингита показана декортикация голосовых складок, удаление «певческих узелков». Радикальная операция при злокачественных опухолях бронхов и легких включает резекцию пораженной доли или пневмонэктомию, иссечение вовлеченных в процесс лимфатических узлов.
Источник