Тянем-потянем! Кому поможет вытяжение позвоночника?
Содержание статьи
Когда болит спина, естественное желание — повисеть на турнике.
Насколько полезны для позвоночника вытяжения? В каких случаях их применение может быть оправдано, а когда они способны нанести вред?
О лечебном вытяжении мы побеседовали с врачом-неврологом и мануальным терапевтом «Клиника Эксперт Воронеж», кандидатом медицинских наук Оплетаевым Виктором Федоровичем.
— Боль в спине – это всегда неприятно. В арсенале современных врачей достаточно методов для того, чтобы облегчить состояние пациента с заболеваниями спины: от нетравматичного массажа до радикальной операции. В каких случаях назначают вытяжение позвоночника?
Основными показаниями для этой процедуры (иначе ее называют также тракцией позвоночника) являются протрузии и небольшие (до 6 мм) грыжи межпозвонковых дисков; «разгрузка» межпозвонковых дисков и так называемых фасеточных суставов; ослабление или ликвидация сдавления нервных образований.
Читайте материал по теме: Как лечить грыжи и протрузии позвоночника?
Простыми словами — вытяжение позвоночника показано пациенту, находящемуся в промежутке между здоровым человеком и тем, кому уже необходима операция.
— Виктор Федорович, какие виды вытяжения позвоночника существуют?
Условно по способу выполнения его делят на «сухое» и подводное (определения говорят сами за себя); простое механическое (с помощью грузов) и аппаратное (с помощью компьютера и системы вытяжения). Последнее бывает в сочетании с массажем и без такового.
— За счёт чего достигается оздоровительный эффект во время вытяжения позвоночника?
В процессе проведения процедуры происходит растяжение околопозвонковых связок и мышц. Уменьшается давление внутри межпозконкового диска. Создаются условия для устранения подвывихов межпозвонковых суставов, уменьшения или снятия компрессии (сдавления) проходящих здесь спинномозговых нервов и питающих кровеносных сосудов. Последний факт способствует улучшению микроциркуляции, уменьшению венозного застоя и отека спинномозговых корешков.
Читайте материал по теме: Существует ли остеохондроз?
— Расскажите подробнее об аппаратном вытяжении позвоночника. Как проводится эта процедура?
Процедура проводится в положении лежа на специальном столе (кушетке). На пациента надевается два пояса — один выше, а другой — ниже места вытяжения. Эти пояса фиксируются, соответственно, к головному и ножному концам кровати. При вытяжении шеи на голову надевается так называемая петля Глиссона (вытяжение производится с ее помощью), нижняя часть тела при этом не фиксируется.
С помощью компьютерной программы выбирается режим вытяжения и его параметры (нагрузка, с массажем или без и т.д.) и начинается вытяжение. Оно полностью автоматизировано и выполняется точно в соответствии с заданными параметрами.
После окончания процедуры необходимо некоторое время (1-2 часа) носить корсет (на грудной и грудо-поясничный отделы) или особый воротник Шанца (на шею). Делается это для профилактики резкой «усадки» дисков после вытяжения.
В дальнейшем целесообразно заниматься лечебной физкультурой для укрепления мышц, окружающих позвоночник.
— Сколько сеансов необходимо пройти пациенту для достижения терапевтического эффекта?
Оптимально — от 10 до 20, в зависимости от динамики положительных изменений. В среднем пациент начинает чувствовать эффект после 5-7 сеанса. Иногда после 1-2 сеанса может быть определенное ухудшение. Если оно незначительное, по решению врача курс вытяжения может быть продолжен. В противном случае процедура далее не проводится.
Читайте материал по теме: Кому поможет МРТ позвоночника?
— Когда аппаратное вытяжение позвоночника противопоказано?
Как и при любой физиотерапевтической процедуре, к противопоказаниям относятся онкологические заболевания; обострение хронических патологий, воспалительные процессы органов малого таза, брюшной полости; межпозвонковые грыжи более 6 мм (относительное противопоказание, возможность проведения процедуры решается в зависимости от конкретной ситуации); так называемые секвестрированные грыжи (когда фрагмент диска отделился от основной его массы), остеопороз, пожилой возраст.
Читайте материал по теме: Чем полезна мануальная терапия?
— При каких условиях вытяжение позвоночника может принести вред пациенту, страдающему болями в спине?
Это возможно при игнорировании вышеперечисленных противопоказаний; при проведении процедуры без МРТ-исследования и отсутствии точного диагноза.
— Правда ли, что вытяжение позвоночника провоцирует грыжеообразование и ведёт к образованию новых протрузий?
Нет, совсем наоборот, поскольку механизм воздействия на диски направлен как раз на уменьшение условий для формирования протрузий и грыж.
Больше материалов о здоровье, методах диагностики и лечения различных заболеваний читайте в наших социальных сетях: ВКонтакте, Фейсбук, Одноклассники
— Для того, чтобы пройти вытяжение позвоночника, необходимо направление врача?
Безусловно, да. Эта процедура проводится по направлению невролога, ортопеда-травматолога или нейрохирурга, поскольку только профильный специалист может объективно оценить показания, противопоказания и прогнозировать развитие возможных осложнений.
Читайте материал по теме: Ликбез по врачебным профессиям. Когда обращаться к неврологу?
— Вытяжение позвоночника показано только для лечения заболеваний позвоночного столба или может быть рекомендовано для профилактики?
В определенном смысле можно говорить и о профилактике. Например, у человека может быть остеохондроз, который даже сопровождается болями (в частности за счет мышц), но грыж и протрузий при этом (пока) нет. В таком случае вытяжение можно рассматривать как метод предотвращения патологических структурных изменений в межпозвонковых дисках.
— Виктор Федорович, какую диагностику необходимо пройти пациенту перед сеансами по вытяжению позвоночника?
Обязательно выполнение МРТ позвоночника, по показаниям — электронейромиографии.
Записаться на МРТ позвоночника можно здесь
— Что должно насторожить пациента во время процедуры по вытяжению позвоночника? Как понять, что его здоровье – в надёжных руках профессионала?
Важно ориентироваться на появление болевых ощущений: в норме процедура безболезненна.
Подробнее о вытяжении позвоночника вам расскажут на консультации.
Записаться можно по телефону в разделе контакты
внимание: услуга доступна не во всех городах
Другие материалы по теме:
Как сохранить здоровье спортсменов? О применении мануальной терапии в спорте
Фитнес вековой давности: механотерапия Густава Цандера
Что скрывается за диагнозом дисциркуляторная энцефалопатия?
Для справки:
Оплетаев Виктор Федорович
Выпускник лечебного факультета Кировской государственной медицинской академии 2009 года.
В 2010 окончил интернатуру по специальности «Неврология».
В 2012 году прошел профессиональную переподготовку по мануальной терапии.
С 2012 по 2015 — аспирантура, защита диссертации с присвоением ученой степени кандитата медицинских наук.
Проходил повышения квалификации по неврологии и мануальной терапии.
В 2015 году получил сертификат по mini-MBA.
В 2016 году получил патент на аппарат по вытяжению позвоночника.
С 2016 и по настоящее время работает в ООО «Клиника Эксперт Воронеж». Занимает должность главного врача, ведет прием как врач-невролог и мануальный терапевт.
В Воронеже принимает по адресу: ул. Пушкинская, д. 11.
Источник
Боль в области поясницы
Боль в пояснице возникает достаточно часто. Пациенты говорят «у меня болит поясница», «защемило поясницу», «прострел в поясницу». Если боль неострая, могут сказать «ломит поясницу», «тянет поясницу», «ноет поясница». Иногда боль описывают как жжение в пояснице.
Поясницей называется нижняя часть спины – от того места, где кончаются ребра, до копчика. Возможно, отдельное слово для обозначения поясницы потребовалось как раз для того, чтобы указать место, в котором болит. Ведь если болит спина, то в большинстве случаев болит именно поясница.
Какой может быть боль в пояснице

Чаще всего боль в пояснице возникает внезапно, резко и носит острый характер. В таком случае говорят о люмбаго (устаревшее народное название – прострел). Боль описывается как резкая, «стреляющая». Движения сковываются, иногда даже невозможно разогнуть спину. При любом движении боль усиливается.
Приступ боли может длиться пару минут, а может продолжаться более значительное время (до нескольких суток). Может быть так, что приступ пройдет, и боль больше о себе не напомнит, но часто боль возвращается и человек привыкает, что поясница у него может болеть.
Боль в пояснице может быть не только острой (резкой), она может носить тянущий характер и быть хронической. Несильные, но постоянные болевые ощущения в пояснице, порою обостряющиеся, например, при физической нагрузке, инфекционном заболевании, переохлаждении и т.п., называются люмбалгией. Иногда непосредственно боли нет, но в пояснице сохраняется скованность, больной испытывает дискомфорт.
Причины боли в пояснице
Боли в пояснице могут вызываться различными причинами, однако статистика тут следующая:
- в 90% случаев боль вызвана проблемами с позвоночником и мышцами спины;
- в 6 % причина боли – это заболевания почек;
- 4% — заболевания других внутренних органов (мочеполовой системы, кишечника).
На долю позвоночника приходится большинство всех случаев боли в пояснице, и это не случайно. У человека центр тяжести тела располагается как раз на уровне поясницы, и при ходьбе вся нагрузка практически полностью ложится на поясничный отдел позвоночника (у животных, передвигающихся на четырех лапах, такой проблемы нет). А когда человек садится, позвонки поясницы и крестца испытывают такую же силу давления, с какой на водолаза давит 170-метровый слой воды. Естественно, что эта область является особо уязвимой.
Заболевания опорно-двигательного аппарата, вызывающие боль в пояснице:
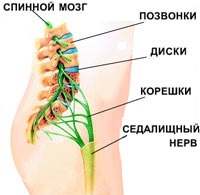
- защемление седалищного нерва. Нервные корешки, отходящие от спинного мозга, сдавливаются соседними позвонками. При этом возникает резкая, стреляющая боль. Как правило, защемление корешков становится возможным вследствие дегенеративных изменений в позвоночнике (остеохондрозе): межпозвоночные диски, отделяющие позвонки друг от друга разрушаются, зазор между позвонками сужается и резкое движение (наклон, поворот) может привести к защемлению нервного ответвления;
- ишиас (пояснично-крестцовый радикулит). Защемленные нервные корешки могут воспалиться. Воспаление нервных корешков называется радикулитом (от лат. radicula – «корешок»); для обозначения воспаления седалищного нерва иногда используется специальное название – ишиас. При поражении седалищного нерва может наблюдаться люмбоишалгия – боль в пояснице, распространяющаяся также в ягодицу и ногу по ходу седалищного нерва;
- грыжа межпозвоночного диска – выпячивание фрагмента межпозвоночного диска в позвоночный канал. Возникает в результате травмы или дегенеративных изменений позвоночника (остеохондроза);
- миозит поясничных мышц. Миозит – это воспаление скелетных мышц. Причиной миозита поясничных мышц может быть переохлаждение или резкое напряжение.
Также боль в пояснице может быть вызвана такими заболеваниями как рассеянный склероз, дегенеративный сакроилеит, остеопороз.
Профилактика боли в пояснице
Возникновение боли в пояснице часто спровоцировано небрежным отношением к собственному здоровью. Боль может быть вызвана:
- длительным пребыванием в одном и том же положении (например, при сидячей работе);
- неправильной осанкой;
- низкой подвижностью;
- чрезмерными физическими нагрузками.
Все эти факторы способствуют развитию заболеваний, проявляющихся болью в пояснице. Риск появления боли можно снизить, если соблюдать следующие советы врачей:
- следите за осанкой;
- избегайте неудобных поз при работе сидя. Желательно, чтобы колени были несколько выше тазобедренных суставов. Для этого используйте низкий стул или подставку под ноги. Проложите маленькую подушку между поясницей и спинкой сидения;
- при сидячей работе необходимо время от времени вставать, чтобы подвигаться. Делайте каждый час пятиминутные перерывы; как правильно поднимать тяжести
- спать желательно на ортопедическом матрасе (эластичном и достаточно жестком);
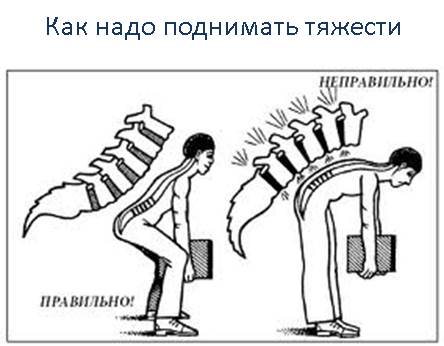
- поднимать тяжести надо за счет сгибания коленных суставов, а не спины. То есть необходимо присесть, согнув колени, а потом выпрямить их, сохраняя при этом ровную линию спины;
- перенося груз, его необходимо равномерно распределить между обеими руками, носить весь груз в одной руке (одну тяжелую сумку) нельзя;
- ежедневно следует делать комплекс упражнений, направленный на укрепление мышц живота и спины.
Боли в пояснице при заболеваниях почек
При болях в пояснице важно определить, что является их причиной – патологии опорно-двигательного аппарата или заболевание почек (а также других внутренних органов). Диагностику должен осуществлять врач. Однако есть признаки, позволяющие предположить, что боль может быть обусловлена проблемами почек или (и) других органов мочеполовой системы. При проявлении данных симптомов целесообразно сразу обращаться к врачу-урологу. Заболевание почек (или шире – мочеполовой системы) можно подозревать, если боль в пояснице сопровождается:
- общим ухудшением самочувствия (вялостью, сонливостью, слабостью, повышенной утомляемостью);
- отеканием век, лица. Отечность особенно выражена утром, после пробуждения и спадает к вечеру;
- повышением температуры тела, ознобом, потливостью;
- потерей аппетита, тошнотой, рвотой;
- учащенным или болезненным мочеиспусканием;
- изменением характеристик мочи (она может стать более концентрированного цвета или наоборот – бесцветной, содержать слизь или кровь);
- повышением артериального давления.
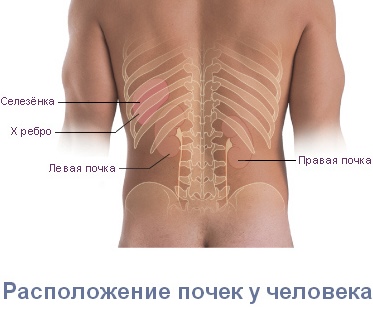
Также важным признаком того, что боль в пояснице вызвана проблемами внутренних органов, а не опорно-двигательного аппарата, является ее независимость от положения тела: от перемены положения тела и конечностей боль не усиливается и не уменьшается. Однако при длительном нахождении в положении стоя при патологии чек боль может усиливаться.
Имеет значение и локализация боли. При заболевании почек боль чаще всего наблюдается с одной стороны (поскольку обычно страдает только одна почка). Почечные боли могут не ограничиваться поясницей, а распространятся по ходу мочеточника, в пах, в наружные половые органы, на внутреннюю поверхность бедер.
Болит поясница: что делать?
Боль в пояснице – это симптом заболевания, которое требует лечения. Поэтому необходимо обратиться к врачу. Но в случае внезапного приступа острой боли («прострела», типичного при радикулите), прежде всего, требуется ослабить болевой синдром. Врачи советуют:
- используйте легкое тепло. Повяжите на поясницу шерстяной платок или шерстяной пояс;
- примите обезболивающее;
- необходимо принять позу, позволяющую расслабить мышцы спины. Рекомендуется лечь на спину, на твердую ровную поверхность (доску); ноги должны быть подняты и согнуты в коленях, для чего под них надо подложить свернутое одеяло или подушку. (На пол ложиться нежелательно, может продуть сквозняком).
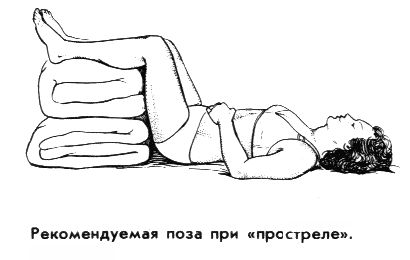
Предложенная поза – не догма. Больной должен чувствовать облегчение, поэтому возможны и другие позы; например, лежа на доске поставить на нее же согнутые в коленях ноги, зажав между ними подушку. Можно попробовать лечь на живот и вытянуть ноги, подложив валик под голеностопные суставы. Если остроту боли удалось снять, это не означает, что врач уже больше не нужен. Без должного лечения приступы будут повторяться, а ситуация в целом – ухудшаться.
К какому врачу обращаться с жалобой на боль в пояснице?
При боли в пояснице лучше всего обратиться к врачу-терапевту, поскольку прежде всего требуется определить, заболевание каких органов вызывает боль. В зависимости от результатов осмотра, может потребоваться консультация того или иного врача-специалиста. Могут быть назначены:
- консультация врача-невролога – для оценки состояния позвоночника, мышц спины и нервной системы;
- консультация врача-уролога – в случае подозрения на заболевание мочевыводящей системы;
- консультация врача-гинеколога – при подозрении или наличии хронических заболеваний органов женской половой системы;
- общий анализ крови и общий анализ мочи – чтобы подтвердить или исключить воспалительный характер заболевания;
- рентгенография позвоночника;
- УЗИ тазобедренных суставов;
- а также другие исследования.
Источник
Тракция (вытяжка) позвоночника: использование в домашних условиях
Тракция или вытяжка позвоночника известна медицине довольно давно и широко используется для лечения заболеваний опорно-двигательного аппарата. Разновидности вытяжений: горизонтальная, вертикальная, наклонная в воде, механическая аппаратная, на специализир

Вытяжка позвоночника или тракционная терапия известна человечеству с незапамятных времен. Ее использовали для лечения заболеваний опорно-двигательного аппарата в древнем Египте, советовали применять Гиппократ, Авиценна и прочие целители. На сегодняшний день методика вызывает бурю споров и противоречий в медицинских кругах, имея массу своих приверженцев и противников.
вытяжение позвоночника может проводиться как в специализированных учреждениях (больницах, физкабинетах, санаториях, спортзалах), так и в домашних условиях.
Различают несколько разновидностей тракции:
- мягкая вытяжка в воде под весом тела пациента;
- механическая вытяжка на специализированных аппаратах;
- вытяжка в домашних условиях на тренажерах и профилакторах.
Суть методики
Вытяжка позвоночного столба осуществляется за счет растягивания эластичных тканей (связок, мышц) и суставов. Увеличение высоты межпозвоночных дисков и снижение внутрисуставного давления позволяет улучшить кровообращение и снабжение питательными веществами хрящевые ткани, межпозвоночные диски втягиваются и становятся на свое анатомическое место при смещении. Достигается максимальное расслабление мышц спины и всего торса, устранение мышечных блоков и отеков, высвобождаются защемленные нервные корешки и кровеносные сосуды.
За счет снижения и устранения болевого синдрома увеличивается функциональная подвижность позвоночного столба и объем движений. Кроме того, активизация кровообращения и метаболических процессов в позвоночнике благотворно сказывается на состоянии всего организма: нормализуется давление, сердечный ритм, уходят головные боли, головокружения и пр.
При горизонтальной или наклонной тракции в воде пациента укладывают на ровный щит, пристегивают ремнями, далее вытяжка происходит под воздействием собственного веса или присоединенных грузиков.
При вертикальном воздействии поддерживающие ремни застегиваются на груди, под мышками или на голове и тело погружается в бассейн, обеспечивая растяжение позвоночника под собственным весом.
Как правило, уже с первых минут процедуры пациент ощущает значительное облегчение: уходит боль, расслабляются мышцы спины, появляется чувство легкости движений. Еще одним плюсом подобных процедур считается пребывание в воде. Достаточно часто (особенно в санаториях) для тракции используют минеральную воду: натриевую, радоновую, скипидарную, сероводородную и пр. После сеанса пациенту рекомендуется некоторое время находиться в корсете для закрепления эффекта, фиксации и стабилизации позвоночника в правильном положении.
Тракционная терапия на стационарных специализированных аппаратах подразумевает сухую вытяжку позвоночника, регулируемую корректирующими программами. Пациента закрепляют в необходимом положении на кушетке фиксирующими ремнями, затем раздвигается либо сам аппаратный стол, либо приводятся в действие механические рычаги. Многие профессиональные приспособления снабжены еще и функцией вибрационного массажа.
Однако следует помнить, что вытяжку позвоночного столбы как самостоятельное лечение применять категорически не рекомендуется. Тракция позволяет сделать гибкими и эластичными связки и мышечные структуры, убирает спазмы, боли, отеки и контрактуры, но обязательно требует закрепления ЛФК, плаванием и адекватными физическими нагрузками. Кроме того, вытяжение спины должно проводиться с рекомендации и под обязательным наблюдением лечащего врача.
Показания к применению
Тракционная терапия предназначена для лечения заболеваний опорно-двигательного аппарата и, прежде всего, позвоночного столба. Она позволяет устранить спазмы мягких тканей, контрактуры (ограничение пассивных движений в суставе), смещение суставных поверхностей, произвести коррекцию осанки.
Вытяжка позвоночника показана при лечении:
- остеохондроза;
- люмбалгии (боли в пояснично-крестцовой зоне спины);
- в безоперационной терапии межпозвонковых грыж и протрузий;
- деформирующего спондилеза (дистрофические процессы изнашивания хрящевых тканей);
- спондилолистеза (смещения позвонков);
- искривлений позвоночника (сколиоз, кифоз, лордоз);
- компрессии нервных корешков, радикулита, межреберной невралгии или ущемления седалищного нерва;
- ограничения подвижности суставов и статико-динамического объема движений;
- вегетососудистой дистонии, гипертонической или гипотонической болезней, мигреней, судорог и пр.
Противопоказания к вытяжке позвоночника
Как и любые другие методы интенсивного лечения позвоночного столба, тракция имеет свои ограничения:
- секвестрированная грыжа межпозвонковых дисков (когда от грыжевого выпячивания отделился фрагмент, который свободно располагается в мягких тканях) или грыжа шморля (продавливание или проваливание хрящевых тканей диска в тело позвонка);
- острая стадия заболевания с резко выраженным болевым синдромом;
- нарушения спинномозгового кровообращения или патологии сердечнососудистой системы;
- воспаление спинного мозга или нервных корешков;
- компрессионные переломы тел позвонков;
- остеопороз;
- стеноз спинномозгового канала;
- рубцово-спаечный эпидурит, фиброзно-кистозный остит, арахноидит и подобные заболевания;
- опухолевые образования различной этиологии костных структур или мягких тканей спины;
- аллергии, экземы и прочие болезни кожных покровов;
- слишком большая масса тела пациента (более 100 кг);
- возраст пациента (с особой осторожностью используется вытяжка у больных старше 60-65 лет).
Тракция позвоночника в домашних условиях
Вытяжка позвоночного столба в домашних условиях допускается только с разрешения лечащего врача и в комплексе упражнений лечебной физкультуры. Занятия на специализированных тренажерах (например, профилактор Евминова) проводятся в период ремиссии основного заболевания, когда болевой синдром взят под контроль и устранены мышечные спазмы и воспаление.
Перед использованием профилактора желательно провести небольшую разминку, разогреть мышцы тела или расслабить их при помощи горячего душа или ванны, а затем тщательно растереться полотенцем или помассажировать патологическую зону спины.
Далее в рекомендованном специалистом порядке выполняется индивидуально подобранный комплекс упражнений. Угол наклонной плоскости тренажеров выбирается с учетом веса, возраста, заболевания пациента, что позволяет выполнить ЛФК в максимально щадящем для позвоночника режиме.
Комплекс занятий направлен на разработку коротких и глубоких мышц спины, что обеспечивает активизацию межклеточной жидкости и улучшение питания межпозвоночного диска. Это позволяет запустить процессы самовосстановления организма, активизирует метаболические процессы, формирует правильный корсет спины.
Дозированная тракция позвоночного столба обеспечивает необходимую разгрузку межпозвоночных дисков, высвобождение нервных корешков и снятие спазма. При правильном сочетании направленного тренинга мышечных структур спины и мягкой разгрузки (вытяжки) позвоночника пространство вдоль позвоночника укрепляется, заполняется новыми мышцами, которые перенимают на себя часть нагрузки, обеспечивая укрепление связок. Механическое давление на поврежденные межпозвоночные диски снижается, позволяя им интенсивнее восстанавливаться.
Доводы оппонентов
По мнению других специалистов, вытяжка позвоночника не способна излечивать заболевания спины, а только еще больше усугубляет состояние больного. Она приносит кратковременное облегчение, но не лечит основное заболевание.
При тракции позвоночника происходят процессы, обратные смещению дисков. В силу анатомического строения опорного аппарата первоначально растягиваются дугоотросчатые суставы позвоночного столба в наиболее подвижных сегментах (шейном и поясничном). Высота межпозвоночных дисков увеличивается только в задних отделах, а в переднем, наоборот, сплющивается, образуя клиновидную деформацию диска. Само вытяжение способствует образованию микроразрывов и микротрещин в хрящевых волокнах, что в клиновидном состоянии способно вытолкнуть пульпозное ядро через разрыв и образовать новую грыжу.
Вытяжка позвоночника действительно способна принести пациенту кратковременное облегчение от боли, пока позвонки растянуты и снята компрессия с нервных корешков. Затем при переходе человека в вертикальное положение начинают действовать те же механические нагрузки, а перерастянутая суставная капсула воспринимает эту нагрузку, как травму, и пытается обездвижить патологический сегмент, образуя еще больший мышечный блок. Далее следует возникновение еще больших болей и обострения ситуации.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Читайте так же

Нонна
2013-12-30 05:48:08
Садила огород на даче и сильно заболела спина. Пошла на прием к неврологу по месту жительства. Врач сказал сдать анализы и пройти МРТ. Заплатила я довольно много за все. А ведь еще даже диагноз никакой не поставили. Тогда решила подыскать какое-нибудь другое медицинское учреждение. Нашла в… Читать дальше

Алексей
2013-12-23 07:08:08
Мне 40 лет. В клинику Бобыря меня привела боль в пояснице. Очень долго я ее терпел, но потом стало даже ходить трудно, простреливало в ногу. В день моего первого визита к Михаилу Анатольевичу так «скрутило», что и пошевелиться не мог. Как выяснилось позже, у меня межпозвонковая грыжа аж 9 мм,… Читать дальше

Семья Кондрашевых
2014-09-19 13:28:12
Михаил Анатольевич буквально «спас» мою маму! За что ему сердечнейшее спасибо и низкий поклон! Ее мучили сильнейшие боли! Доктор чуткий и порядочный человек! Читать дальше

Игорь Киреев
2014-09-17 12:06:42
Никак не ожидал, что боль, которая мучает более 6 лет, может отступить за один сеанс! Конечно же, результат придется закреплять различными упражнениями, но сам факт, что стало легче уже после первого сеанса, меня несказанно удивил! Сердечное спасибо Бобырю М.А. и мастеру массажа Александру за… Читать дальше
Врачи клиники Бобыря
стаж работы от 10 лет
Источник