Застой лимфы после удаления груди
Содержание статьи
Распространенным осложнением после удаления молочной железы (мастэктомии) является развитие лимфатического отека (лимфедемы) верхних конечностей. Возникновение этого заболевания непросто прогнозировать, поскольку многое зависит объема операции, общего состояния пациентки и методов лечения, которые используются после мастэктомии.
Причины возникновения лимфедемы рук
В ходе мастэктомии может удаляться не только молочная железа, а так же лимфатические узлы, и сосуды. Но лимфе (тканевой жидкости, которая необходима для очистки нашего организма от продуктов распада) — все равно нужно продолжать движение, поэтому она ищет себе путь по другим лимфатическим сосудам, не поврежденным во время оперативного вмешательства. В результате этого на стороне проведения операции ток лимфы резко замедляется и начинает развиваться отек на руке. Степень развития постмастэктомического отека зависит от количества удаленных лимфатических узлов, а также от того, насколько значимы лимфатические сосуды были в изначальном оттоке лимфы.
Важно! Берегите руку и избегайте ушибов, царапин, травм и тяжелых нагрузок
Тяжелые нагрузки очень часто становятся провоцирующим фактором возникновения отека руки после мастэктомии, так как способствуют расширению и перегрузке и венозных, и лимфатических сосудов. Причем важно избегать как подъема тяжестей, так и повторяющихся однообразных движений рукой. Самым грозным осложнением лимфедемы является рожистое воспаление. Это инфекция кожи и подкожной клетчатки, вызывающая лихорадку, покраснение руки, плохое самочувствие, провоцирующая резкое и стойкое нарастание отека руки. Один раз появившись, эта тяжелая инфекция может повторяться снова и снова. Стрептококки, которые вызывают рожистое воспаление, распространены повсеместно, в том числе в воздухе, и все люди сталкиваются с ними регулярно. Но риск развития инфекции резко возрастает при различных повреждениях кожи (ушибах, травмах) и при наличии лимфатического отека. Получается, что отек провоцирует рожистое воспаление, а инфекция в свою очередь увеличивает отек. Прервать этот «замкнутый круг» даже при комплексном лечении бывает непросто даже опытным специалистам.
По каким признакам можно понять, что развивается лимфедема?
Основным проявлением лимфостаза (застоя лимфы) является отек, который может появиться практически сразу после хирургического лечения или через месяцы и годы после него. На начальном этапе заболевания он всегда безболезненный и в первую очередь охватывает предплечье и кисть. По внешним признакам рука становиться припухлой, могут оставаться следы на коже от колец, браслета наручных часов.
Если лимфатический отек сопровождается болевыми ощущениями, это должно насторожить. В первую очередь именно боли являются поводом для проведения дополнительных исследований и консультации врача-онколога (для исключения рецидива основного заболевания). По поводу лечения лимфедемы нужно обращаться к лимфологу и с этим вопросом не стоит затягивать. На раннем этапе развития отека еще не произошли необратимые изменения в коже и подкожной клетчатке. Отеки мягкие, справиться с ними гораздо легче, чем потом, когда отек становится более плотным и уходит очень неохотно.
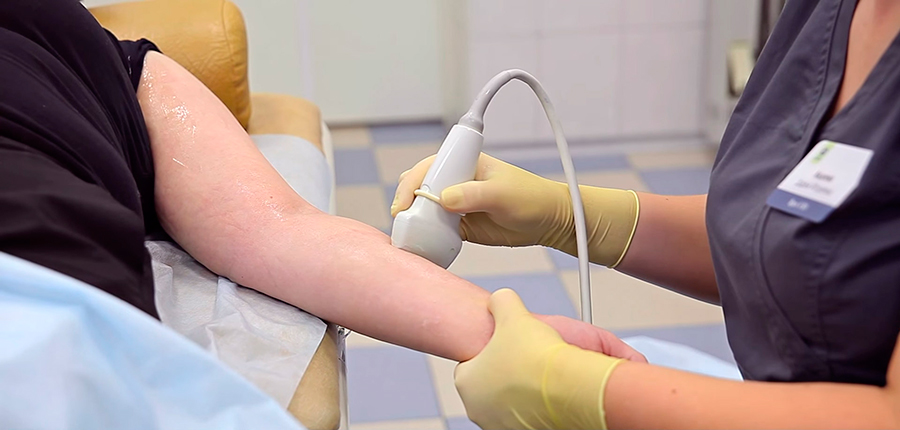
Диагностика и лечение лимфатических отеков
Лечение лимфедемы после мастэктомии должно быть комплексным и состоять из нескольких этапов. Первый — консультация и диагностика у лимфолога. На приеме врач определяет плотность отека и проводит замеры руки, которые потребуются для контроля над процессом уменьшения отечности в дальнейшем. При необходимости выполняется ультразвуковое ангиосканирование верхних конечностей.
Второй этап — улучшение оттока жидкости от руки. Для этого во всем мире применяется комплексная немедикаментозная терапия, основой которой является мануальный лимфодренаж и бандажирование конечности. Однако, специфику проведения процедур, длительность, количество сеансов, дополнительные методики лечения врач-лимфолог подбирает с учетом индивидуальных особенностей каждого конкретного пациента.
После того как процесс уменьшения отека завершился, наступает заключительный этап — подбор компрессионного трикотажа по специальным меркам. Эластичная компрессия является важным компонентом эффективного лечения. В лечении лимфедемы применяется совершенно отдельный вид компрессионного трикотажа плоской вязки. Он имеет низкую степень растяжимости, держит форму и выполняет функцию бандажа.
Если лимфатический отек не лечить, то кроме жидкости в тканях будут постепенно накапливаться белковые молекулы, которые невозможно «вычистить» самостоятельно. Здесь обязательно требуется профессиональная медицинская помощь. С накоплением белковых молекул начинает развиваться фиброз — необратимые изменения тканей.
Профилактика
Отек в ряде случаев удается убрать полностью, иногда только уменьшить. От этого зависят дальнейшие профилактические и поддерживающие рекомендации по режиму ношения компрессионного трикотажа, выполнению лечебной гимнастики, питанию и т.д.
На сегодняшний день пожизненного излечения от лимфедемы не существует, ведь первопричина ее в удалении лимфатических узлов и повреждении путей оттока лимфы. Восстановить их пока медицина не в силах. Поэтому профилактические осмотры врача лимфолога и соблюдение несложных рекомендаций позволит сохранить нормальный вид руки, хорошее самочувствие, и избежать развития осложнений.
Редакция благодарит специалистов клиники «Центр Флебологии» за помощь в подготовке материала.
Опубликовано на правах рекламы.
Источник
Лимфостаз
Лимфостаз в настоящее время рассматривается как самостоятельное заболевание, обладающее своим кодом в классификации МКБ и характеризующееся патологическим накоплением лимфы в межклеточном пространстве, которое происходит из-за нарушения естественного оттока лимфы и сопровождается увеличением объёма поражённого органа.
Причин развития лимфостаза на данный момент известно достаточно много, и одна из них — хирургическое вмешательство по поводу онкологического заболевания, включающее удаление регионарных по отношению к опухоли лимфоузлов. В данной статье будет рассмотрен частный случай лимфостаза — лимфостаз верхней конечности после мастэктомии.
Причины развития лимфостаза верхней конечности
Первопричина развития отёка верхней конечности после выполненной мастэктомии, а также радикальной резекции молочной железы, — удаление подмышечных лимфатических узлов, являющихся регионарными для молочной железы. Таким образом нарушается естественный отток лимфы, а восстановление его может быть нарушено в связи с формированием рубцовой соединительной ткани и последующим сдавлением ею как лимфатических, так и кровеносных сосудов в прооперированной области.
Другие компоненты комплексного лечения рака молочной железы (лучевая терапия, химиотерапия), проводимые после операции, также могут спровоцировать развитие лимфостаза или усилить уже существующий отёк. Другими факторами, способными спровоцировать развитие лимфостаза, могут быть инфекционные процессы, повышенная физическая нагрузка на верхнюю конечность с прооперированной стороны, ожирение.
Симптомы лимфостаза
Лимфостаз может развиться как в ранние сроки после проведенного хирургического лечения, так и в поздние. Основной симптом, на который обращают внимание пациентки, — увеличение в объёме верхней конечности с прооперированной стороны по сравнению с противоположной. Другим важным симптомом является ограничение амплитуды как активных, так и пассивных движений руки в плечевом суставе. Кроме того, могут возникнуть такие симптомы заболевания, как снижение мышечной силы, нарушения чувствительности, появление болей, чувства стянутости, тяжести. В случае прогрессирования лимфостаза возможны нарушения трофики кожи, появление трофических изменений на коже (вплоть до изъявления), лимфоррея (выход лимфы наружу через кожу), гиперкератоз, присоединение вторичных инфекций (например, стрептококка, в результате чего развивается рожистое воспаление).
Диагностика
Как и при любом патологическом состоянии, диагностика лимфостаза начинается со сбора анамнеза, при котором особое внимание уделяется объёму проведенного хирургического вмешательства, срокам его выполнения, а также срокам и объёму лучевой терапии, если она была проведена. Проводится физикальный осмотр, включающий:
- измерение окружности отечной конечности в месте максимального отека;
- измерение окружности обеих конечностей в трех местах (на расстоянии 10 см над латеральным надмыщелком плечевой кости, 10 см под латеральным надмыщелком плечевой кости, в центральной части пясти) со сравнительной целью;
- измерение амплитуды движений в плечевом суставе;
- оценка мышечной силы с помощью динамометра.
Из методов инструментальной диагностики применяются следующие:
- ультразвуковая диагностика кровеносных сосудов верхней конечности;
- лимфосцинтиграфия с технецием, применяемая для непосредственной оценки состояния лимфатических сосудов;
- более информативным методом по сравнению с предыдущим является флуоресцентная лимфография с использованием индоцианина зелёного в качестве контрастного вещества.
Кроме того, исследуются возможности магнитно-резонансной томографии в диагностике лимфостаза и поражении окружающих мягкотканных структур.
Стадии лимфостаза
Выделяют четыре стадии процесса в зависимости от того, насколько выражены лимфостаз и изменения кожи и мягких тканей верхней конечности:
- Нулевая (субклиническая). Отек выражен незначительно, может самопроизвольно появляться и исчезать. Разницы в окружности верхних конечностей практически нет.
- Первая. Лимфостаз захватывает кисть и предплечье, разница в окружности верхних конечностей составляет менее 4 см. Сглаживается рисунок кожи.
- Вторая. Лимфостаз поражает всю верхнюю конечность, разница в окружности здоровой и больной руки составляет от 4 до 6 см. На этой стадии наблюдаются изменения трофические кожного покрова в виде сухости и изменения цвета кожи, уменьшения волосяного покрова, также возможно присоединение вторичной инфекции (например, грибковое поражение ногтей).
- Третья. Разница между здоровой и пораженной конечностью составляет более 6 см. Кожа значительно изменена, возможно появление трофических язв и лимфорреи, жировая ткань уплотнена.
Профилактика лимфостаза
В настоящее время, несмотря на совершенствование хирургических техник и введение в клиническую практику методики биопсии сторожевого лимфатического узла, позволяющего выполнять удаление подмышечных лимфатических узлов только при достоверном наличии их метастатического поражения, лимфостаз верхней конечности после мастэктомии встречается по-прежнему довольно часто (от 38% до 89%, по данным литературы).
Дальнейшее широкое внедрение современных методик хирургического лечения рака молочной железы и их совершенствование способно выступить в качестве профилактики лимфостаза верхней конечности. Так, перспективной выглядит методика BRANT (Breast Reconstruction And Node Transplantation) — операция, при которой одновременно выполняют реконструкцию молочной железы и пересадку лимфатических узлов в подмышечную область.
Активную профилактику лимфостаза необходимо начать в кратчайшие сроки после выполнения радикальной мастэктомии. Так, верхнюю конечность следует укладывать в положении сгибания в локтевом суставе под углом 80–90 градусов с ротацией кнаружи. Также следует как можно раньше, когда того позволит состояние пациентки, начинать лечебную гимнастику, направленную на восстановление лимфооттока; при неосложненном течении послеоперационного периода осторожные движения можно начинать спустя 3–4 дня после операции.
Так как лимфостаз может развиться и спустя годы после проведенного лечения, необходимо постоянное бережное отношение к верхней конечности, включаая следующее:
- Исключение физических нагрузок на руку с прооперированной стороны, например, не переносить в ней тяжести;
- Соблюдение гигиенических мероприятий, направленных на исключение заноса инфекции — выполнение хозяйственных работ в перчатках;
- Коррекция диеты, сохранение оптимальной массы тела;
- Ведение активного образа жизни, занятия спортом — плавание, выполнение лечебных упражнений;
- Избегать перегрева;
- Уход за кожей верхней конечности — увлажнение кожи косметическими средствами;
- Избегать медицинских манипуляций на конечности с прооперированной стороны — забор крови из пальца и вены, внутривенные введения лекарственных препаратов, измерение артериального давления;
- Регулярное выполнение рекомендованного комплекса упражнений для верхней конечности;
- Раннее обращение к врачу-реабилитологу с целью решения вопроса о ношении компрессионного трикотажа, а также при появлении симптомов лимфостаза и жалоб, указывающих на его развитие.
Отдельно хотелось бы отметить, что появление лимфостаза в отдалённые сроки после завершения лечения может быть вызвано в том числе и возникновением и дальнейшим ростом рецидивной опухоли в прооперированной области, поэтому рекомендуется обследование для исключения этой причины застоя лимфы.
Лечение лимфостаза
Лимфостаз нулевой и первой стадии может быть успешно излечен с помощью консервативных методов лечения.
Целями консервативного лечения являются улучшение работы поверхностных лимфатических сосудов, уменьшение объема конечности и улучшение её функционального статуса, предупреждение дальнейшего прогрессирования патологии и развития осложнений. В первую очередь это ношение компрессионного трикотажа, который может иметь вид рукава, закрывающего верхнюю конечность от подмышечной впадины до запястья, или же перчатки, надеваемой на кисть. Трикотаж имеет разные степени компрессии, поэтому требуемый в конкретной клинической ситуации тип рукава подбирается индивидуально врачом-реабилитологом. Ношение компрессионного рукава может быть рекомендовано и профилактически, и очень желательно при перелетах. Следует отметить, что рукав рекомендуется надевать рано утром, подняв верхнюю конечность вверх под углом 90 градусов к телу.
Кроме ношения компрессионного рукава, в лечении лимфостаза используют следующие методики:
- Лимфодренажный массаж. Он направлен на поддержку дренажной функции лимфатических сосудов, то есть улучшение оттока лимфы и отвод её скопления из мягких тканей.
- Аппаратный массаж с пневматической компрессией, представляющий собой попеременное умеренное сдавление разных участков поражённой верхней конечности.
- Магнитотерапия. Данный метод способствует улучшению кровообращения и тока лимфы.
- Электростимуляция лимфатических сосудов с целью повышения тонуса их стенок.
Стоит отметить, что вышеперечисленные методы применяются в рамках комплексной терапии.
Наконец, в дополнение к физиотерапевтическим процедурам назначают медикаментозную терапию, включающую препараты, направленные на укрепление сосудистой стенки, повышение её тонуса, улучшение микроциркуляции, противовоспалительные препараты и витамины.
Более выраженные стадии лимфостаза требуют уже хирургического лечения. В ситуациях, когда основной причиной лимфостаза верхней конечности является скопление лимфы в окружающих тканях, возможно формирование лимфовенозного анастомоза — операции по сшиванию отдельных лимфатических и небольших венозных сосудов, расположенных подкожно, позволяющей осуществлять отток лимфы посредством последних. Это микрохирургическая операция, которую проводят под контролем микроскопа и флуоресцентной лимфографии (до операции — для выявления собственно лимфатических сосудов, после операции — для контроля сформированного анастомоза и его функционирования). В раннем послеоперационном периоде назначают массаж и лечебную физкультуру, в позднем, спустя три недели после выполнения операции, — ношение компрессионного трикотажа.
При второй и третьей стадии лимфостаза в силу изменений кожи и подкожно-жировой клетчатки создание лимфовенозного анастомоза значительно затруднено, поэтому таким пациенткам может быть показана пересадка лимфатических узлов. Чаще всего применяются паховые, подбородочные и шейные лимфоузлы. Выбор донорских лимфоузлов также требует проведения ультразвукового исследования и флуоресцентной лимфографии, что является в том числе и профилактикой развития лимфостаза в донорской области. Группа из двух или трёх лимфоузлов переносится в подмышечную область вместе с питающими их сосудами. Эффект от операции наступает спустя довольно длительное время (вплоть до полугода) в связи с долгим формированием новых путей лимфооттока.
Лимфостаз верхней конечности после мастэктомии в настоящее время рассматривается не только как отдельное патологическое состояние, вызванное проведением радикальной операции, но и как часть постмастэктомического синдрома, который проявляется, помимо отёка верхней конечности, длительным болевым синдромом, чувством онемения, нарушением чувствительности кожи и ограничением объема движений в плечевом суставе, а также психологическими нарушениями, вплоть до тяжелой депрессии.
Развитие постмастэктомического синдрома безусловно снижает качество жизни пациентки и причиняет ей страдания, и, таким образом, невозможно говорить, что пациентка полностью исцелена. Врачи Европейской клиники готовы прийти вам на помощь и предпринять все усилия по лечению лимфостаза верхней конечности.
Список литературы
- О. В. Андрианов и соавт. К вопросу о реабилитации больных раком молочной железы. Вестник РОНЦ им. Н. Н. Блохина РАМН, 2003, стр. 8–9.
- К. А. Блинова, Н. П. Лапочкина. Восстановительное лечение больных, перенесших радикальное лечение по поводу рака молочной железы. Research’n Practical Medicine Journal, 2016, с. 39–40.
- Mihara M. et al. Indocyanine Green (ICG) Lymphography Is Superior to Lymphoscintigraphy for Diagnostic Imaging of Early Lymphedema of the Upper Limbs. PLoS One. 2012; 7(6): e38182.
- М. Л. Ярыгин и соавт. Постмастэктомический синдром после радикальных операций при сохранении ветвей n. Intercostobrachialis. Хирургия, 2003, № 8, с. 25–27.
- В. Ф. Байтингер и соавт. Профилактика лимфатических отёков верхних конечностей после радикальной мастэктомии по Маддену. Вопросы реконструктивной и пластической хирургии, 2017, № 2(61), с. 15–23.
Источник
Реабилитация после удаления раковой опухоли молочной железы (мастэктомии)
Рак молочной железы – злокачественное новообразование в области груди. Среди всех онкологических заболеваний он занимает лидирующие позиции. Согласно статистике, более 1 500 000 женщин по всему миру страдают от этой патологии.
Ежегодно в мире регистрируют примерно 1 250 000 новых случаев рака груди, из них 54 000 в России.
Реабилитолог Эмми Вант из штата Иллинойс, США в журнале Physical Therapy Journal писала: «Сегодня реабилитация после удаления раковой опухоли – быстро растущая область в медицине. И это неудивительно – число выживших после онкологии увеличивается с каждым годом. По данным ВОЗ, показатель пятилетней выживаемости после рака молочной железы в мире составляет 89%, десятилетней – 82%, пятнадцатилетней – 77%. Только в США примерное число раковых больных составляет 13 млн. и число пациентов с этим недугом растет. Учитывая раннюю диагностику, своевременное лечение, растет число победивших рак. Значит, и необходимость реабилитационных мер будет также увеличиваться»
Что включает в себя реабилитация после оперативного лечения рака молочной железы (РМЖ) нам рассказали специалисты ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» МЗ РФ и некоммерческой службы «Ясное утро».
Вы победили, что дальше?
Врач-реабилитолог, к.м.н., завотделением реабилитации Ольга Обухова и врач-реабилитолог Марина Хуламханова ГБУ «НМИЦ онкологии им. Н.Н. Блохина» МЗ РФ:
— План лечения каждой пациентки определяется на консилиуме с участием хирурга, химиотерапевта и радиолога.
К лечению РМЖ относится локальное лечение (операция, лучевая терапия) и системное лечение (химиотерапия, гормонотерапия, таргетная терапия).
Операция по удалению молочной железы называется мастэктомия. Это, как правило, только часть комплексного лечения, которое назначают женщинам с диагнозом РМЖ.
Ее цель — предотвратить распространение онкологического процесса. Удаление груди у женщин достигается путем полного удаления ткани самой железы, окружающей ее подкожно-жировой клетчатки и лимфатических узлов.
Операция является травматичным фактором для организма, но общее самочувствие восстанавливается довольно быстро. Уже к вечеру после операции (по согласованию с лечащим врачом) можно присаживаться в постели, а на вторые сутки вставать. Если самочувствие позволяет, можно аккуратно передвигаться по палате и самостоятельно ходить в туалет. На 3–4 сутки после операции самочувствие становится нормальным.
Срок госпитализации после проведения операции составляет в среднем 10–21 день.
Начало реабилитации после мастэктомии
Перед выпиской из стационара пациенткам дают рекомендации по дальнейшему лечению и контрольному наблюдению.
Реабилитация начинается сразу после операции и включает лечебную физкультуру, массаж, физиотерапию различного объема, психотерапию, и, позднее, после снятия швов, ношение правильно подобранного протеза и белья.
Оперативное лечение того или иного объема (органосохранное или полное удаление молочной железы) нередко приводит к послеоперационным осложнениям и функциональным нарушениям — уменьшению объема движений в верхней конечности на стороне операции, отеку (лимфостазу) верхней конечности и грудной клетки, болевому синдрому, нарушению осанки, слабости, дисфункции мягких тканей, боли, быстрой утомляемости.
Проведение полноценной реабилитации у таких пациенток способствует ускорению процесса заживления послеоперационной раны; уменьшению отека в области операции; улучшению оттока лимфы; восстановлению проводимости в нервных структурах, пострадавших от травмы, компрессии; уменьшению болевого синдрома; профилактика развития и устранение уже сформированной тугоподвижности и контрактуры. Для достижения этого проводится специальный массаж, назначается специально разработанный комплекс лечебной физкультуры и разрешенные таким больным физиопроцедуры.
Компрессионный рукав после мастэктомии
Компрессионная терапия является основой лечения и профилактики лимфедемы («застоя лимфы»). Подобрать правильную модель компрессионного трикотажа поможет только врач – реабилитолог. Компрессионное белье в короткие сроки принесет облегчение женщине: снимет отеки, уменьшит болевой синдром, тем самым повысит качество жизни. Во время плавания в бассейне и лечебной гимнастики ношения компрессионного рукава обязательно. Но к компрессионной терапии есть некоторые противопоказания: рожистое воспаление, появление сильных болей.
Экзопротезы и специальное белье после мастэктомии
Экзопротезы представляют собой искусственные накладки из мягких материалов. Они имитируют форму и размер настоящей груди пациентки. Экзопротезы подбираются индивидуально для каждой женщины и носятся постоянно после разрешения лечащего врача. Правильно подобранный экзопротез придаст женщине уверенности, а также станет лечебно-профилактическим средством быстрой постоперационной адаптации.
Экзопротез компенсирует весовой дисбаланс, предупреждая вторичные деформации тела, как искривление позвоночника, опущение плеч, нарушение осанки. Стоит отметить также важность специального белья, которое зафиксирует экзопротез. Специальные бюстгальтеры носятся вместе с экзопротезами. Они обеспечивают безопасность и комфорт при ношении экзопротезов.
Бретельки специальных лифчиков имеют подкладки, расширены в области плеча, не врезаются в кожу, снижают давление на плечи, предотвращая лимфедему. Белье должно плотно облегать, чтобы при движении и наклонах протез не менял положения.
Время для силиконового протеза
Конечно, пациенток волнует вопрос, когда они смогут приобрести силиконовые протезы. В первые дни после операции не рекомендовано их ношение.
Женщинам, проходящим лучевую и химиотерапию, противопоказаны силиконовые протезы. В этот период повышается чувствительность рубцов и кожи вокруг швов, усиливается потоотделение. Силиконовые накладки плохо впитывают влагу, поэтому могут натирать и вызывать воспаление. Мы рекомендуем тканевые протезы, которые не раздражают кожу и ускоряют восстановление.
На сегодняшний день возможно проведение реконструктивных операций (одномоментных или отсроченных) с использованием силиконовых эндопротезов. Тактику такого лечения необходимо обсуждать со своим лечащим врачом.
Что запрещено после мастэктомии
Существует множество рекомендаций по профилактике осложнений после операции. Лучше проконсультироваться со специалистом по этому поводу в каждом конкретном случае.
Назовем лишь некоторые:
НЕЛЬЗЯ: мерить давление на руке со стороны операции, носить кольца, плотные браслеты, часы, рукава на резинках, сумки на локтевом сгибе, плече, поднимать более 2 кг рукой на стороне операции.
НЕЛЬЗЯ: спать на руке со стороны операции.
НЕЛЬЗЯ: брать кровь, проводить инфузии на руке со стороны операции.
Рацион и режим питания после мастэктомии
Не существует достоверно изученных диет, которые бы были рекомендованы женщинам после лечения РМЖ. Однако некоторые продукты лучше исключить из рациона: жирную пищу, консерванты, алкоголь. Считается, что введение в рацион омега‑3 жирных кислот (рыбьего жира), селена и витамина Д в суточных дозировках помогает легче переносить противоопухолевую терапию.
Советы по реабилитации западных специалистов.
Журнал WebMd в реабилитации делает основной акцент на правильном питании и движении. В конце 2018 года журнал опубликовал основные правила подбора рациона для пациенток после мастэктомии:
Справиться с потерей аппетита, тошнотой, слабостью после операции поможет питание маленькими порциями. Избегайте в первое время твердой пищи, лучше включить в диету йогурт, кефир.
Женщинам после мастэктомии необходим белок, строительный материал, «помощник» в восстановлении сил и борьбе с инфекцией.
Белком богато нежирное мясо. Несмотря на полезность сыра, орехов, чрезмерное увлечение ими чревато развитием панкреатита.
Антиоксиданты защищают клетки от повреждений. Они содержатся в брокколи, чернике, моркови, печени, манго, помидорах, абрикосах.
Западные и российские врачи утверждают, что все полезно, но в меру. Злоупотребление недопустимо, т.к. может наступить эффект, обратный желаемому!Известно также, что нет панацеи от рака. Лечить онкологию значит наблюдаться у доктора и строго соблюдать его рекомендации.
Спорт, дача, море после удаления молочной железы
Занятия спортом полезны для физического и психического состояний женщин после завершения лечения. Особенно подходит плавание и аквааэробика, скандинавская ходьба. Избегайте виды спорта, где используются повторяющиеся энергичные, противодействующие чему-либо движения рукой на стороне операции (теннис и т. д.), сильные температурные колебания (лыжи, коньки). Также лучше исключить травмоопасные виды спорта, баскетбол, волейбол, борьбу.
После удаления молочной железы с разрешения врача обязательно нужно заниматься физкультурой. Набор веса – шанс возвращения РМЖ. Начинать стоит с прогулок.
Основной комплекс ЛФК:
1. Перед гимнастикой обязательно разогрейте мышцы:
1) Сидя руки на коленки, сжимаем как можно сильнее пальцы в кулак, затем разжимаем, расслабляемся и повторяем 5–7 раз.
2) Сидя, руки согнуты в локтях, пальцы расслаблены: ладони поворачиваем тыльным боком вверх, затем ладошки плавно поднимаем и опускаем 7–10 раз.
3) Кисти рук на плечи, плавно приподнимаем и опускаем локти, 7–10 раз.
4) Прижимаем руки к корпусу, плавно из поднимаем и опускаем, 7–10 раз.
2. После окончания разогрева — основной комплекс.
1) Поочередно напрягаем и расслабляем мышцы руки. В фазе напряжения стараемся задерживаться хотя бы 3–4 секунды.
2) Выпрямляем руку перед собой, затем отводим в сторону, опускаем. При вытягивании — вдох, при опускании – выдох.
3) Кисти на плечи, плавно делаем круговые движения по часовой стрелке, потом — против.
4) Запястья заводим за спину, медленно потягиваемся лопатками назад.
5) Руки опущены, поочередно проделываем круговые движения плечевым суставом, сначала по часовой стрелке, потом — против.
6) Сидя пытаемся приподнимать руку с прооперированного бока. На первых занятиях ей можно помогать другой рукой.
7) Делаем наклон тела в бок прооперированной стороны, задерживаемся на пару секунд в таком положении и возвращаемся в исходную позицию. При наклоне делается выдох, при выпрямлении – вдох.
8) Опираемся спиной на стену, приподнимаем руки и пытаемся развести их в стороны.
9) Приложившись спиной к стене поднимаем руку с оперированной стороны вверх и немного задерживаемся в таком положении. С каждым разом стараемся дотянуться этой рукой немного выше, чем на предыдущем занятии.
При выполнении работы по дому, в саду или другой работы, при которой возможны даже минимальные повреждения, используйте перчатки. Старайтесь избегать любой травмы руки на стороне операции (удары, порезы, солнечные или другие ожоги, спортивные повреждения, укусы насекомых, царапины). Травматизация кожных покровов оперированной руки опасна инфицированием и развитием рожистого воспаления.
Касаясь отдыха на море, смены климата (поездка на юг) — обсуждайте с лечащим врачом, потому что это решается индивидуально и только после завершения лечения.
Сроки реабилитации после мастэктомии
Длительность реабилитации зависит от функциональных нарушений, которые возникают после операции.
Во время реабилитации важна хорошая психологическая поддержка семьи и друзей. Это помогает женщине быстро адаптироваться к новой жизненной ситуации.
В онкологии очень важно после проведения лечения регулярные контрольные обследования по назначению врача.
После первичного лечения рекомендовано проводить осмотр от 1 до 4 раз в год (в зависимости от конкретной клинической ситуации) в течение первых 5 лет, далее – ежегодно.
Дать пространство эмоциям: помощь психолога после мастэктомии
Психолог «НМИЦ онкологии им. Н.Н. Блохина» МЗ РФ Галина Ткаченко:
— Вряд ли найдется хоть один человек, который спокойно воспримет известие об онкологическом заболевании. Слезы, страх, депрессия, отчаяние – это нормальная реакция. Однако, если лечение закончено, врач говорит, что вы здоровы, но по своим ощущениям вы этого не чувствуете, необходимо обратиться к психологу. Еще один повод для встречи со специалистом – сложности с адаптацией к привычной жизни. Если что-то мешает вам жить качественно: вы страдаете бессонницей, постоянно думаете о болезни, испытываете чувство тревоги и страха за свое будущее, не можете справиться с депрессией, не нужно стесняться или бояться разговоров с психологом.
Психолог службы «Ясное утро» Любовь Черкасова:
— К нашим специалистам, онкопсихологам, обращаются еще и до лечения. Сначала мы разбираемся, какая эмоциональная реакция человека на новость о диагнозе. У каждого выражается по-своему. Кто-то в шоке от услышанного и предстоящего лечения, операции. Кто-то уходит в себя, замыкается, а кто-то говорит, что это не могло случиться с ним. При любой реакции надо дать место эмоциям, дать человеку возможность выразить свои чувства, одним словом — дать пространство эмоциям.
Когда эмоциональный компонент разряжен, переходим к информационной составляющей. Психолог уточняет, что пациент знает о своей болезни, методах лечения, дополняет его знания. Если болезнь обнаружена на начальных стадиях, и поддается лечению, мы говорим, что сейчас 21 век, если выполнять все рекомендации медиков, есть хорошая перспектива.
После эмоций переходим к страхам. Страхи разные: а вдруг не поможет, а вдруг поможет, но потом будет рецидив? Все страхи выговариваем. Всегда отмечаем, что важно все обсуждать с лечащим врачом, все вопросы ему задавать, а не искать ответы и рецепты в Интернете.
Говорим о ценностях, которые были до вторжения болезни. Это может быть все, что угодно – творчество, увлечения, профессиональная деятельность. Даже мелочевки важны – например, человек любил до болезни печь торты или ценил утреннюю чашку кофе. Любая деталь, самая простая и на первый взгляд ничтожная, станет потом тем крючком, за который будем тянуть человека к жизни. (Это касается и постоперационного времени).
После излечения нередко у людей наступает апатия или депрессия. Чем это вызвано? Частая ситуация: пациент воображал себе, что когда услышит радостное сообщение врача о ремиссии или исцелении, то будет прыгать на одной ножке, закатит пир, пригласит всех на бал. А ничего! Пассивная реакция. «Ну да, хорошо и больше ничего. Почему такое происходит, куда делись мои чувства», — думает человек.
Ничего удивительного: эмоциональные ресурсы были истощены, растрачены на предыдущих этапах. Эмоциональная система вымоталась. Нужна пауза, и организм ее