Жжение в мышцах: причины, лечение и профилактика
Содержание статьи
Неприятные ощущения, доставляющие неудобства, могут быть симптомом существующих патологий либо результатом травм. Периодически возникает боль и жжение в мышцах, причем совершенно в разных местах. В большинстве случаев физические страдания в этой части опорно-двигательного аппарата – кратковременные. Люди забывают о дискомфорте, не придают значения и, как следствие, не обращаются за консультацией к специалисту. А зря, ведь непродолжительные неприятные ощущения могут быть признаком затянувшейся серьезной патологии.
Причины раздражающего ощущения жара

Факторов, влияющих на появление жжения в мышцах, очень много. Одной из наиболее частых и распространенных причин является переутомление. Мускулы состоят из эластичной, способной сокращаться мышечной ткани. Различные нагрузки снижают работоспособность данной части опорно-двигательного аппарата.
Усталость в ногах может быть следствием длительного ношения неправильно подобранной обуви. Избыточная масса тела также является причиной боли в мышцах ног. Во время беременности на последних сроках многие женщины испытывают неприятные ощущения в области нижних конечностей. Также жжение может возникнуть в результате различных патологий:
- Нарушения метаболизма в мускулатуре.
- Изменения аутосомно-доминантного генома.
- Эндокринные заболевания. При сахарном диабете появляется пульсация в мышцах, жжение в стопах.
- Венозные и артериальные тромбозы.
- Наличие различных аллергических процессов.
- Инфекции, вызванные патогенным грибком.
Болезни опорно-двигательной системы
Нарушения работы опорно-двигательного аппарата – наиболее распространенные причины жжения в мышцах. Патологии диагностируются и поддаются терапии:
- Трохантерит – поражение бедренной кости, связок и сухожилий, размещенных в районе тазобедренного сустава.
- Миозит – воспаление мускул, возникающие вследствие травм, занятий спортом без разминки, осложнений после гриппа.
- Миофасциальный синдром – заболевание, сопровождающиеся мышечными спазмами и болями, ведущее к нарушению функциональности мускулатуры.
- Артрит – поражение подвижных соединения твердых органов скелета.
- Плоскостопие – модификация формы стопы.
- Растяжения и разрывы связок, сухожилий, мышц. Характерной особенностью таких повреждений является непрекращающаяся боль. Разрывы приводят к нарушению функций сустава, поэтому необходимо как можно раньше обратиться за медицинской помощью.
Неврологические расстройства
Жжение в мышцах бедра часто свидетельствуют о наличии нейропатии или нарушении функциональности нервных волокон из-за различных травм.
- Контрактуры – ограничение подвижности суставов, вызванное расстройствами вегетативной нервной системы.
- Миопатия – нервно-мышечное заболевание, при котором развивается несостоятельность мышечных волокон.
- Люмбоишиалгия – боли в пояснице, связанные с деформацией спинномозговых корешков, образовывающих седалищный нерв.
При патологиях, характеризующихся поражением нервных волокон, люди помимо жжения ощущают боль, онемение, легкое покалывание в мышцах.
Чем опасна молочная кислота в мышцах?

Некоторые мужчины и женщины, ведущие пассивный образ жизни, забывают по каким-то причинам рекомендации врача, уговоры близких, начинают резко заниматься спортом. Буквально на следующий день после физических нагрузок они ощущают боли в мышцах и жжение. Чаще всего это признак скопления в мускулах молочной кислоты (лактат).
Для человеческого организма лактат имеет очень важное значение. Компонент дает энергию для нормальной работы нервной системы, мышц, процессов анаболизма. Молочная кислота расширяет сосуды, обеспечивая транспортировку кислорода к мышечным тканям. При физических нагрузках усиливается кровообращение, вызывающее увеличение уровня лактата. Явление считается нормальным для начинающих спортсменов. Со временем организм адаптируется, и резкого повышения уровня кислоты не наблюдается.
Если болевые ощущения долго не проходят, нужно поговорить с тренером и обратиться к врачу.
Симптоматика
При возникновении неприятных ощущений, в первую очередь, нужно расслабиться, а лучше устроить продолжительных отдых. Любые патологии не ограничиваются каким-то одним симптомом. Так, например, при тромбофлебите, человек ощущает не только жжение в икроножной мышце, но и судороги. Также для данного заболевания характерны отечность ног и расширение вен. На наличие различных заболеваний могут указывать, помимо раздражающего ощущения жара, следующие симптомы:
- Скованность в движении.
- Непроизвольные сокращения мышц, сопровождаемые ноющей болью.
- Изменение цвета кожи.
- Жжение сменяется ощущением приятного тепла.
- Неприятным ощущениям сопутствует изменение температуры.
- Ухудшение общего состояния: бессилие, сонливость.
Проявление подобных симптомов – веский повод обращения за медицинской помощью. От приема обезболивающих средств лучше отказаться, они лишь замаскируют проблему.
Диагностика
Обнаружить причины возникновения жжения в мышцах спины, ног или других частей тела можно с помощью комплексной диагностики. Методы исследований назначает врач после предварительного осмотра и беседы с пациентом:
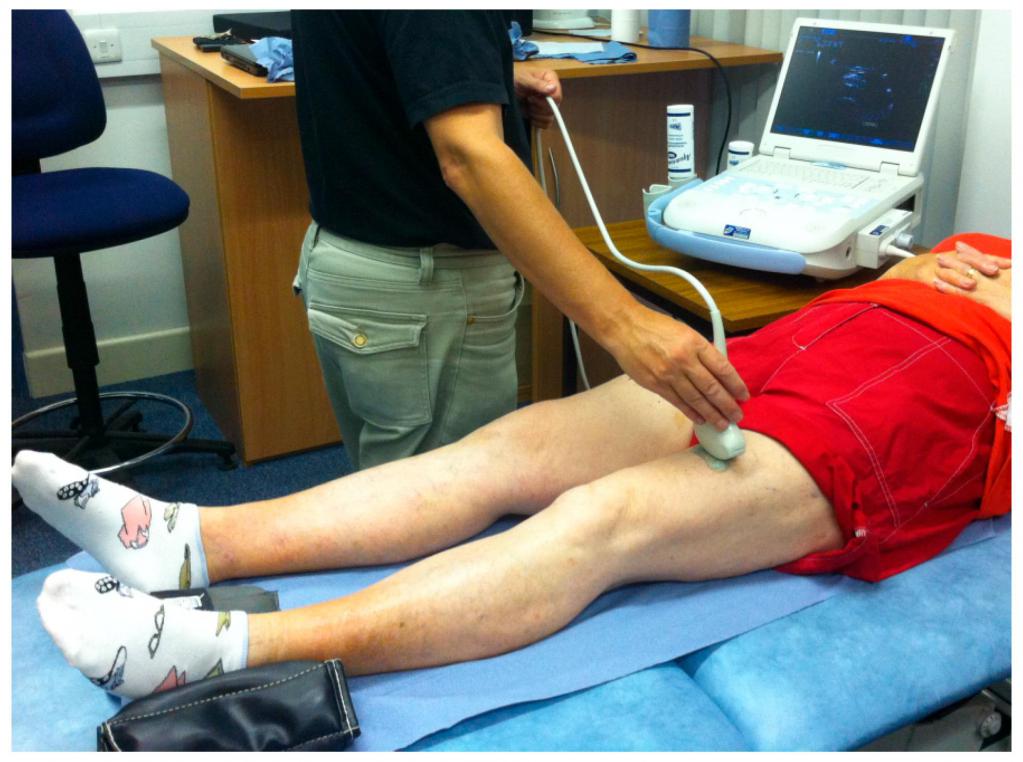
- Лабораторные анализы мочи, крови.
- УЗИ мышц, энтезисов, связок позволяет увидеть структуру и изменения миоцитов.
- Ультразвуковая допплерография исследует приток крови к месту воспаления мускул, связок.
- МРТ и компьютерная томография исследования мышц.
- Игольчатая электронейромиография – метод, изучающий электрические потенциалы поврежденной ткани или органа.
Если мышечные заболевания связаны с расстройствами эндокринной системы, то врач может назначить ряд специфических анализов:
- Содержание фосфора и кальция в крови.
- Исследования функции эндокринных желез.
- Уровень паращитовидного гормона и холекальциферола.
Точная диагностика позволяет назначить оптимальную терапию.
Как проводится терапия
В большинстве случаев заболевания, одним из симптомов которых является жжение в мышцах, лечатся консервативными методами. Необходимость в хирургической операции возникает при осложнениях ревматоидного артрита, остеоартроза, при закрытых и открытых переломах, серьезных повреждениях (разрывов) тканей мускулатуры.
- Медикаментозное лечение. Ориентируясь на результаты обследований, врач назначает лекарственные средства. Терапия включает противовоспалительные препараты, лекарства, стимулирующие метаболические процессы и кровоток. При наличии аллергии назначают антигистаминные средства.
- При определенных патологиях с симптомами болезненных ощущений в мышцах в качестве терапии используют физиотерапевтические процедуры. Их также рекомендуют в целях профилактики.
- Лечебный и расслабляющий массаж снимает напряжение в мускулах и релаксирует весь организм. Существует комплекс специальных упражнений, снимающих тонус, улучшающих кровообращение. Гимнастику можно делать дома в любое удобное время, также упражнения можно использовать в качестве разминки перед занятиями спортом.

Народные средства
Помимо традиционной медицины, от раздражающего ощущения жара помогут избавить народные методы.
Мазь на основе хвоща полевого хорошо снимает ощущение жжения в мышцах ног. Для ее приготовления понадобится 1 ст. л. сухого растения и 2 ст. л. сливочного масла. Ингредиенты необходимо перемешать. Полученную массу наносят на кожу ног, закрывают пленкой и укутывают.
Обычная белокочанная капуста снимает не только неприятные ощущения, но и способствует рассасыванию небольших гематом. Нужно отделить лист и приложить к тому месту, где болит или жжет. Лист фиксируют и оставляют на 15 минут, потом прикладывают новый.
Напряжение в мышцах можно снять с помощью гороха или крупы. Гречку или бобовые высыпают на коврик и ходят по ним босиком на протяжении 15 минут. Крупу можно заменить на небольшие морские камешки.
Временно снять раздражающие ощущения могут приложенные к больной области кубики льда.

Профилактика
Жжение в мышцах ног – довольно неприятные ощущения. Избежать их помогут профилактические мероприятия.
- К выбору обуви следует подходить серьезно. Женщинам каблуки необходимо иногда менять на плоскую подошву.
- Перед занятиями спортом или серьезными физическими нагрузками обязательно проводить разминку.
- По вечерам нужно принимать позу «ноги вверх», на 10-15 минут. В таком положении улучшается циркуляция крови, уменьшается нагрузка на сердце.
- При возникновении неприятных симптомов следует обращаться к специалисту.
Появление боли и других ощущений, доставляющих дискомфорт, не стоит списывать на усталость. Игнорирование и маскирование могут усугубить проблему, поэтому нужно сразу проконсультироваться с врачом. Ведь только внимательное отношение к своему здоровью способствует его сохранению.
Источник
Мышечные боли по всему телу
Почему болит всё тело? С таким вопросом не редко встречаются врачи нашей клиники. Блуждающая боль по всему телу нередко возникает в разных органах и доставляет серьёзные неудобства. Врачи Юсуповской больницы выясняют её причину с помощью современных методов исследования. Обследования пациента проводят с помощью новейшей аппаратуры ведущих европейских и американских производителей. Для лабораторных исследований используют качественные реактивы. Это позволяет получить достоверные результаты анализов, позволяющие установить точный диагноз.
Пациентов с болями и ломотой в мышцах консультируют специалисты разного профиля: терапевты, неврологи, ревматологи, онкологи. Сложные случаи заболеваний обсуждают на заседании экспертного совета с участием профессоров и врачей высшей категории. Пациенты Юсуповской больницы имеют возможность при необходимости пройти сложные исследования в клиниках-партнёрах и получить консультацию специалистов профильных научно-исследовательских институтов Москвы.
Боль в мышцах: причины дискомфорта
Часто появляется мышечная боль после тренировок и чрезмерных физических нагрузок. Она не требует медикаментозного лечения. Блуждающая боль в суставах и мышцах быть проявлением системного невроза. Мышечные боли при неврозе возникают без видимой причины.
В данном случае пациентов Юсуповской больницы консультирует психотерапевт. Постоянная боль в мышцах возникает при интоксикации во время инфекционных заболеваний вирусной или бактериальной природы.
Бывают мышечные боли при гормональных нарушениях у женщин и мужчин. Ноющая боль в мышцах появляется после тяжёлого физического труда. Боли мышц шеи, подмышек, паха беспокоят больных с иммунодефицитными состояниями (СПИДом). Боль во всех суставах и мышцах одновременно возникает у пациентов, страдающих системными дегенеративными заболеваниями нервной системы.
Могут появиться мышечные боли после удаления пластины из ключицы. Боль в мышцах шеи при повороте головы являются проявлением шейного остеохондроза. Мышечная боль под левой лопаткой может возникнуть при межрёберной невралгии или быть одним из симптомов инфаркта миокарда. Причиной боли в трапециевидной мышце шеи является остеохондроз. Боль в жевательных мышцах возникает при миофасциальном болевом синдроме лица. Может появиться мышечная боль после сна. Ночные боли в мышцах часто бывают у беременных.
Мышечная боль в пояснице является признаком протрузии межпозвонковых дисков. Её бывает трудно отличить от почечной боли. Боль в трапециевидной мышце слева всегда настораживает врачей, поскольку ей причиной может быть остеохондроз, миозит, ишемическая болезнь сердца. Боль в грудной мышце слева может быть симптомом инфаркта миокарда. Если у пациента возникает гуляющая боль в мышцах, врачи Юсуповской больницы проводят комплексное обследование.
Гуляющая мышечная боль
Иногда блуждающая боль возникает не по всему телу, а в отдельных местах. Боль во всех суставах и мышцах одновременно появляется при артралгии. Это может быть самостоятельная болезнь, связанная с раздражением нейрорецепторов в синовиальной сумке сустава или предвестник артрита, артроза.
Различают следующие основные причины мышечно-суставной боли:
- травмы суставов;
- вирусные или бактериальные инфекции;
- новообразования;
- нарушения в работе иммунной системы;
- избыточные нагрузки на суставы и мышцы.
Боль в суставах может быть ноющей, острой, тупой. Она возникает то в одном, то в другом суставе. Одновременно пациенты жалуются на боль в мышцах. Как отличить суставную боль от мышечной? Врачи Юсуповской больницы проводят дифференциальную диагностику болевого синдрома после получения результатов инструментальных и лабораторных исследований. В большинстве случаев блуждающая боль в суставах и мышцах устраняется с помощью анальгетиков. Врачи не рекомендуют заниматься самолечением, поскольку болевой синдром часто является ранним проявлением серьёзного заболевания.
Боль в ягодичной мышце характерна для людей, которые работают за компьютером и представителям сидячих офисных профессий, спортсменов, велосипедистов. Она может быть разной:
- стреляющей в ягодицу;
- отдающей в ягодичную область;
- внезапной и острой.
Наиболее вероятными причинами боли в ягодице являются:
- остеохондроз пояснично-крестцового отдела;
- межпозвонковая грыжа;
- пояснично-крестцовый радикулит;
- травмы;
- тендинит (воспаление сухожилия);
- искривление позвоночника;
- артрит тазобедренного сустава;
- фибромиалгия.
По этой причине при возникновении боли в ягодице можно принять внутрь таблетку нестероидного противовоспалительного средства, растереть ягодичную область обезболивающей мазью, отдохнуть. Для того чтобы выяснить причину болевого синдрома и пройти курс лечения, обращайтесь в Юсуповскую больницу.
Блуждающие боли в спине имеют те же причины, что и болезненные ощущения в суставах. Во многих случаях их виновником является артралгия, связанная с зажатием нервных окончаний в одном из отделов позвоночника. При ущемлении происходит нарушение кровообращения или спазм околосуставных мышц, что влечёт за собой раздражение нейрорецепторов и дискомфорт.
Локализованная боль в теле
Боль в грушевидной мышце возникает при сдавливании ствола седалищного нерва и идущих с ним сосудов в подгрушевидном пространстве. В качестве основного фактора компрессии выступает спазмированная и измененная грушевидная мышца. Патологическое стойкое сокращение грушевидной мышцы сопровождается утолщением её брюшка. Это приводит к существенному сужению подгрушевидного отверстия. Сосуды и нервы, проходящие в нём, прижимаются к костной основе и крестцово-остистой связке. Это является причиной болевого синдрома.
Основным признаком синдрома грушевидной мышцы является стойкая и зачастую устойчивая к лечению боль. Диагностика синдрома грушевидной мышцы складывается из данных физикального осмотра и результатов дополнительных инструментальных методов исследования. Врачи Юсуповской больницы включают в схему лечения синдрома грушевидной мышцы медикаментозные и немедикаментозные меры. Медикаментозная терапия включает применение нестероидных противовоспалительных средств, миорелаксантов, анальгетиков, препаратов для улучшения микроциркуляции.
При стойком и выраженном болевом синдроме и двигательных нарушениях врачи клиники неврологии проводят лечебную блокаду с местными анестетиками и глюкокортикоидами. Реабилитологи применяют следующие методики:
- массаж;
- физиотерапевтическое лечение;
- мануальную терапию с использованием постизометрической и постреципроктной релаксации мышц;
- рефлексотерапию на основе иглоукалывания, вакуумной и лазерной акупунктуры.
Проводимые с помощью старшего инструктора-методиста ЛФК упражнения направлены на расслабление грушевидной мышцы и одновременную активацию её антагонистов.
Причиной боли в трапециевидной мышце являются следующие факторы:
- работа за компьютером;
- сидячий образ жизни;
- проблемы с шейным отделом позвоночника;
- артроз плечевого сустава.
При внезапном появлении болевых ощущений следует отдохнуть, избегать тяжестей и нагрузки и сделать мягкую разминку. Каждые 1,5 часа можно прикладывать пакет со льдом на 15 минут к области трапеции.
Реабилитологи рекомендуют при боли в трапециевидной мышце выполнять следующие упражнения:
- обхватите затылок рукой, которая находится со стороны болезненного участка трапеции, и удерживайте в течение нескольких секунд;
- наклоните туловище вперёд, опустив обе руки;
- положите обе руки на затылок, сделайте глубокий вдох, задержите на 5 секунд дыхание, голову максимально прижмите к рукам (повторите упражнение 5 раз).
Боль в большой ромбовидной мышце возникает при ослаблении мускулатуры спины. Многие культуристы и тяжелоатлеты переутомляют грудные мышцы и в результате получают сутулую фигуру. Сила перегруженной работой грудной мышцы тянет плечи вперёд, а последовательная нагрузка на ромбовидную мышцу ослабляет их, в результате чего развиваются болевые зоны. Любой вид работы, при которой приходится наклоняться вперёд с округленными плечами, подвергает ромбовидную мышцу опасности появления точек напряжения.
Боль в ромбовидной мышце чувствуется по внутреннему краю лопатки. Она не зависит от движения. Приступ боли может возникнуть и во время отдыха. Простой способ устранения точек напряжения в ромбоидной мышце состоит в том, чтобы лечь на пол и расположить мяч между лопаткой и позвоночником. Для комфорта нужно положить голову на тонкую подушку. Куда поместить мяч, вы поймете тогда, когда ляжете на него и испытаете болезненность от нажатия на точку напряжения. Позвольте телу расслабиться, дышите глубоко. Сила тяжести тела и сжатие мяча расслабят мышцы спины.
Выполните растяжку. Сядьте на стул, наклонитесь вперёд и опустите голову. Захватите перекрещенными руками противоположные колени. Удерживайте это положение в течение 20 секунд. Чтобы препятствовать развитию сутулой осанки во время сидения, поднимите верхнюю часть груди и опустите лопатки. Наденьте поясничный бандаж на нижнюю часть спины немного выше талии. Для этих целей хорошо подходит скатанное полотенце.
Ломит мышцы при ревматоидном артрите
Пациентов, у которых выявлен ревматоидный артрит, боли в мышцах несколько затихают после осуществления активных движений. Болевой синдром часто сопровождает людей в первой половине дня, особенно с утра. К вечеру боль стихает, а на утро все повторяется вновь. На поздней стадии заболевания боль не угасает даже к ночи.
Ревматоидный артрит вызывает нарушение кровообращения, деформацию суставов и атрофию мышц. Человек становится не только недееспособным, но и впоследствии не сможет за собой ухаживать, поскольку суставы теряют свою подвижность. Ревматологи Юсуповской больницы устанавливают точный диагноз с помощью современных диагностических методов:
- определение ревматоидного фактора в крови;
- рентгенографии суставов;
- общего и биохимического анализа крови;
- компьютерной томографии.
Врачи проводят пункцию сустава и забор синовиальной жидкости для микроскопического исследования, выполняют биопсию узелков. Своевременная диагностика заболевания даёт возможность ревматологам Юсуповской больницы провести адекватную терапию. Чем раньше она начата, тем эффективнее б схема лечения и меньше риск возникновения осложнений. В основе лечения ревматоидного артрита лежит принцип обеспечения покоя поражённым суставам, так как дополнительная нагрузка приводит к усилению воспаления и боли. Иногда на непродолжительное время пациентам назначают постельный режим с обездвиживанием нескольких суставов. Для этого ревматологи в клинике терапии накладывают на пораженные участки шины.
Схема лечения включает современные препараты, обладающие высокой эффективностью и минимальным спектром побочных эффектов:
- нестероидные противовоспалительные средства;
- препараты длительного действия (пеницилламин, сульфасалазин, плаквенил и соединения золота);
- глюкокортикоидные гормоны;
- иммунодепрессанты (азатиоприн, метотрексат и циклофосфамид).
Лекарственную терапию сочетают с лечебной гимнастикой, физиотерапией, воздействием высоких и низких температур (криотерапией). Иногда может потребоваться хирургическое вмешательство. Весьма эффективны водные процедуры, когда при занятиях в бассейне суставы активно двигаются, но при этом не испытывают нагрузки.
Записывайтесь на приём к врачам по телефону Юсуповской больницы. Специалисты высокой квалификации определят причину боли в суставах и мышцах, проведут комплексное лечение и реабилитацию.
Источник